というわけで、今日は口演というか、
専門医のポイントをもらいにいってきましたo(^-^)o ..。*♡
演者はそう、寺尾先生!日本産婦人科医会会長さまさまです!
かなりざっくばらんなステキな紳士でいらっしゃいました。
ではいきます!「産婦人科医療のこれから!」
いや、嘘じゃないから。
本当にそういう題名だったんですもの(>▽<)!!!!!
産婦人科医療のこれから
―周産期医療の崩壊と喫緊の課題―
日本産婦人科医会会長 寺尾俊彦
(いろいろ挨拶された後)
厚生省の施策は教育や医療水準を高めようとする意図はいいのですが、急ぎすぎたがために完全に裏目裏目にでています。以下3点が今の一番の課題と思われます。
1)研修医制度の必修化→医師不足と医師の偏在(地域格差、診療格差)
・地域医療の崩壊を招き、
・大学病院における基礎研究の衰退を招こうとしています。
2)1対7看護→看護師不足と看護師の偏在
早急すぎたがために地域自治体病院の淘汰を招きました。
3)助産師養成の高等教育化→助産師不足と助産師の偏在
これについては後のスライドに示しますが、
これもやはり早急なために周産期医療の崩壊を招きつつあります。
それに加えて病床削減計画による亜急性患者難民を招きつつあります。
さて、周産期医療の崩壊の実態について示します。
1)産婦人科医志望医師の極端な減少→過重労働となっています。
これが産科取りやめの実態へつながっていると言えます。
2)医師法21条(異状死の届出厳罰化)
刑法211条(業務上過失致傷罪の医療への適応)
保助看法違反嫌疑による警察の産科医療への介入
これらが産科の取りやめや、分娩取扱い機関の減少、過重労働
そしてそのことにより医療事故の危険が増し、産科医療からの
立去りを招いています。
3)また産婦人科医志望の60-70%は女性医師であるために
出産・育児などのライフサイクルの問題、どうしても産科医療全体の労働力の低下を招いています。
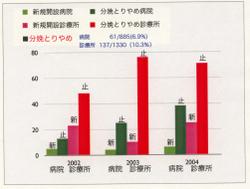 4)以上の理由が重なって、病院からの産科診療の撤退が相次いでいます。
4)以上の理由が重なって、病院からの産科診療の撤退が相次いでいます。
→分娩施設の減少
5)また診療所が分娩を撤退し、
6)中核病院の産婦人科指導医年代が開業方向の流れとなり
7)周産期ネットワークの崩壊を招いている事態があるわけです。
 また、
また、
助産師数の絶対的な不足に関してはみなさま肌で感じていらっしゃると思いますが、
保助看法の適切な運営の前に助産師数がまったく不足していました。
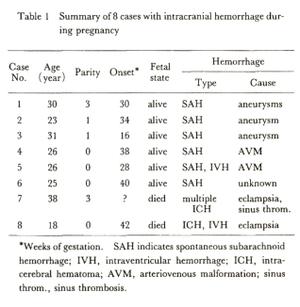
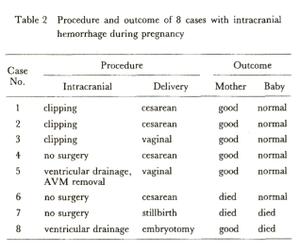
たとえば右の表をみていただければわかるのですが、
というような数字があるわけです。
また、助産師さんの養成所や短大は少なくなっているんですが、
大学で養成することが多くなりました。
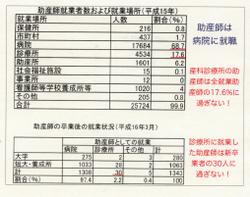 この大学の比率はかなり高いものでしょう。そして助産師充足率は25%に満たないわけです。
この大学の比率はかなり高いものでしょう。そして助産師充足率は25%に満たないわけです。
またこの卒業者の大半が病院に就職し、診療所に就職する助産師さんの数というのはとても少なくなっているんです。高学歴化にともなって日本の分娩の半数を扱う診療所で足りないという原因はこのあたりにもあると思われます。
国はこの実態をきちんと把握せずに、助産師の養成を怠ってきたのです。
さて、このように現実との乖離がある中で、
慢性的な人手不足のために徐々に助産師以外の看護師による内診が
何十年もかけて行われるようになっていました。
これは日本の診療所分娩における構造的な問題で、
施設内分娩の増加に伴って、病院や診療所に分娩の場がうつることによって
助産師の需要がだんだんと増大した結果です。
H9 突然、厚労省から保助看法に関する助産師以外による指導が通達されました。
H14年 鹿児島の鹿屋市というところで産科医師をはじめとする院長ら5人が突然、保助看法違反容疑で書類送検され、全員不起訴となっています。(この事実は医会にはつかまれてきていなかった、正直なところ、最近クローズアップされてきた出来事でした)
H15.8.1 千葉県で保助看法違反で50万円の罰金刑
さらに医業停止3ヶ月の行政処分
H16.9.3 これも医会は知らないところで、
愛媛県保健福祉部長から厚生労働省医政局看護部長に対し
看護師の内診業務についての照会がありました。
こういったことが既成事実として法令代わりになって行きました。
H14年、16年の看護課長通知までは法的にも厚労省からも、いかなる指導もなかったし、国民的にも社会的にも認められていたことなのですが、そしてその間病院と診療所の医師は、このような助産師不足のなかで世界最高の周産期医療を国民に提供してきたのです。
厚労省のこういった「助産師がいさえすれば安全な分娩がとりおこなえる」
という安易な思想はかなり間違いがあり、産婦人科医会の見解としては、
きちんとした医師の監視の下で、分娩管理や分娩介助はいままでも行って
きたことであり違法であるとは考えておりません。
 さて、このような産婦人科医会の見解を受けて、厚労省で研究会が発足し
さて、このような産婦人科医会の見解を受けて、厚労省で研究会が発足し
H17.11.10 「医療安全の確保に向けた保助看法等のあり方に関する検討会」
の結論がだされました。
左は前日の新聞記事です。
このときには時期尚早として、結論を出さずに、3つの案が併記されています。
・看護師が内診できる
・内診は助産師のみに制限
えっと、スライドは毎日新聞の記事ですね。
これは調べていただければすぐにわかることですが、記事内容にはかなり偏りがあります。
さてそうこうしている間に、
みなさま、ご存知の横浜市の病院に捜査員60人で強制捜査が入る事件と
愛知県豊橋市の病院での内診問題がもちあがり、両事件とも書類送検
されました。両事件とも不起訴となりましたが、
「内診行為そのものによる健康被害が認められないこと」
「周産期医療における構造的問題」であることもありますし、
最高検察庁の長官に「ちょっと説明にきてください」と呼びつけられ
木下先生が説明にでむいたりいろいろしてくださったところもあります。
(日本産科婦人科学会の口演でもそんなことおっしゃっていましたo(^-^)o!)
産科医療としては必要のない苦労を強いられたわけですが、
結果的に検察庁のみなさまの前で、さまざまなことを説明できる機会が
得られたことは大変貴重だと考えております。
H17.3.30 みなさまもご存知の厚労省の通達が出ました。
「分娩における医師、助産師、看護師等の役割分担と連携について」
保助看法第5条のなかに今まで看護師のところに
「診療上の世話、または診療の補助」を業としておこなう
としかなかったところが我々にとって
少々痛いところでもありましたが、この通知にて
看護師は「助産の補助」を行う旨が記載され、

またこの頃より様々な新聞社の社説にもスライドのような説が出るようになり、4月26日、新聞記者も同席の上で医政局、看護局、産婦人科医会の会合が持たれまして内診は一応の決着をみました。
ただきつく言い渡しておいてほしいのは、きちんと医師に報告させること。
助産師も「異常分娩」は取扱えませんので。
勝手に助産師等の判断で進行させないでください。
そのあたりの徹底もきちんとよろしくお願いします。
なお、4月2日にホームページ上に記載させていただきましたガイドラインに
ついては産婦人科医会として記者会見を行いました。
内容をご確認になった方が多いかどうかわかりませんが、
また改めてどこかにそのまま掲載させていただきます。
(記者会見では、質問はちょっとあっただけで、
「また掲載させてもらいますよ」という答えにはふーんという反応で(笑)。
ガイドラインについて記者会見しているのに、訴訟に関してはいろいろ
質問がありましたので、そこから先は月一回、きちんと定例記者会見を
行うことに決めました。その方が産婦人科としてはいいでしょう)
いろいろ教訓になりました。
 助産所分娩については、正常助産のみと決まっておりますので、
助産所分娩については、正常助産のみと決まっておりますので、
「正常ではない分娩を行った例」については今、いろいろ症例を集めています。なるべくご報告をお願いします。
それから助産所にもきちんと医療保険に入ってもらうことになりました。(↑今まで入ってなかったのですか!)
いままではどちらかといえば、そういった責任や金銭面で
みなさまにご不満が多かったのでしょうから、嘱託契約の際はご確認ください。
搬送前に静脈ライン(薬剤投与は絶対にありえない!)は取っておいて
ほしいので、そういった事項に関してはきちんと取決めを行う予定でいます。
さて、業務上過失致死罪(刑法211条)についてです。
最近、ちまたでささやかれているように、
民事訴訟のための証拠保全などを目的として、
保助看法違反、業務上過失致死、医師法21条の異状死の届出義務など
あらゆる手を使って刑事訴訟を謀る傾向があります。
 この場合はきっちりと戦っていくしか仕方ありません。
この場合はきっちりと戦っていくしか仕方ありません。
刑事罰には疑わしきは罰せずという『beyond reasonable doubt』
十中八九、救命が可能といえるものでなければ無罪とすべきという概念があります。
これは重要な点です。
またいくつか症例をお示ししますが、
法医解剖の鑑定書が医学的に正しくない場合も存在します。
鳥取県地方検察庁の例では鑑定をさせていただきましたが、最初『直接死因は子宮炎および胎盤炎による菌毒素性ショック』とされた症例で
TKH2抗体を用いたSTN染色やアルシャンブルー染色で羊水塞栓でしたし、
大阪地裁の平成8年の例では『出血性ショック』とされた症例も
2007年2月16日に最高裁判所で勝訴決定いたしました。
最近、バタバタとこういった例が増えている傾向にあります。
刑事事件についてスライドを示します。
それから医師法21条問題についてです。
21条問題についての問題点ですが、
異状死の警察への届出義務違反
→警察による医師の逮捕・拘留
→厳しい捜査、取調べ
→善意の医師・看護師が犯罪の被疑者としてあつかわれる
→刑事事件(業務上過失致死傷害罪と同様)として犯罪視
という流れになっています。これらに関しては医療事故専門機関の創設し、刑事事件としてではなくそこに調査をゆだねる方向へ頑張っていますが、かなり時間がかかりそうです。
 また無過失保障制度についてですが、
また無過失保障制度についてですが、
産婦人科領域では、分娩周辺関連の医療訴訟が7割を占めます。
重度脳性麻痺や、新生児死亡。母体死亡など。
医師の過失のせいだけではないでしょう。
杉本らの検討を示します。
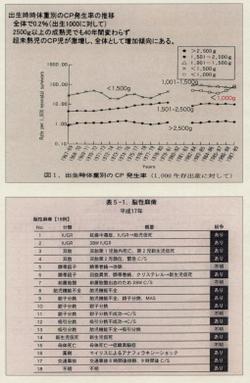
とくに賠償額の大きい脳性麻痺ですが、1960年代から医療が向上しても
1000g以下の新生児以外の脳性麻痺発症率はかわっていません。
つまり医療技術の発展では脳性麻痺を防げないのです。
しかしこのような状況で、これは平成17年の脳性麻痺例ですが、わかっている18例中13例で医療紛争になりつつあります。
右の欄の黒い部分がそうです。
そういった背景から『分娩に関連する脳性麻痺に対する障害補償制度』には、
・重度障害をもった家庭に確実な補償が約束される
・医師や助産師にとって、医療訴訟による精神的・時間的負担を軽減
・産婦人科若手医師に勇気を与えることができる
などが期待されます。
しかし、問題は財源です。
これは妊婦さんのための互助制度というか保険でもあるのですが、
妊婦さんや診療所の手を通すと、
たとえば年間1000分娩あつかう医院には3000万円、10年たてば3億になります。
『うちは10年間で3億も脳性麻痺に使ってないよ~ん』
と馬券売り場のノミ行為のように『のむ』人が出てくると制度がだめになります
(会場から笑いが起こりましたo(^-^)o ..。*♡、ユーモアありますね)
ま、それはともかくとして、財源などについては一番うまくいくように
なんとか決めていきたいところです。
スライドの資料は寺尾先生直々に郵送してくださいましたo(^-^)o ..。*♡
本当にありがとうございます。この場を借りてお礼申し上げます。

















最近のコメント