(関連目次)→医療安全と勤労時間・労基法 目次
(投稿:by 僻地の産科医)
 医師の値段
医師の値段
Cadetto Summer’08
今日注目の記事はこちらですo(^-^)o ..。*♡
医師「本人」のためのメンタルヘルス教室
東海大学医学部教授・精神医学
保坂 隆
(Cadetto Summer’08 p60-68)
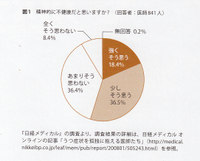
 日経メディカルオンラインの調査によると、医師の8割が日常的にストレスを感じ、半数以上が「精神的に不健康だ」と思っている(図1)。にもかかわらず、メンタルヘルスについて専門医に相談する機会は少なく、1人で抱え込んでしまっている医師が多いという。
日経メディカルオンラインの調査によると、医師の8割が日常的にストレスを感じ、半数以上が「精神的に不健康だ」と思っている(図1)。にもかかわらず、メンタルヘルスについて専門医に相談する機会は少なく、1人で抱え込んでしまっている医師が多いという。
医師であれば、メンタルヘルスに関する相応の知識を持っているとは思うが、こと自分自身のメンタルヘルスについて、自信を持って診断したり、治療するのは難しいはずである。
 そこで本稿では、メンタルヘルスに関する基本知識をおさらいしていく。なお、日経メディカルオンラインでは、基本知識のほかに自分自身の精神的な健常状態をチェックする方法やストレス解消のノウハウも紹介しているので参考にしてほしい。
そこで本稿では、メンタルヘルスに関する基本知識をおさらいしていく。なお、日経メディカルオンラインでは、基本知識のほかに自分自身の精神的な健常状態をチェックする方法やストレス解消のノウハウも紹介しているので参考にしてほしい。
■心身症
ストレスが医師の体を蝕んでいる
「ストレス]は、元々は物理学の用語で、外からの圧力によって物体がゆがんだ状態のことをいう。この場合、外からの圧力のことを、正確には「ストレッサー」という。これらの用語をメンタルヘルスの世界で使えば、過重労働や人間関係、近親者を亡くすことなどが「ストレッサー」であり、それによって悩んだり元気がなくなった状態が「ストレス」と言うことになる。
ストレスに際して、私たちは気分転換を図ったり、ウサ晴らしをして、そのストレスを自然に緩和しようとする。しかし、ストレッサーにさらされた瞬間から私たちの心は穏やかではなくなっているし、医学的にいえば、心がストレスを認知した瞬間から、脳の中で数百種類の神経伝達物質が動き始めている。あたかも、私たちが日常的に使っているパソコンが、何の操作もしていないのにカチャカチャとハードディスクが動くことがあるようにストレス状況を感知すると脳は自律的に(意図せずに)処理を始めるのである。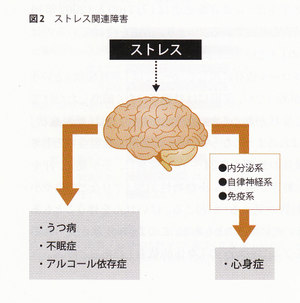 多くのストレス状況は、自分のパソコン(脳)の能力の範囲内で処理されるのだが、ストレス状況があまりにも強かったり、長く続くと、パソコンのキャパシティーを超えてしまう。オーバーフローしたストレスというエネルギーは、やがて身体の病気か、心の病気という形で放電することになる。
多くのストレス状況は、自分のパソコン(脳)の能力の範囲内で処理されるのだが、ストレス状況があまりにも強かったり、長く続くと、パソコンのキャパシティーを超えてしまう。オーバーフローしたストレスというエネルギーは、やがて身体の病気か、心の病気という形で放電することになる。
ストレスに関係する臨床では、このようにしてストレスから生じた身体の病気と心の病気を合わせて「ストレス関連障害」と呼んでいる(図2)。
●心身症
ストレスから生じた身体の病気は、正確には「心身症」と呼ぶ。心(精神)がストレッサーを認知すると、中枢神経系が神経伝達物質の生成や分泌などを通して活発に動き始め、その結果、処理できなくてオーバーフローしたものは、
①内分泌系 ②自律神経系 ③免疫系
の3つのチャンネルを通って、身体の病気として流れ出ていくのである。
内分泌系では、ストレスを受けると例えばステロイドホルモンが分泌され、それが長く続くと、胃や十二指腸を防御している粘膜が弱くなり、やがては胃潰瘍や十二指腸潰瘍になる。ストレスによって細胞のインスリンヘの感受性が低下し、糖尿病になることもある。
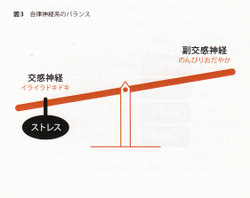 自律神経系に関していうと、人間の臓器は、必ず交感神経と副交感神経の双方に支配されている。交感神経系モード(交感神経が優位バこなると心拍が遠くなり、血圧が上がり、汗が出るといった「戦闘状態」になり、逆に副交感神経モード(副交感神経が優位)になると食事中や睡眠中のような「安静状態」になる。人間の身体は、ストレス状況になると交感神経モードを作りだす(図3)。その結果、高血圧になり、長く続くと脳血管障害や虚血性心疾患症に至ることもある。
自律神経系に関していうと、人間の臓器は、必ず交感神経と副交感神経の双方に支配されている。交感神経系モード(交感神経が優位バこなると心拍が遠くなり、血圧が上がり、汗が出るといった「戦闘状態」になり、逆に副交感神経モード(副交感神経が優位)になると食事中や睡眠中のような「安静状態」になる。人間の身体は、ストレス状況になると交感神経モードを作りだす(図3)。その結果、高血圧になり、長く続くと脳血管障害や虚血性心疾患症に至ることもある。
免疫系のルートに関しては、急激なストレスや慢性のストレスでは、免疫機能が低下することが分かっている。風邪を引きやすかったり、感染症を起こしやすくなったりする。
このようにストレスを心(精神)が受け止めると、中枢神経系を介して内分泌系、自律神経系、免疫系に影響が表れる。これを、一つの大きなシステムとしてとらえるのが、近年、注目を集めている「精神神経内分泌免疫学」である。
なお、当然のことであるが、高血圧、糖尿病、虚血性心疾患のすべてが心身症というわけではない。従って、その発症や経過に心理的な因子が強く関与している場合は、例えば十二指腸潰瘍であれば、「十二指腸潰瘍(心身症)」とカルテ等に記載するのが正しい。
■不眠症、アルコール依存、うつ状態
医師の4人に1人がアルコール依存だという現実
ストレスは、心身症だけでなく、心の病気の引き金になることはよく知られている。具体的には、不眠症、アルコール依存症、うつ状態・うつ病などである。
●不眠症 不眠症は、国民の4人に1人が罹患しているともいわれるコモンディジーズである。不眠症は「眠れない時期」によって3種類に分けられる(表1)。
不眠症は、国民の4人に1人が罹患しているともいわれるコモンディジーズである。不眠症は「眠れない時期」によって3種類に分けられる(表1)。
「入眠障害」は、寝付きが悪い状態である。ただし、時差ぼけや勤務シフトによる一時的な寝付きの悪さは不眠症には入れないし、明らかに悩みがあって布団に入っても寝付けないという場合も、不眠症には分類されない。人脈障害は、子供のころから寝付きが悪かった人で、中高年になってそれが目立ってくるといった「体質性」のものが多い。
睡眠の中期が障害されるのが「中途覚醒]と「熟眠障害」である。中途覚醒は、一旦寝入っても夜中に目が覚めてトイレに行ったりするが、その後はまた眠ることができるというものである。熟眠障害は、一晩中うつらうつらするだけで眠った気がしないというものである。患者は「一晩中遠くで鳴る時計の音を覚えている」とか、入院の患者なら「看護師さんが訪室したのは全部覚えている」と表現する。中途覚醒や熟眠障害は、中高年によく見られる。中高年になると、一般に睡眠の質は悪くなり、睡眠が浅くなることが生理的にも多い。
最後に夜明け前のまだ暗いうちに目が覚めてしまい、その後再び眠れなくなる場合を「早朝覚醒」という。このタイプの不眠症は、最も注意しなければならない。と言うのは、この不眠がうつ病の症状である可能性が高いからである。だから、あなたが早朝覚醒で悩むようなら、まずはうつ病の可能性について検証する必要がある。なお、早朝覚醒でうつ病が否定された場合、それは単なる「中高年性」の不眠を意味している。
●アルコール依存症
不眠症になった際、すぐに手に入るアルコールで解決しようとするケースは多い。アルコール依存症は、スクリーニングテストの結果では全国に肘O万人、より正確な「診断基準に基づくアルコール依存症者数」では80万人と推定されている。しかし、厚生労働省の患者調査では、実際のアルコール依存在患者は1万7100人(2002年10月現在)となっている。つまり、治療を受けているのは47分の1人ということになる。
アルコール依存に関して、かっては「禁断症状」という言葉があったが、実際には禁酒ではなく節酒しただけでも同じ症状が起こるという理由から、今では「離脱症状」と呼ばれるようになっている。典型的な離脱症状としては、最後の飲酒から24~48時間後に手が震え、汗をかき、動悸がみられ、小動物性幻視(アリなどの虫や小さな動物が見える)が起こる。けいれんを伴うこともあり、時に死に至ることもある。このような症状が見られるものをアルコールヘの「身体的依存」があると呼ぶ。これに対して「精神的依存」は、「ああ、お酒が飲みたいなあ」と思ったり、お酒がないとイライラするような状態のことである。お酒が飲める人のほとんどは、この「精神的依存」があると思われる。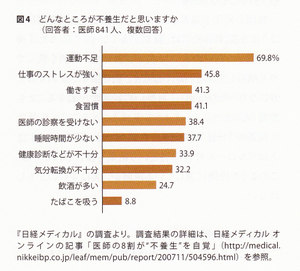 医師自身のアルコール依存に目を移すと、日経メディカルの調査では、医師の4人に1人が「飲酒量が多い」と思っていた(図4)。つまり飲酒という手段が、一般の人と同様、医師にとっても代表的なストレス・マネジメント法になっていることがうかがえる。われわれ医師も、酒に頼らない、何か別のストレス発教法を身につける必要があるのではないだろうか。
医師自身のアルコール依存に目を移すと、日経メディカルの調査では、医師の4人に1人が「飲酒量が多い」と思っていた(図4)。つまり飲酒という手段が、一般の人と同様、医師にとっても代表的なストレス・マネジメント法になっていることがうかがえる。われわれ医師も、酒に頼らない、何か別のストレス発教法を身につける必要があるのではないだろうか。
●うつ状態
うつ状態とは、元気が出ない状態・気持ちが滅入っている状態のことである。その中心となる疾患は「うつ病」であるが、うつ状態はもっと広い意味がある。
例えば、うつのスクリーニングテストを中学生に施行したところ、中学生の4人に1人がうつ状態であることが分かった。しかし、中学生なら成績のことで悩むこともあるし、友人関係や家庭のことで悩むこともある。また、この時期は、統合失調症がうつ状態で始まることもある。また「適応障害」という疾患でうつ状態になることもあり、これはある状況にうまく適応できていない状態を意味している。つまり「うつ状態」の背景には、様々な疾患が潜んでいるのである。
最近は、しばしば、うつ状態になっている医師を見かける。医師という慣れない立場に立だされたばかりの研修医でよく見かけるが、ベテランでも転勤先で職場環境や新しい役職に適応できず、いつもの元気さがなくなっている場合がある。いずれも「適応障害」である。忙しい毎日の中で、そうしたうつ状態が進行して、うつ病に至ってしまうことがないように医師も、自分自身のメンタルヘルスが大切なのである。
■うつ病に至るまで
『ストレス→うつ』の兆しを見逃さない
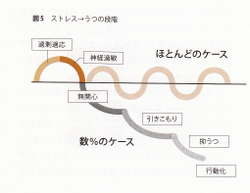 ストレスを受けると、脳や身体各部に様々な影響が出てくる。しかし、これらの変化の多くは目に見えないため、周囲の人間には分からないし、自分自身も認知できていないことが少なくない。
ストレスを受けると、脳や身体各部に様々な影響が出てくる。しかし、これらの変化の多くは目に見えないため、周囲の人間には分からないし、自分自身も認知できていないことが少なくない。
以下では、自分のストレス状態を自分自身が認知するためにまたストレス状態にある職場の同僚に気付くことができるようにストレスをいくつかの段階に分け、各段階で起こる「外側から見える」変化について説明していく(図5)。
①「過剰適応」段階
最も軽症のストレス状態では、すぐに元気がなくなるのではなく、むしろ元気な感じになる。何かストレスがあっても、普適以上にきちんと適応できているかのように見える。この状態を「過剰適応」と呼ぶ。この時点では、本人はストレッサーに曝されていることに全く気付いていないことが多い。
過剰適応が問題なのは、本人が無理をして適応しているため、いつかは適応のためのエネルギーが枯渇して、ストレス状態が次の段階に進んでしまったり、身体的な病気(心身症になったりする可能性が高いからである。
過剰適応は色々なきっかけで生ずるが、例えば、仕事を始めたばかりの研修医や、異動したり勤務地が変更になったばかりの医師によく見られる。具体的には、新しい環境に早く慣れようとして、遅くまで仕事をしたり、ミーティングなどでも積極的に発言するなどの行動が観察される。
もっとも、この過剰適応は、真面目な医師が「新しい職場でがんばろう」という気持ちが強いときに表れる行動パターンであり、適応のためには、むしろ必要な段階であるともいえる。
②「神経過敏」段階
過剰適応の段階を過ぎると、精神的に過敏になり、イライラしたり、怒りっぽくなったりする。見た目にも疲れが見え始め、タバコの本数が増えたり、些細な剰激にも過敏に反応したりする。同僚と口論やけんかをしてしまったり、後輩をいじめたり、上司に対しても口答えするようになり、さらに悪くなると、看護師に当たり散らしたり、患者や患者家族とのトラブルに発展する場合もある。これが神経過敏の段階である。
神経過敏は、私生活にも影を落とす。自分の家族や恋人、友人とも、ちょっとしたことでけんかしてしまうことが多くなってくる。
この時期の、もう一つの客観的指標は「酒の飲み方」である。しばしば見受けるのは、酒を飲みながら職場や仕事について愚痴ってみたり、上司や同僚の悪口を言っている場面である。また、一緒に飲んでいる同僚や友人にからんだり、喧嘩をしてしまったりもすることもある。「最近、悪酔いしやすくなった」という人は要注意である。
③「無関心」段階
さらに悪化すると、いよいよ周囲に対して関心がなくなる段階に入っていく。それまで一生懸命がんばってきたのとは正反対の状態で、仕事への積極性もなくなってしまう。さらに積極性や生き生きした感じが失われるだけでなく、仕事中も「うわの空」のように見えるようになる。その結果、つまらぬミスをしてしまい、それが大きな医療ミスの原因になる場合もある。そのことについて、上司から注意されたり、叱られても、特別に罪悪感を感じることもなくなってしまう。
しかし、無関心だからといっても、これは「抑うつ的」とは違う。抑うつ状態のように悲しいわけでも、憂うつなわけでもなく、心身が消耗した感じで「何も感じない」状態なのである。
この無関心段階では、休憩時間や自宅に戻ってからも、何かを積極的にすることはない。その代わりに雑誌やネットで「求人広告欄」をボンヤリ眺めていたりする。とはいえ、この段階の人は、現在の仕事をやめて新しい職場を積極的に探しているわけでない。そんなエネルギーは、もうこの段階ではなくなっているのである。「ただ、なんとなく」というのが、この段階には一番ピッタリくる表現である。
④「引きこもり」段階
無関心段階を過ぎると、さらに周囲との接触を避けるようになる。具体的には、遅刻が多くなってくる。また、「神経過敏」の段階のように外で同僚や友人と酒を飲んでウサ晴らしをするわけではなく、家で独りで飲酒するようになり、その結果、二日酔いの状態で出勤することも少なくない。
前述の『日経メディカル』の調査では、医師の6人に1人はアルコール性肝障害という結果も報告されている。このような段階に達している医師が、実は多いのかもしれない。
⑤「抑うつ』段階
引きこもりを超えると、次は「抑うつ」段階である。この段階では、憂うつ、寂しい、悲しい、つまらない、といった抑うつ気分を本人もはっきりと自覚し、言葉にすることもできる。また「集中力がない]とか「頭が働かない」というような精神機能の低下や、「忘れっぽくなった」という知的機能の低下も見られるようになってくる。
さらに「何も手につかない」とか「何をするのも億劫だ」といった具合に、運動性の抑制も見られるようになる。これらの症状が、朝や午前中に特にひどいという、「日内変動」も見られることがある。このようにこの時期には、いわゆる「うつ病」の患者と全く同じ症状が認められるようになる。
この「抑うつ」段階も、精神症状を自覚できれば、評価や診断はそれほど難しいことではないが、精神症状がほとんどないこともある。例えば、不眠、食欲不振、体重減少といった身体症状だけしか認められない場合である。身体症状は、頭重感、頭痛、肩こり、腰痛といった症状のこともあるし、下痢や便秘ということもある。このように抑うつ感がないか、あってもごく軽度で、その代わりに身体症状だけが目立つうつ病を「依面うつ病」という。
⑥「行動化」段階
この「抑うつ」段階が続くと、最終的には様々な「行動化」が見られるようになる。誰でも色々な感情や欲望を持ち合わせているが、それが行動という形で発散されてしまう場合を、心理学や精神医学では「行動化」と呼んでいる。外からは、衝動的で未熟と評価され、時に危険でもある。
具体的な行動化としては、例えば、無断欠勤もそうだし、何の将来的な展望もないのにいきなり「退職願い」を提出するような衝動的な転職も行動化である。また、アルコール依存や薬物依存(これらは精神医学的には物質依存としてまとめられることもある)も行勧化の表現型の一つであるし、さらにそれが極端になったのが自殺である。
■うつ病の診断
『涙ぐむ』『物忘れ」で発見されるうつ病も
精神科医がうつ病を診断する際は、次の3つの軸に注目するのが一般的である(表2)。
①抑うつ気分
憂うつ、寂しい、悲しい、自分を責める、孤立感といった気分があり、その程度も強く、長く続いている場合である。ひどい場合には「もう死んでも構わない」といった希死念慮も見られる。診断のポイントは、客観的には「それほど深刻にならなくてもいいのに」と思える状況でひどく悲観的になり、しかも周囲の理解や励ましに耳を傾けられない、という点である。混ぐむことが多くなるのも特徴の一つである。
②精神運動抑制
精神運動抑制とは、「精神機能の抑制」と「運動性の抑制」を合わせた総称である。
精神機能の抑制では、忘れっぽい、覚えることが苦手になる、頭が連く回転しない、自分では決定できない、集中力がなくなるといった軽い認知症に似た症状が出現する。実際、「主人が最近ぼけてしまったみたいで…」と、奥様がご主人を連れてきて、面接してみると精神機能の抑制が前面に出たうつ病だったという事例もある。こうしたケースは「仮性痴呆」と呼ばれる。
これに対して、運動性の抑制とは、何もやる気にならない、億劫である、面倒である、などの症状をいう。一般に、「うつ病では、病状が悪いときは自殺の心配はないが、少し良くなったときが危ない」といわれるのは、悪い状態では運動性の抑制があるため「死ぬ気にもならない」からである。
③身体症状
うつ病では身体症状が見られるため、内科をはじめとした身体科を受診することが多い。うつ病の身体症状には、食欲不振、体重減少、頭痛、頭重感、腰痛、肩こり、不眠(特に早朝覚醒)などがある。そのため、検査をしても異常所見が認められない身体症状では、うつ病を疑った方がよい。こうしたうつ病は、身体症状という仮面を被ったうつ病という意味で、「仮面うつ病」と呼ばれることがある。精神科医以外への啓発として使われる言葉である。
これら3つの症状に「日内変動」が見られることが多いのも、うつ病の特徴である。最も多いパターンは、朝のうちは何もやる気が起こらないが、午後になるとだんだん良くなり、夜になると普通の状態になるが、翌朝になると再び何もやる気が起こらない、というものである。
こうしたうつ病は、朝方に症状が強いという意味で「モーニング・デプレッション(morning depression)と呼ばれる。

コメント