(関連目次)→地方医療の崩壊 実例報告 目次
(投稿:by 僻地の産科医)
【参考ブログ】
医師確保できず救命センター廃止
kameの いい味出してね 2007/12/04
http://drkame.at.webry.info/200712/article_1.html
つよしさん
kameの いい味出してね 2008/05/15
http://drkame.at.webry.info/200805/article_15.html
勤務医の実態
市立室蘭総合病院 整形外科部長
石川一郎
(平成21年2月1日 北海道医報 第1085号 p14-16)
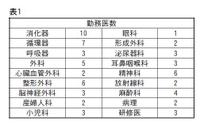 私の勤める市立室蘭総台病院は、平成9年に新築移転してから11年が経ちます。診療科は現在皮膚科・産婦人科・歯科が非常勤体制で、この3科を除く18科が日々診療を行っています。ベット数は609床で内4床がICU、4床がCCUで運用されています。医師数は現在表1のごとくで、常勤医が64名、(内固定医は12名)、研修医は平成20年度の現在3名が来ています。固定医とは、いわゆる大学の医局に所属せず、大学からの意向による転勤がない者を言います。
私の勤める市立室蘭総台病院は、平成9年に新築移転してから11年が経ちます。診療科は現在皮膚科・産婦人科・歯科が非常勤体制で、この3科を除く18科が日々診療を行っています。ベット数は609床で内4床がICU、4床がCCUで運用されています。医師数は現在表1のごとくで、常勤医が64名、(内固定医は12名)、研修医は平成20年度の現在3名が来ています。固定医とは、いわゆる大学の医局に所属せず、大学からの意向による転勤がない者を言います。
私たちのいるこの西胆振地区は、人口が室蘭は9.8万人、伊達(3.7万人)・登別(5、3万人)3地区を合わせても19.8万人で、室蘭に当院と新日錨室蘭、日鋼記念の3総台病院、伊達には伊達日赤、登別には厚生年金と総合病院がひしめき合っている現況があります。
この西胆振地区でここ3年ほどで起きていることとしては、大学医局からの出張医の相次ぐ撤退です。特に日鋼記念病院からは、平成18年4月脳神経外科、平成19年10月消化器内科・リウマチ科、平成20年4月循環器・整形外科・救急部と撤退が相次ぎました。厚生年金病院からは循環器内科と消化器内科が撤退、洞爺協会病院からは整形外科が撤退と地方の各々の中核病院から主要科が撤退してしまいました。
当院にとって一番影響が大きかったのは、何と言っても日鋼記念病院の脳神経外科と救急部が撤退したことでした。新日鋼病院には脳神経外科が無いため、苫小牧から函館までの間、頭部がらみの外傷に対応できる総合病院は当院しかなく、救急隊は“白老から長万部近くまでの頭部を含む外傷患者は、室蘭市立病院に搬入すること”とせざるを得なくなりました。さらには今年の救急部の撤退に伴い、日鋼記念病院の高次救命救急センタ一が廃止となったため、頭部外傷はもとより頭部外傷がらみの高エネルギ一外傷に関して、当院に搬入される件数が増えることとなったのです。
そこで、ここ3年間の当院の救急外来の状態を調べてみました。
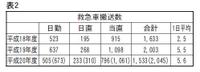 表2は当院への平成18年から平成20年までの救急車の搬送件数です。平成20年度は1月から9月までの統計ですので、カッコ内が12ヵ月換算の例数です。合計数で見るとこの3年間で搬入件数が増えていることがうかがえます。特に1日平均の搬人数で見ると、日鋼記念病院の脳神経外科が撤退した後の平成19年は、前年度の2倍近くにのぼっています。
表2は当院への平成18年から平成20年までの救急車の搬送件数です。平成20年度は1月から9月までの統計ですので、カッコ内が12ヵ月換算の例数です。合計数で見るとこの3年間で搬入件数が増えていることがうかがえます。特に1日平均の搬人数で見ると、日鋼記念病院の脳神経外科が撤退した後の平成19年は、前年度の2倍近くにのぼっています。
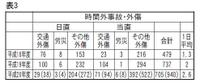 単純に搬送数が増えているだけではなく、救急外来での外傷・事故を見てみると、表3のごとく労災事故は大きな変化はないものの、交通外傷は平成19年は前年の約1.4倍、合計でもこの3年間で約2倍に増えていることがわかります。
単純に搬送数が増えているだけではなく、救急外来での外傷・事故を見てみると、表3のごとく労災事故は大きな変化はないものの、交通外傷は平成19年は前年の約1.4倍、合計でもこの3年間で約2倍に増えていることがわかります。
また、救急外来には事故や救急隊による搬入以外にも、一般の外来患者さんも来院されます。この一次・二次救急の患者さんも、当然当直医は診療しなければなりません。当院では平成20年度より救急外来の患者さんからも診療費をその場で徴収するようになり、時間外の割増料金がかかることもあり、この点では平成20年度からは一般の一次救急の受診数はむしろ減少しています。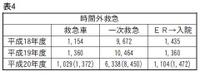 しかし、その反面救急車の搬送数・救急外来からの入院数(入院が必要な重症患者)の数は表4のごとく、増加の一途をたどっています。つまり、来院する患者さんの重症度が上がっているということになります。勤務医の時間外の日・当直業務が数の面で忙しくなったのみならず、その内容が厳しくなったことといえるでしょう。
しかし、その反面救急車の搬送数・救急外来からの入院数(入院が必要な重症患者)の数は表4のごとく、増加の一途をたどっています。つまり、来院する患者さんの重症度が上がっているということになります。勤務医の時間外の日・当直業務が数の面で忙しくなったのみならず、その内容が厳しくなったことといえるでしょう。
日鋼記念病院の救命救急センタ一は大学の救急部のバックアップもあり、体制的にもICU以外に救急部独自の病室を持っていました。当院には救急部もなければ救急部の病室もないまま、日鋼記念病院の救命救急センターに搬入されていた患者さんがごそっと搬入されることになったのです。しかも多発外傷などを受け入れるICUは4床しかなく、まだ落ち着いていない患者さんを、十分な受け入れ態勢のない一般病床に押し出しては受け入れるという、自転車操業を強いられる形となったのです。
体制的にも、高次救命に関するノウハウや体制も整わないままに、高エネルギ一外傷や多発外傷の患者さんが次々と搬入されることになり、救急外来はそれこそてんやわんやの状態に陥りました。平成20年度に入ってやっと高エネルギー外傷の搬入時の体制(以前からあった外傷チームの実働性の向上とマニュアルの作成・教育・訓練など)作り、救急隊との連携体制の確立が進められている状況です。
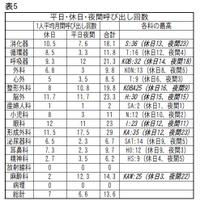 当院の勤務医の労働実態を垣間見るために、平成20年8月の1カ月の医師呼び出し回数を調べてみました(表5)。
当院の勤務医の労働実態を垣間見るために、平成20年8月の1カ月の医師呼び出し回数を調べてみました(表5)。
救急外来の統計からは外科系が一様に数の面では多く見えますが、呼び出しの回数で見ると、内科系の医師の呼び出し回数は外科系に劣らず多いことが分かります。これは病棟からの呼び出し、一般患者での呼び出しなど、救急外来の統計だけでは見えてこない、勤務医の日常業務の過酷さを表しているといえます。先ほど述べましたとおり、単純に回数が多いのみならず、呼ばれた患者さんの重症度が高ければ、一回に拘束される時間も長くなるので、それだけ勤務実態は厳しくなるといわざるを得ません。
もちろんおおかたの総台病院の体制がそうであると思われますが、一部の科を除いた勤務医は、夜間・休日にどれだけ呼ばわて働いていても、翌日はルーチンの一般の業務が待っており、当直を挟んだ勤務時間は連続30時間を超えることも珍しくないのが実情です。
ここで、当院のある脳神経外科医の1日の実態をルポしてみます。
午前8時、通常通り勤務に就く。
日中の仕事が終わった午後7時、救急外来に急性くも膜下出血の患者さんが搬送、緊急手術に入る。夜通し手術を行い、終盤にさしかかった翌朝の5時、別の急性硬膜外血腫の患者さんが搬入さわる。くも膜下出血の患者さんと入れ替わりに、2人目の患者さんが手術室に入室。血腫除去の手術が終わり、少し休養をとろうと思いきや、術直後のCTで反対側の血腫の増大を認め、再手術となり昼の12時近くまで手術室にこもる。やっと手術室から出られて病棟の勤務、夕方の6時近くまで仕事を行い、やっと2日ぶりに帰宅。当然、翌朝は通常の勤務。
以上、私の勤める市立室蘭総台病院のここ3年間の状況を述べてきました。
主に救急業務の増大が中心となりましたが、その発端は当地区への医局からの出張医の撤退であることは否めない事実だと思います。その元をたどれば大学の医局人員の不足があります。厚生労働省が導入した研修医制度により、大学の医局に所属する医師数が減少、出張医を出そうにも出せない現状にあると思われます。「大学の医局制度=過去の封建制度の遺残物」のようにいわれてきましたが、大学の医局が出張・ローテーションの形で過疎地域の医療を担ってきたのは紛れもない事実です。世間では「医師の不足」が叫ばれていますが、医師の数は恐らくは減ってはいないと思われます。産科・小児科の医師不足のように、科による偏りも問題としてありますが、むしろ大都市への医師の偏在が問題なのだと思われます。大都市に集中する指定病院での研修→就職という道ができねば、さらに地域格差は拡がる一方だと思われます。そして地域で奮闘する医師の労働条件は、ますます過酷になっていくのです。
他方、勤務医の置かれている状況は、最近の医療訴訟の社会問題化などを背景に業務内容は肥大化する一方です。単純に患者さんを診て治療しているだけにとどまらず、増える一方の書類(病院機能評価を受けると書類や会議の類は一気に増加しました)、各種院内委員会活動への参加等々、業務内容は以前に増して確実に増え続けています。
おそらくはどこの地方の基幹病院も、押し並べて同じような状況で勤務医は働いていることと思われます。それでも現場の医師は悩みながらも、疲れた体に鞭打って踏みとどまって頑張っています。その思いは、こわ以上悪くなることはないだろうと願いつつ‥。
道南方面のかつて鉄鋼業で栄えたある都市では、救急医療体制が事実上崩壊している。一次救急から三次救急まで、ほとんどすべてを市立病院が引き受けており、当直医による夜間診療が常態化している。
軽症でもコンビニ受診する住民、重症患者を受け入れて手一杯のところにさらに重傷者を押し込む救急隊、責任回避のために何でも専門医を呼ぶべしという病院上層部、労働が十分に報われない給与体系により、現場のモチベーションはすっかり下がりきっているという。
大学からの医師派遣を受けて、辛うじて診療を続けているが、どこの科の医師も逃散を考えながら仕事をしている(らしい)。
投稿情報: kame | 2009年2 月24日 (火) 22:41