(関連目次)→産科医療の現実 目次 産婦人科医の勤労状況
(投稿:by 僻地の産科医)
なかなか忙しくて、
続編が上げられません。すみません(;;)。
(あと10分少々がどうしても~)ゆるゆるいきます。
公開市民フォーラムで
周産期医療の現状と検討課題が報告される
篠原 伸治郎
MTpro 記事 2008年11月12日掲載
http://mtpro.medical-tribune.co.jp/mtpronews/0811/081111.html
 11月1日に開催された日本産科婦人科学会と厚生労働科学研究費補助金子ども家庭総合研究事業主催の公開市民フォーラム(東京都)では,産科医療提供体制や地域連携の状況や課題などが紹介された。このフォーラムは,先般の都内でおきた妊婦受け入れ不能の問題とは別に,前々から予定されていたものだったが,国や都で始まった周産期医療に関する連携の緊急検討会で討議されている内容について,既に問題点を検討するなど研究を進めていたため,それら検討会でも貴重な情報となっている。
11月1日に開催された日本産科婦人科学会と厚生労働科学研究費補助金子ども家庭総合研究事業主催の公開市民フォーラム(東京都)では,産科医療提供体制や地域連携の状況や課題などが紹介された。このフォーラムは,先般の都内でおきた妊婦受け入れ不能の問題とは別に,前々から予定されていたものだったが,国や都で始まった周産期医療に関する連携の緊急検討会で討議されている内容について,既に問題点を検討するなど研究を進めていたため,それら検討会でも貴重な情報となっている。
時代・地域に即した新周産期医療システムの構築と,システムを動かす人員が必要
このシンポジウム「わが国のお産のあり方を考える」では,一般の人も聴講するなか,平成20年度第1回拡大産婦人科医療提供体制検討委員会も兼ねている。日本産科婦人科学会・日本産婦人科医会および厚生労働科学研究費補助金子供家庭総合研究事業「分娩拠点病院の創設と産科2次医療圏の設定による産科医師の集中化モデル事業」の研究内容についても,一般の人々にもわかりやすい形で解説されている。
上記モデル事業の主任研究者である東北大学(周産期学分野)教授の岡村州博氏は,並行して行われている日本産科婦人科学会と日本産婦人科医会による医療提供体制検討委員会の検討と合わせて,現状把握と問題点について次のようにまとめた。
産婦人科勤務医は急には増えないので,辞めさせないことが必要。そのための方策としては(1)集約化,(2)女性医師に対する労働環境整備,(3)待遇改善,(4)労務環境改善,(5)助産師との連携,(6)大学医局と初期研修制度,(7)母体・胎児救急・救急ヘリによる搬送―が挙げられた。
また,地域医療という観点からは,(1)集約化,(2)地域間連携,(3)救急医療システムの再構築―が必要とし,具体的な検討案としては(1)と(2)ではITの利用,(2)では助産師外来の設置,(3)では,過疎地域から周産期センターへの搬送,救急時のヘリコプター搬送など―が挙げられた。
次に同氏は,勤務地である仙台市でも,産婦人科医師数の減少があり,6つの病院を拠点化し産婦人科勤務医を集約化したことを報告。医療機関の役割分担として,妊婦検診では,診療ノートを利用して診療施設で行う連携(セミオープンシステム)を導入している。妊婦の7割程度がこの制度を利用するなど同システムは有効に稼動しているが,宮城県でも,拠点施設が少ない地域では,それらの施設はおもに高リスク患者に対応しているため,通常の分娩は開業医によって行われているなど地域で差があるという。
同氏は,産婦人科勤務医の不足は国民の間で十分認識されており,「足りない」「いない」を認めて医療崩壊を防ぐ国家的な具体的取り組みが必要としたうえで,(1)時代・地域に即した新周産期医療システムの構築,(2)システムを動かすhuman resourcesが必要と述べ,今後も国民的な周産期医療の在り方の検討を継続していかなくてはならないとした。
日本産科婦人科学会の意識調査,産婦人科の状況は半分以上が「悪化」
北里大学(産婦人科学)教授の海野信也氏は,日本産科婦人科学会で今年(2008年)7月に行った研修指導施設(332病院から回答)に対する意識調査を紹介。
それによると,全体としての産婦人科の状況は,「少し悪くなっている」26%と「悪くなっている」21% で半数近くを占め,「変わらない」35%,「少しよくなっている」17%,「よくなっている」1%という結果であった(図)。
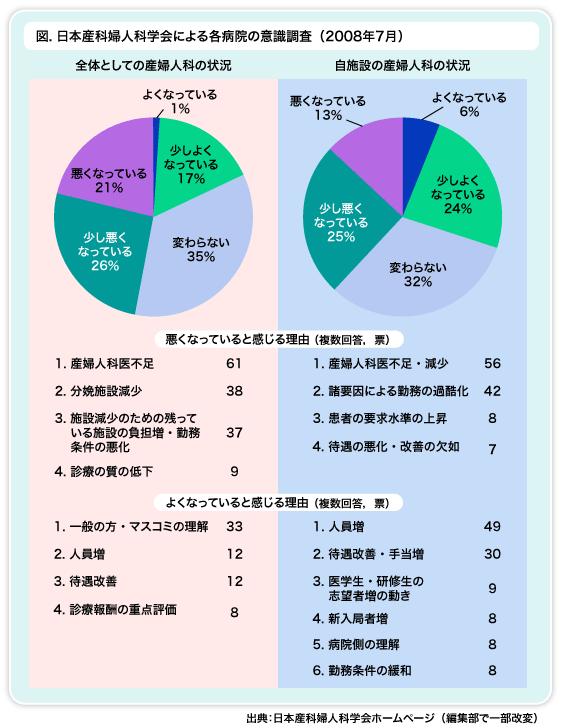
また,悪くなっていると感じる理由(複数回答)では,産婦人科医不足61票が最も多く,分娩施設減少38票,施設減少のための残っている施設の負担増・勤務条件の悪化37票と続いた。
よくなっていると感じる理由(複数回答)では,一般の方・マスコミの理解33票が最も多く,人員増12票,待遇改善12票,診療報酬の重点評価8票と続いた。
さらに,同学会として優先的に取り組むべき課題としては,勤務医の待遇・労働条件改善172票が最も多く,医学生・研修医対策91票,医療体制47票,医療紛争・訴訟対策39票,社会啓発活動37票と続いた。
医師のライフサイクルの変化も連携に影響
九州大学病院総合周産期母子医療センターの福嶋恒太郎氏は,分娩施設の集約化について妊産婦が求めるもの,および「連携」について医師の受け止め方を調べたアンケートを紹介。
福岡市や久留米市などの一次施設で出産した705人を対象に,昨年(2007年)秋にアンケートを行ったところ,出産施設選びの選択肢で最も多かったのは「便利である(うちから近い,通いやすい)」で,「口コミや知人の勧め」「病院(看護)スタッフの対応」「信頼できる医師がいる」などが続いた。同氏は,これらのことから「妊婦が求めるものは,快適と安全」であると報告した。
また,医療施設を変更した人131人の変更理由としては,「転勤,転居,里帰り」が46.3%と最も多く,また,里帰りのため変更した医療施設はブロック管内が92.6%と,近隣の実家近くなどへの「プチ里帰り」が多いことが示された。
また,自身で選んだ一次施設で出産した人では不満と感じる人は約20%であったのに対し,紹介先の病院(大学病院)で出産した人では不満と感じる人が約40%存在し,有意に割合が多かった。大学病院で出産したなかで不満と感じた人(40%)は,その理由(複数回答)として「長い待ち時間」43件,「遠い,通いにくい」22件,「アメニティが悪い」17件などが挙げられた。
同氏は,ここで米国のとある低所得者用医療保険管理部局に飾られていると言われる標語「コストとアクセスと医療の質。このうちの2つを選んでください」を紹介。日本における産婦人科医コストパフォーマンスは,病診連携における,紹介した医師,紹介された医療施設内の医師たち(産婦人科医,助手,小児科医,麻酔科医手術部)への低額な分配によって支えられていると報告した。
同氏は,かつては診療,研究,教育,管理運営などで一次,地域の二次・三次施設(研修病院),大学病院・医局は,同門・同窓の関係で結ばれていたため,臨時労働力,経営や診療のリスクヘッジ,財政的支援などにおいても,世代間でうまくシェアされていたという。つまり,医師のライフサイクルが,大学・医局→地域の二次・三次施設→一次施設(開業)と,同じパターンを取って進むことが多かったため,それぞれの果たすべき役割分担が共通認識としてあり,うまく機能していたが,それがおかしくなっているという。
院内助産システム構築で,将来的な勤務医の負担軽減を
山梨大学〔看護学系(臨床看護学)〕教授の遠藤俊子氏は,助産師の活用について報告した。
平成16年度研究報告書「産科領域における安全対策に関する研究」では,妊娠リスクスコア別に見ると,高リスク(4点以上)群29%,中等度リスク(2-3点)群41%,低リスク(0-1点)群30%であった。実際は低リスクであっても,分娩時にリスクが生じる場合は医師が対応することになるが,それ以外の低リスク群では,助産師の需要があり,一次施設だけで見れば低リスク群の割合はさらに高くなるという。
現在,助産師外来を実施しているなかから13施設の助産師206人を対象に調査を行ったところ,妊産婦にとっての助産師外来のメリットとしては,(1)時間のゆとり,(2)継続ケア,(3)相談のしやすさ,(4)妊婦の主体性を高める,(5)生活上の助言が得られる―などが挙げられた。
また,助産師外来担当者の必須能力としては,(1)確実な問診,聴診,触診技術,(2)母体・胎児の健康状態のアセスメント,(3)スクリーニング能力,(4)妊婦のニーズの把握と情報の選択,(5)妊娠中のトラブルやリスクへの対応能力,(6)異常発生時の対処能力,(7)妊婦・家族とのコミュニケーション能力,(8)関係者・部署との連携能力―が指摘された。
現在,助産師外来担当者の条件としては,(1)助産師の臨床経験5年以上(分娩介助件数100件以上),(2)母親学級,両親学級,母乳相談室の経験者,(3)助産師外来担当者研修受講者,(4)師長が適任と判断した助産師―などが挙げられるという。
ちなみに,現在助産師の分娩介助件数が,上記の100件を超えるのは4~5年の間であり,その時期を迎える前の教育の必要性があるとした。
同氏は,院内助産システムのメリットとして,妊産婦にとっては,(1)同じ病院内であり,安全が確保される,(2)重症度による優先順位ではなく,正常産のケアが尊重され,ゆったりした流れが可能―,また医師にとっては,(1)安全確保,(2)長期的には勤務時間の短縮化につながる可能性(ただし導入時は負担増),(3)信頼関係(妊産婦・家族,医療関係者)の構築に寄与―などが挙げられた。
厚労省が認めたハイリスク分娩管理料も勤務医への還元は依然わずか
日本医科大学(女性診療科・産科)教授の中井章人氏は,日本産婦人科医会が今年(2008年)7月に行った,産婦人科勤務医師の待遇改善と女性医師の就労環境についての全国調査結果を報告した。
それによると,今年の産婦人科勤務医の1か月当たりの平均宿直回数は5.9回で,2006年の6.3回に比べやや減少したものの,救急4.5回,小児科4.2回,内科3.7回,外科3.3回と比べ依然多かった。
当直翌日の勤務緩和のある施設は16.7%で,2007年の7.3%からは上昇した。また,厚労省に認められたハイリスク加算では,勤務医に還元している施設は7.7%で,2006年の0.6%に比べれば上昇したものの,その還元はわずかであり,同氏は「行政のほうでも検討してもらいたい」と述べた。
また,分娩取り扱い施設常勤医師のうち女性医師の割合は30%であるが,妊娠・育児中の勤務緩和を行っている施設が40~45%程度であること,病児・24時間保育が可能な施設が10%未満であること,さらに女性医師の院内保育所利用率が40%で,また30%の女性医師は育児休暇を取得していないことが示され,改善が望まれた。
泉州広域母子医療センターでは,集約化で医師たちの労働条件やQOLも改善
また,周産期医療の地域連携の現状についても報告があった。小阪産病院(大阪府)理事長の竹村秀雄氏は大阪の現状について解説した。
それによると,大阪府でも2003年から現在,大阪には府の認定した総合周産期母子医療センターが5施設,地域周産期母子医療センターが13施設あり,それらを核として,大阪独自の産婦人科診療相互援助システム(OGCS)40施設,同様に新生児診療相互援助システム(NMCS)28施設,さらに新生児外科相互援助システム(NSCS)などを構築,連携に努め,成功をおさめているという。
また,府南部を一手に引き受けることになる泉州広域母子医療センターでは,市立貝塚病院と市立泉佐野病院を集約化,2008年4月に運営を開始したが,同医療センターとして協力市町村に対しては市内料金(分娩基本料:時間内7万円,時間外9万円,休日・深夜10万円)を適用,分娩入院総額を10万円程度市外より安く設定した。
また,泉佐野市における給与を補うため,当直手当として広域周産期センターから,周産期センター手当てとして25万円を支給,貝塚病院と外部からの応援医師に対しては当直料10万円,当直時の分娩処置加算を1件1万円センターから支給する。こうしたことで,貝塚病院の医師では月収にして50万円,泉佐野の医師では35万円程度アップした。
さらに,集約後に超過勤務が3分の1減少し,呼び出し回数は集約化前の月平均15回から7回に減少するなど,常勤医師のQOLが改善されたという。
ちなみに,大阪府は周産期対策予算として平成20年度には,3億5千万円を計上している。こうした努力もあって,大阪府では,出産千人当たりの周産期死亡率の全国平均(2002年5.5,2007年4.5)を2002年以来下回り続けている。
北海道特有の広大な面積と地域・気候条件で,周産期医療のITネットワーク化が急務
次に,北海道の地域連携について,北海道産婦人科医会理事の丸山淳士氏が報告。北海道は,広大な面積など,他の都府県とは異なる諸事情の影響もあり,現在,産婦人科のセンター的機能を担う病院がない医療圏が3つ(空知,後志,胆振・日高)存在しており,産婦人科医療圏の見直し,産婦人科医師の集約化,産婦人科勤務環境の改善と安全な医療提供などが,短期的目標として掲げられている。また,長期的目標としては,産婦人科医師数の適正化,地域中核病院と大学との教育・臨床研究連携システム構築,地域のネットワークづくりと産婦人科医療提供の均てん化が挙げられており,現在,北海道医療対策協議会で各分化会を立ち上げ,検討や改善を行っている最中である。
また,北海道は広域で,周産期医療においても地理的条件や気候などの問題があり,検診のための通院に片道5時間かかる人がいるなど,困難なことも多い。そのため,香川県などで既に導入されている地域中核病院,大学病院,診療所,妊婦宅との医療ITネットワークの構築が急務だという。
こうした報告からは,医師の置かれた状況,あるいは行政の財政状況,地形,気候など地域が抱える問題もさまざまであり,地域性をかんがみた検討や対策が必要とされ,国や都道府県による対策がそれらのニーズに柔軟に対応することの重要性が示された。
泉州広域母子医療センターの産科医師の労働条件や、待遇はかなり改善されていますね。その反面助産師の労働状況や待遇は何一つ改善されていません。改善どころか日々の業務が増え、夜勤回数も多くなり、負担が増えています。なぜ産科医師の待遇ばかり改善されて、助産師の待遇は改善されないのか残念でなりません。これでは助産師が仕事を続けることができなくなります。この記事をみてその思いが強くなりました。助産師って必要ないのかなって、悲しくなりました。
投稿情報: mw | 2009年1 月20日 (火) 20:52
助産師もかなりの人手不足なんですよね。それは本当によくわかっています。
私には産婦人科医の勤労状況が良くなっているとは全然思えないのですけれど。
やせ我慢してみんなやっと頑張っています。
泉州広域母子医療センター、分娩集中などは起きていないのでしょうか?
無理せず、お互いできるところでがんばりましょう。私も産婦人科医を辞める事もいつも考慮に入れなければならないほど、なんだか苦境です。
(ここ数年、かわりません)
all or none みたいな労働を選ばねばならないのはなんだかな~と思います(;;)。
女性にはきつすぎます。
投稿情報: 僻地の産科医 | 2009年1 月20日 (火) 22:03