(関連目次)→医療政策 目次 高齢者の医療について考える
(投稿:by 僻地の産科医)
 先週号の週刊東洋経済です(>▽<)♪
先週号の週刊東洋経済です(>▽<)♪
2008年8月2日特大号(2008年7月28日発売)
高齢者医療の現実です。
追われる脳卒中・認知症患者
「在院日数短縮」の情け無用
療養病床再編を機に、寝たきり患者の入院が困難に。厚労省が進める医療費抑制策の過酷な実態。
(週刊東洋経済 2008.8.2号 p42-45)
 外国人留学生の寮の管理人を務める山崎英治さん(68写真)と妻の佳子さん(62)は、89歳になる母親の為子さん(同写真)への見舞いを毎日欠かさない。夕方仕事が終わると病院にかけつけ、「今日は具合はどう」と声をかける。
外国人留学生の寮の管理人を務める山崎英治さん(68写真)と妻の佳子さん(62)は、89歳になる母親の為子さん(同写真)への見舞いを毎日欠かさない。夕方仕事が終わると病院にかけつけ、「今日は具合はどう」と声をかける。
「妻や娘の声を聞くと、母は何となくわかるようです」と英治さん。意識ははっきりしないが、時折、為子さんの表情が和らぐという。
京都市内の嵯峨野病院(小松建次院長)に為子さんが入院したのは2001年。7年前の1994年に脳卒中で倒れ、当時住んでいた神戸市内の病院に入院。翌年、大震災に見舞われ、山崎さん夫婦のいる京都市内の病院に転院した。ところが、入院中に、車いすごと転倒し、左大腿骨を手術。3ヵ月の入院の後、自宅に戻ったものの、認知症が重くなって、特別養護老人ホームに入所した。
だが、糖尿病が悪化し、再入院。そして転院先の病院で左足の大ももから下を切断。その後、安定した状態になったので、市内の老人保健施設に移ったが、再び病状が悪化し、いくつもの病院や有床診療所を転々とした。そして手術を受けた病院からの紹介で受け入れてくれたのが、嵯峨野病院だった。
「自宅で看病できればいいのですが、介護はできても、医療は難しい。嵯峨野病院には、病室の広さや看護師さんの対応など、何一つ不満はありません」と英治さんは語る。
為子さんは鼻から栄養を摂取する状態で、認知症による判断能力の低下のために、放っておくと自分で引き抜いてしまうおそれがある。そのため、きちんとした見守りがなければ、誤嚥性の肺炎を起こしかねない。
また、自力では寝返りができないため、エアマットの使用や2時間ごとの体位の変換が必要。姿勢はただ動かせばいいわけではなく、介護職員による細な配慮がいる。そして、床ずれ(褥そう)ができることがしばしばで、こまめな治療が必要だ。
「できることなら、医療体制がしっかりしたこの病院で、看取ってあげたいと思います」(英治さん)。
小松院長は、「山崎さんのお母さんの医療必要度は高い。そのうえ、介護度が非常に重い」と指摘する。
医療必要度の高さとして、
①インスリン注射による血糖値の精密な管理
②嚥下(飲み込み)障害への対応
③褥そう対策
④肺炎、尿路感染などの感染症対策
を小松院長は挙げる。「医師の目から見ても、在宅での療養は非常に難しい。病状の急変に対する精神的な不安は介護施設のスタッフの場合も同様で、夜間も医師がいる病院以外での受け入れは事実上困難です」(小松院長)。
療養病床再編で大激震
「医療・介護難民」発生も
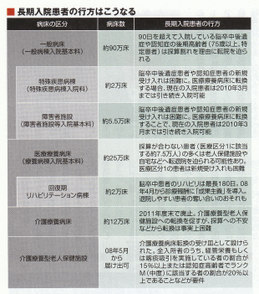 しかし、為子さんのような手厚い介護を必要とする患者が病院で長期の療養生活を送ることは、難しくなっている。きっかけは06年の医療制度改革だ。同年1月、厚生労働省は介護療養型医療施設(以下、「介護療養病床」)をH11年度末で廃止する方針を打ち出した。嵯峨野病院に激震が走ったのはこのときだった。
しかし、為子さんのような手厚い介護を必要とする患者が病院で長期の療養生活を送ることは、難しくなっている。きっかけは06年の医療制度改革だ。同年1月、厚生労働省は介護療養型医療施設(以下、「介護療養病床」)をH11年度末で廃止する方針を打ち出した。嵯峨野病院に激震が走ったのはこのときだった。
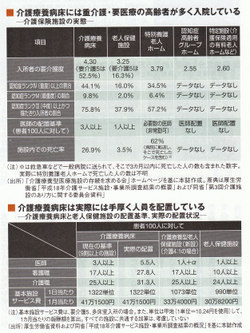
介護療養病床は、脳卒中の後遺症や認知症などで手厚い介護や医療が必要な高齢者が入院する病院だ。介護保険が適用され、全国で約12万床ある。嵯峨野病院もその一つで、180床すべてが介護療養病床だ。
療養病床には、ほかに「医療保険適用型(以下、「医療療養病床」)が約25万床ある。療養病床は00年度の介護保険発足で、両制度に分かれたが、計37万床の療養病床のうち、「約半数には医療の必要度の乏しい患者が入院している」(宮島俊彦・厚労省老健局長)として厚労省は再編に乗り出した。
 医療療養病床では、医療の必要度に応じた「医療区分」を導入。医療区分に基づいて診療報酬に大幅な格差を設けた。その際に介護に必要なマンパワーはあまり考慮されなかった。そして医療の必要度が相対的に低い「医療区分1」の患者が多いと、病院は大幅な赤字になるように仕向けられた(表)。病院にとって「医療区分1」の患者の新規受け入れは事実上困難になったのだ。
医療療養病床では、医療の必要度に応じた「医療区分」を導入。医療区分に基づいて診療報酬に大幅な格差を設けた。その際に介護に必要なマンパワーはあまり考慮されなかった。そして医療の必要度が相対的に低い「医療区分1」の患者が多いと、病院は大幅な赤字になるように仕向けられた(表)。病院にとって「医療区分1」の患者の新規受け入れは事実上困難になったのだ。
「為子さんは介護度が最も重い(=要介護5)一方、床ずれがあるときは医療区分は2ですが、治ると1になる」(小松院長)。現時点では、介護保険適用で要介護5の報酬(1日当たり1322単位。1単位=10・84円)が得られるために問題はないが、介護療養病床から医療療養病床に転換して存続を図ろうとする
と、為子さんのような患者の入院継続は、採算面から困難になる。「要介護5」から「医療区分1・ADL区分3」(1日885点。1点=10円)に切り替わった場合、病院の報酬は4割近くも減少してしまう。
在宅での療養は難しい
病院以外は事実上困難
このままでは「10万人の医療・介護難民が生まれかねない」として、嵯峨野病院が所属する財団法人仁風会(清水紘理事長)は、東京の有力病院などとともに、「介護療養型医療施設の存続を求める会」を結成。7月1日には14万筆の署名を集めて、舛添要一厚生労働大臣に介護療養病床廃止の撤回を訴えた。
病状の安定した患者を
「医療の必要なし」と断定
大学医学部定員の拡大や産科・小児科・救急医療への財源の積み増し……。厚労省はここにきて、医療費抑制政策の一部見直しに踏み切っている。その一方で、厚労省が頑として方針を変えないのが療養病床再編だ。厚労省は、療養病床再編により、12年度時点で05年度比4000億円の医療費削減を見込む。療養病床再編は平均在院日数短縮を進めるうえでの柱でもあるため、方針撤回となると、医療制度改革が根底から見直しを迫られるためだ。
介護保険分野では、今年5月に介護療養病床の受け皿として、「介護療養型老人保健施設」(以下、「転換型老健」)の制度が設けられた(制度の概要は表)。だが、基本施設サービス費は、従来の介護療養病床から2割近くも減少。終末期の患者への看取りなどで新たに加算がつくものの、「現有の医師数や看護師・介謹上の配置を継続した場合、大幅な赤字になる」(川渕孝一・東京医科歯科大学教授)。
医師や看護師のリストラをせず、むしろ配置を厚くして医療療養病床に転換することで生き残る方法もある。だが、その場合のネックが「医療の必要度が低い」とされた為子さんのような患者の扱いだ。
小松院長の話からわかるように、一般的な感覚では、為子さんの医療必要度は決して低くない。医療区分1には、医療処置として療の吸引千日8回未満)、胃ろう(栄養を補給するために胃に開けた穴)の管理、経鼻経管栄養、留置カテーテルの患者、そして疾患では脳梗塞や脳内出血、認知症(他者への暴力、徘徊)の患者が含まれている。
だが、療養病床再編で厚労省が説明責任を尽くしたとは言いがたい。
厚労省は療養病床の再編策を決めるに当たり、05年に全国の病院にアンケート調査を実施した。本誌が入手した調査用紙(患者特性調査票)には、「医師による直接医療提供頻度」を書き込む欄が設けられていた。そこで「医療の状態は安定しており、医師の指示の見直しはほとんど必要としない」との項目にマルをつけたものが、「医師による直接医療提供頻度:ほとんどなし」として集計された。そして厚労省は「入院医療の必要性が低い患者が相当数入院している」などと審議会の場で説明した。
しかし、これには問題のすり替えがあった。全日本病院協会の西洋寛俊会長(特別医療法人忠和会理事長)は、「医師の指示の変更の回数をもって、医療の必要性としたのは間違い。毎日回診していても、同じ薬の処方でいいと継続指示を出した場合には、医療の提供なしと見なされた」と憤る。だが、この調査結果は中央社会保険医療協議会(中医協)に05年11月に提出され、十分な検証もないまま、医療区分に基づき診療報酬格差が決められた。
そして、医療改革関連法案を国会に上程する直前の06年1月になって、今度は介護保険を担当する老健局から、介護療養病床の全廃が突然打ち出されたのである。
政策はつじつま合わせ
再編計画はにわか仕立て
「一連の政策はつじつま合わせにすぎなかった」と指摘したのが、当時、厚労省保険局で医療費適正化計画の策定に関与していた村上正泰氏(当時は財務省から出向、現在は退官し評論家)だ。村上氏は本誌08年4月12日号での吉岡充・上川病院理事長との対談で、「医療区分1の患者の退院促進による病床数の削減と平均在院日数短縮という、別個に検討された政策に整合性を持たせるために、単なる診療報酬点数上の線引きにすぎなかった医療区分に基づいた療養病床削減計画が急きょ立てられた」と明かした。
このとばっちりを受けたのが、患者と病院だった。診療報酬改定をきっかけに、医療区分1の患者の新規受け入れをやめた病院は少なくない。脳卒中の後遺症患者や認知症患者のうち、経鼻経管栄養や急性期病院で胃ろうをつくった患者などは、老健施設や特養ホームでも受け入れが困難なため、行き場を失った。
一方、病院はすでに入院している医療区分1の患者の扱いに苦慮した。本人や家庭の意向を無視して退院を強いることはできない。かといって、医療区分Iの患者を医療療養病床に残したままでは、大幅な採算割れになる。そうした事態を回避するために、急きょ、一般病床に転換。看護師を増員して診療報酬が相対的に高い「障害者施設等入院基本料」を算定する動きが相次いだ。 埼玉県三郷市内のみさと協立病院(生田利夫院長、左写真)もその一つだ。同病院は06年4月の診療報酬改定時から3ヵ月かけて、医療療養病床100床のうち60床を障害者施設に転換。そこに医療区分1の患者を移動させた。
埼玉県三郷市内のみさと協立病院(生田利夫院長、左写真)もその一つだ。同病院は06年4月の診療報酬改定時から3ヵ月かけて、医療療養病床100床のうち60床を障害者施設に転換。そこに医療区分1の患者を移動させた。
生田院長の案内で病棟を回ると、そこには脳梗塞の後遺症や重い認知症を患っているものの、症状が安定しているために「医療区分1」に該当する、数年来の長期入院の高齢者が少なくなかった。生田氏によれば、「家族の介護能力が乏しいため、自宅に戻るのは難しい方々だ」という。
増加する脳卒中、認知症
診療報酬の誘導は限界
しかし、厚労省は障害者施設など一般病床への長期入院患者の流入を問題視した。07年11月7日の中医協診療報酬基本問題小委員会では、「脳梗塞の後遺症として障害が残っていることで、障害者としてこの病棟で見ている状況がうかがわれる」「90日以内に退院できる、あるいは受け皿があれば退院できる方々もそうとうおられる」などと厚労省の幹部が発言。「(重度の肢体不自由児の受け入れなど)本来の目的から外れる患者さんもたくさん入っている」として対象患者の見直しの必要性を強く主張した。
そして厚労省は、08年4月の診療報酬改定で、一般病床の障害者施設に“難を逃れてきた”患者の締め出し策を打ち出した。10月以降、脳卒中後遺症および認知症患者については、ほとんど体が動かない人を除き、入院を認めなくしたのだ。ただ、医療療養病床に転換する場合は、現在入院している患者の医療区分を1ランク上げる“激変緩和措置”(10年3月末まで)も同時に打ち出した。
目に見える形での「医療難民」の発生は2年後に先送りされたが、かといって、長期入院患者の受け入れ先が見つかったわけでもない。
 また、08年4月の改定では、一般病床に90目以上入院している後期高齢者(75歳以上)のうち、脳卒中後遺症や認知症患者への診療報酬も大幅に引き下げられた(表)。
また、08年4月の改定では、一般病床に90目以上入院している後期高齢者(75歳以上)のうち、脳卒中後遺症や認知症患者への診療報酬も大幅に引き下げられた(表)。
京都市内のなぎ辻病院(小森直之理事長)は、169床の一般病床すべてで障害者施設等入院基本科を算定。脳卒中の後遺症患者など寝たきりの高齢者を多く受け入れてきた。小森理事長は「障害1級または2級の脳卒中後遺症や認知症の方々が入院を続けられないというのでは、何のための障害者施設なのか。これは排除の論理ではないか」と批判する。
これら一連の策は、すべてが医療費抑制を目的としている。平均在院日数を短縮すれば医療費が減るうえ、病床の有効利用が可能になるというのが厚労省の考え方だ。脳卒中後遺症および認知症患者は、療養病床に入院する患者のおよそ半数を占めているため、厚労省は退院促進のターゲットに定めた。
在院日数の短縮を迫られているのは急性期の病院も同じだ。そこでは、「時間をかけて嚥下の訓練を行う代わりに、胃ろうをつくって早期に退院を図り、療養病床にどんどん送り出してきた」と三浦久幸・国立長寿医療センター病院・第一外来総合診療科医長は指摘する。
団塊の世代が後期高齢者になるのは20年後だ。脳卒中や認知症の高齢者は今後、急増していく。そうした人たちへの医療やケアはどうあるべきか。どうすれば、病状を悪化させずに、療養生活を送ることができるのか。診療報酬の誘導による患者の締め出しではない、理念に基づいた政策が求められる。
コメント