(関連目次)→新型インフルエンザについても集めてみましたo(^-^)o
(投稿:by 僻地の産科医)
に続きまして、新型インフルエンザ特集ですo(^-^)o ..。*♡
といいますのも、個人的には以前から注目していたのですけれど、
かなり危機意識をもっているからです。
個人開業医や、特定基幹病院ではない病院の先生方。
どの科の医師であっても、グラクソ・スミスクラインのMRさん。
絶対に講習に来ていただいてください。お願いします。
本当に大事な話だと私は思うのです。
 GSK社パンフレットより。
GSK社パンフレットより。
「新型インフルエンザ
パンデミックとどう向き合うのか」
うちはすでに備蓄を始めています。
では、どうぞo(^-^)o ..。*♡
新型インフルエンザ パンデミックとどう向き合うのか
グラクソ・スミスクライン発行冊子
新潟大学 国際感染医学講座 公衆衛生学分野
鈴木宏教授監修
はじめに
インフルエンザ・パンデミックは10年から40年の周期で発生するといわれ、既に1968年の香港インフルエンザから40年が経過しており、すぐに発生してもおかしくない状況です。2003年以来、高病原性鳥インフルエンザH5NIのヒトヘの感染が致死率60%以上を呈しながら世界的に広まり、WHO、厚生労働省ではインフルエンザ・パンデミックの警戒を強めています。インフルエンザウイルスによりパンデミック(大流行)となった場合、人口の増加や都市への人口集中、飛行機などの交通機関の発達などから、短期間に地球全体に蔓延し、多数の感染者発生と社会・経済面への甚大な被害をもたらすことが予測されます。
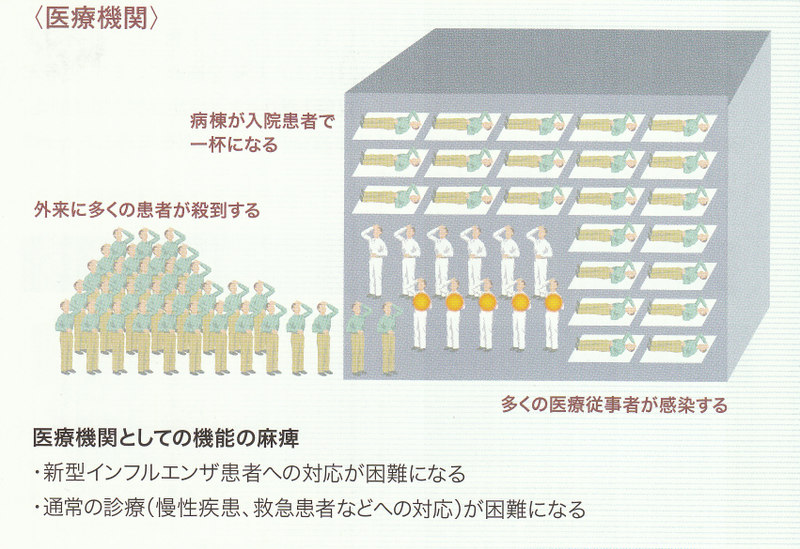
また、医療現場では、インフルエンザ患者が殺到して、外来のみならず院内における感染リスクは非常に高くなる一方で、重症患者が大量に発生し、通常の医療業務の範囲では到底それに対応できなくなることが予想されます。こうした状況の中、医療機関におけるインフルエンザ対策の重要性が高くなっています。
1.新型インフルエンザとは
①インフルエンザウイルスの構造と過去の世界的流行
インフルエンザウイルスは、A型、B型、C型の3種類にわけられます。特にA型は世界的に大流行をおこし、また突然変異がおこりやすい傾向かあります。またB型の流行はやや小さく、C型は地域的な流行をおこすとされています。遺伝子としての核酸はRNA(リボ核酸)で、大きさは80~100nmの球形をしていて、外側に脂質をふくむエンベロープをもっています。エンベロープは、細胞に吸着する成分のヘマグルチニン(H)と、細胞からはなれるときに必要なノイラミニダーゼ(N)をもっていいます。A型のインフルエンザウイルスは、Hが16種類、Nが9種類あり、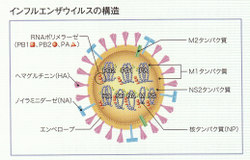 この二つの抗原性の違いにより、HではH1、H2、NでもN1、N2のような亜型にわけられています。スペイン風邪(1918~19年に流行)はHIN1、アジア風邪(1957年)はH2N2、香港風邪(1968~69年)はH3N2のA型インフルエンザウイルスによる大流行が、全世界でおこりました。このように、HまたはNが大きく変異した新型インフルエンザウイルスがあらわれると、免疫がないため大流行をおこします。
この二つの抗原性の違いにより、HではH1、H2、NでもN1、N2のような亜型にわけられています。スペイン風邪(1918~19年に流行)はHIN1、アジア風邪(1957年)はH2N2、香港風邪(1968~69年)はH3N2のA型インフルエンザウイルスによる大流行が、全世界でおこりました。このように、HまたはNが大きく変異した新型インフルエンザウイルスがあらわれると、免疫がないため大流行をおこします。
②鳥インフルエンザウイルスからパンデミックウイルスヘ変容
カモやアヒルなどがもつインフルエンザウイルスが、ニワトリなどの「家禽」に感染し、強毒株となったものが『高病原性鳥インフルエンザウイルス』です。鳥インフルエンザが変異して種の壁を超えて伝播するようになり、ヒトからヒトヘの感染が容易に広がって初めて「新型インフルエンザ」と判定されます当然、新型インフルエンザウイルスに対して、人は免疫がなく、発生すれば全世界に広がってパンデミックを引き起こす恐れがあります。
鳥インフルエンザが新型インフルエンザになるには、鳥インフルエンザウイルスがヒトや鳥類の体内で変異する場合と、ヒトやブタに、ヒトインフルエンザウイルスと鳥インフルエンザウイルスが同時に感染し、体内で混ざり合うことにより、ヒトからヒトヘの易感染性を獲得する場合とかあります。
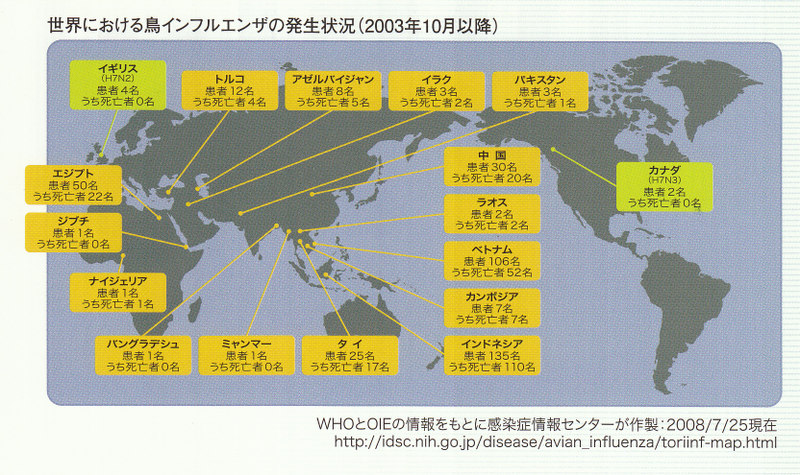
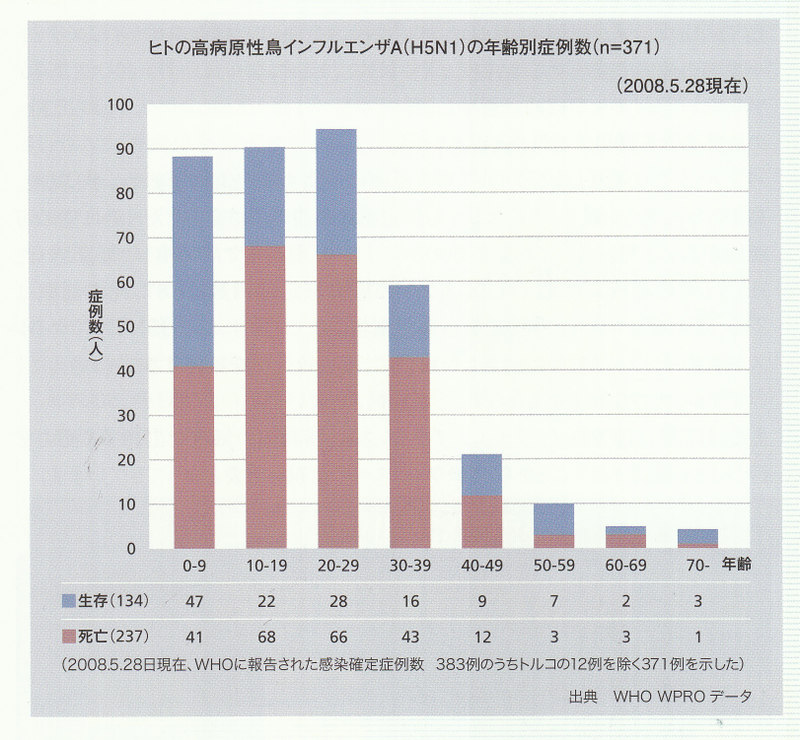
パンデミックの病因となるウイルス型を正確に予測することはできませんが、現在、鳥からヒト、あるいはヒトからヒトヘの限定感染の段階まで変容したH5N1型の可能性が高いと想定されています。2008年9月10日現在までにWHOに報告されたH5N1型の高病原性鳥インフルエンザの感染確定症例数は387、死亡個数は245、致死率は63%と非常に高い事が報告されています。このH5NI型のウイルスが新型インフルエンザに変異した場合に、高い致死率を維持することは考えにくいですが、大きな被害をもたらすことが危惧されています。
また、H7型、H9型鳥インフルエンザウイルスも、哺乳類の気道で生息する能力を持つことも確認されたことから、このウイルスヘの監視も重要となってきています。
③死亡率の高さが予測される新型インフルエンザウイルス
現在、H5N1型高病原性鳥インフルエンザは、WHOによるパンデミック警報フェーズ3(きわめて限定されたヒトヒト感染段階)であり、パンデミックアラート期にあります。WHOに報告された感染確定症例では(トルコを除く)、O歳から39歳の乳幼児・小児、および若年成入居に、感染症例が多く、死亡率が高いのが特徴です。
日本政府はH5N1型高病原性鳥インフルエンザが新型インフルエンザに変異した場合、過去に流行したインフルエンザのデータに基づいた推計により、死亡者は17万~64万人と推定しています。
なお、現在流行のH5N1型高病原性鳥インフルエンザウイルスの特徴としては、致死率が高いことのほかに、ウイルス産生量が他のインフルエンザウイルスと比べて約100倍高いことや、ウイルスRNAが鼻腔、咽頭部よりも、下気道部に多く、直腸拭い液からも検出されることがあげられます。また、白血球やリンパ球の減少が顕著で、血中のサイトカイン、ケモカインが高レベルのサイトカインストームの状態になることも知られています。
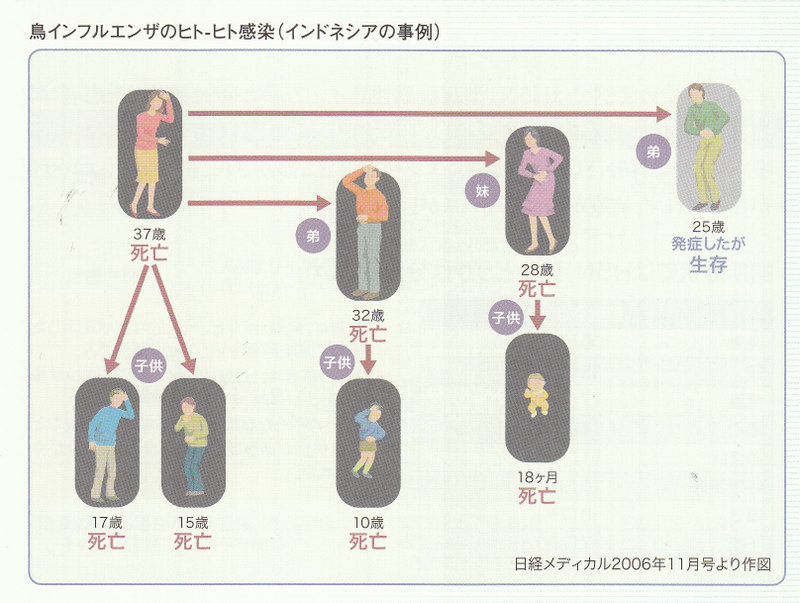
インドネシアの事例では、37歳の女性が感染し、そこから感染したと考えられる17歳と15歳、32歳の男性、28歳の女性が死亡、また二次感染した10歳の児童、18ケ月の小児が死亡しています。唯一25歳の男性のみが生存しましたが、8人の感染者のうち7人が死亡しています。なお、注目すべき点として、機序は不明ですが夫婦間での感染は見られず、血縁関係者間のみの感染であることです。
④新型インフルエンザの症状と治療
新型インフルエンザウイルスに感染した場合、その症状の程度は、現在のところ予測が困難であり、発生時にWHOや政府から、症状を含む疾患の特徴が示されると考えられます。新型インフルエンザに変異することが懸念されているH5N1型高病原性鳥インフルエンザの症状はこれまでの東南アジアなどでの事例では、38度以上の発熱、咳など、一般的なインフルエンザと同様の症状に加え、下痢を認めた例もありました。H5N1感染症例の予後は一般に悪く、多臓器不全(サイトカインストーム)を引き起こします。また致死率は高く、インフルエンザ肺炎が主な死因となっています。
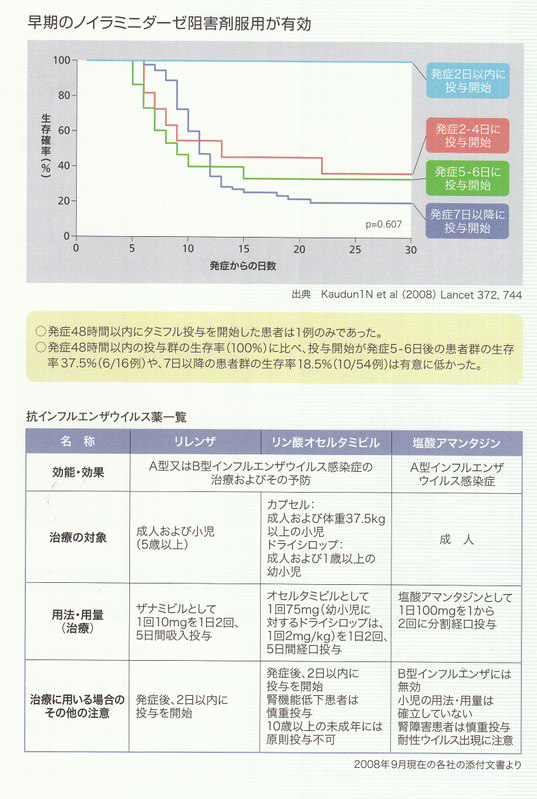
インフルエンザは、新型も含めて、インフルエンザウイルスがヒトの気道に感染することによる急性呼吸器疾患です。感染したウイルスが、上気道や肺で増殖する事によって発熱や頭痛など全身症状を引き起こします。従って新型インフルエンザはA型であり、一般的なインフルエンザ同様、全ての抗インフルエンザ薬が有効と考えられます。使用に際しては、これまでの一般的なインフルエンザ同様に新型インフルエンザにおいても、発症後48時間以内の早期に抗インフルエンザ薬を使用する必要があります。
インドネシアの症例ではH5N1型高病原性鳥インフルエンザに感染した患者は発症初期の段階で、医療機関に受診していますが、H5N1と診断された患者は少なく、多くの患者はH5N1以外のインフルエンザ様疾患と診断され、抗インフルエンザ薬が投与されず、治療が遅れたケースが目立ちます。
2.パンデミック被害想定
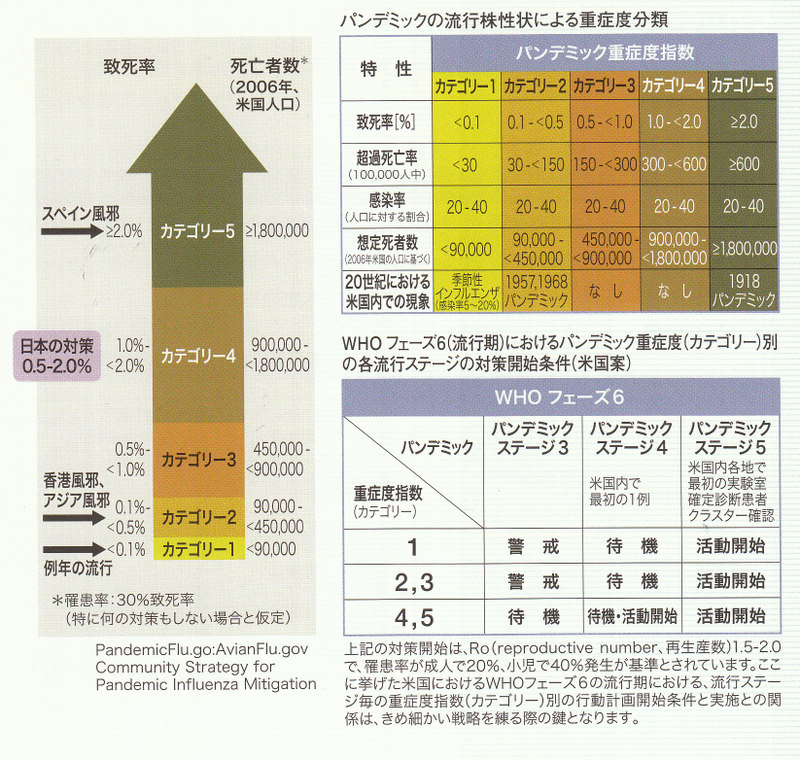
日本政府は人口の約25%が感染し、医療機関を受診する患者数は最大で2500万人と仮定し、対策を講じています。また、過去に流行したインフルエンザのデータに基づいた推計によると、入院患者は53万~200万人、死亡者は17万~64万人と推定しています。この推計値は罹患率が25%とし、死亡者の17万人は致死率を罹患者に対して0.5%、64万人は2%としたものです。しかし、これらはあくまでも過去の流行状況からの推計であり、今後発生する新型インフルエンザが、どの程度の感染力や病原性を持つかは不明で、これ以上の被害をもたらす可能性も否定できません。米国では、流行する株の程度から致死率別に5段階のカテゴリーを設け、それぞれの対応を決めています。日本でも流行期の対策を密に行うために、今後同様な分類が求められます。
新型インフルエンザ発生時に予測される事態
医療崩壊の可能性
医師や薬剤師をはじめとする医療スタッフは濃厚に新型インフルエンザ感染者と接触して感染するリスクが高いと考えられます。政府が仮定している人口の25%が感染し、30~50%の医療現場のスタッフが欠勤することが予想され、医療サービスの維持は困難になる可能性がありますし、さらに感染が拡大した段階では多数の新型インフルエンザ感染患者が発生し、以下の項目の不足が懸念されます。
●医療スタッフ人員
●PPE(ガウン、マスク、手袋)
●ベッド
●薬剤
●人工呼吸器など生命維持装置
●輸液剤
3.対策
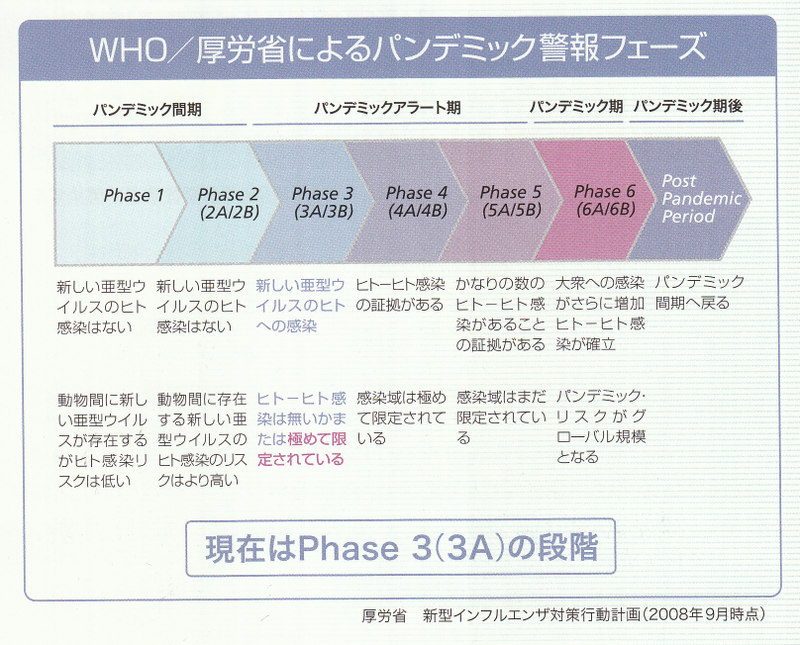
WHOでは、新型インフルエンザの流行に対し、6つのフェーズを想定して被害対策を行うことを提言し、厚生労働省でも、これに対応した対策を進めています。実際に各医療機関が診療に当たるのは、フェーズ3以降となりますなお、この分類に加え、米国では先に示したように流行株の病原性の進いから、致死率を考慮したカテゴリー別の分類により、対策を進めています。
フェーズ3から5の流行のごく初期の段階では、原則次の感染症指定医療機関が診療を行うことになります。
1)感染症指定医療機関(特定、第一種、第二種)
※)特定感染症指定医療機関、第一種感染症指定医療機関
http://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou15/02-02.html
※)第二様感染症指定医療機関
http://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou15/02-02-01.html
2)結核病床をもつ医療機関など「新型インフルエンザ対策行動計画」に基づき都道府県等が病床の確保を要請した医療機関(以下「協力医療機関」)(上記1,2を併せて「感染症指定医療機関等」と称します)
行動計画策定における留意点
●パンデミックではインフルエンザは数週間で世界中に広がる。
●パンデミック流行の波は4~6ヶ月周期で、2、3回訪れる。
●第1波で人口の25%が感染。
●ピーク時の欠勤者数は、30~50%
(約20%が同時に病気になり、残りは看護やその
他個人的理由による欠勤)。
●死亡者は感染者の10~30人に1人、全人口の1%以上。
●第1波の際、民間航空便の大半運行中止
ハイリスクグループ
1.65歳以上の高齢者
2.高齢者施設、慢性疾患患者施設入所者
3.喘息を含む慢性肺疾患、慢性心臓血管系疾患の成人
小児患者
4.糖尿病を含む代謝疾患、腎機能障害、血色素疾患、
免疫力低下(医療行為によるものも含む)等により
過去1年間定期的通院や入院している成人、小児患者
5.長期間のアスピリン治療により、インフルエンザ後の
ライ症候群に罹患する危険性がある生後6ケ月から
18歳の乳幼児と青年
6.インフルエンザ流行期に妊娠第2-第3半期にある妊婦
ここに記したハイリスクグループは、例年のインフルエンザ流行時期におけるものですが、新型インフルエンザ流行期にも適応されます。これらのグループは、罹患により重症化が懸念され、入院、外来、家庭での感染と、感染後の経過には特に注意が必要となります。なお、このグループとは別に、新型インフルエンザにおいて特別に重症となる年齢層の特定化は、流行開始後に決められます。
(1)基本的な考え方
新型インフルエンザ対策といっても基本は例年発生するインフルエンザヘの対策に準じます。すなわち、ワクチン接種、患者の早期発見と抗ウイルス薬による早期治療、患者からの感染予防対策です。しかし、二つの対策で大きく異なる点は、新型インフルエンザの場合、子供から老人まで病原ウイルスに対する抗体が無く、全員が極めて高い率で罹患し、重症化率も極めて高い特徴を持つ事です。また、上で挙げた対策の基本となるワクチンと抗インフルエンザ薬の供給が限られているという大きな制約もあります。
新型インフルエンザ対策の基本となる病原ウイルスの性状は不明です。具体的には、病原ウイルス種類、それと関連し、病毒性、伝播力、流行地域、臨床症状、ハイリスク年齢群、抗ウイルス薬への感受性などがあります。これは、流行直後にWHO、政府から発表されます。
このように、種々の不明な要因が関与する可能性があり、対策は柔軟性を持ち、的確な判断に基づく迅速な実施が望まれます。特に、世界、日本、そして居住市町村における新型インフルエンザの疫学情報は、最新で、信頼の置けるものを、リアルタイムで取得することが必須となります。
基本となる情報発信先
厚生労働省
http://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou04/index.html
国立感染症研究所感染症情報センター
http://idsc.nih.go.jp/disease/influenza/05pandemic.html
各都道府県のパンデミック関連部署
世界保健機関(WHO)
http://www.who.int/csr/disease/avian_influenza/pandemic/en/index.html
米国疾病対策予防センター(CDC)
http://www.cdc.gov/flu/pandemic.htm
現在まだフェーズ3ですが、次の段階に入りますと対策に必須となる、各種マスク、抗インフルエンザ薬が入手困難になる可能性が高まります。このことを踏まえ、早急に準備することが肝要です。
(2)外来での診断からトリアージヘ
臨床診断の基準は、パンデミック発生後にWHO、政府から示されます。しかし、重症度は異なっていても、初期症状は例年のインフルエンザとは大きく異ならないと考えられます。具体的には、患者が
①38度以上の発熱
②喉頭痛、咳、呼吸困難のいずれか一つ以上
の2つを満たす事があります。この二つに加え、本疾患の新たな重要な判断基準として
③7日以内に、新型インフルエンザ患者との接触、新型インフルエンザ発生地での滞在があった場合
があります。特に、新型インフルエンザ発生ごく初期には、③について、医療現場では発生地域(国外、国内を問わず)への旅行などを問診し、感染の可能性を検討する必要があります。
新型インフルエンザウイルスを間定するためには、発註早期に患者の咽頭拭い液や鼻腔拭い液などの検体を採取後、ウイルス分離間定ないしはPCRによる判定ができる施設へ送付する必要があります。
現在市販されている診断キットで判別できるのはA型、B型のみで、新型インフルエンザウイルスのA型の亜型や薬剤耐性ウイルスまでは同定できません。例えばH5N1型高病原性鳥インフルエンザの判定は困難です。その対応として、新型インフルエンザの流行刑は臨床診断で診断を行う事になります。
基本的なこととして、患者には待合室を含め医療機関内での感染予防には、常にマスク着用を励行させます
1)流行初期
疫学的背景から新型インフルエンザが疑われた患者発生に際しては、保健所に連絡し、検体の検査を依頼するとともに、感染拡大防止のため、当該患者との院内接触者の注意深い経過観察が必要です。
日本のガイドラインでは、フェーズ4以降の医療機関の対応として、新型インフルエンザ感染患者は地方自治体が定める指定感染症病院と発熱外来に搬送となります。
2)流行期
新型インフルエンザは、一旦始まれば日本全体への波及は1-2週間とも予測され、患者は急激に増加します。流行は8週間継続し、その4-5週にピークが来ることが予想されます。
患者は、病院や保健所に設けられた電話相談窓口を通し、予約した一定の時間において、他の患者との接触を避ける方法による外来診察が望まれます。大量に患者が発生する時期には、病院とは別に設けられる入院施設を持つ発熱外来でのトリアージヘと集中することが考えられます。 トリアージを主目的とする「発熱外来」の運営とも関係し、一つの方法を提示します。
トリアージを主目的とする「発熱外来」の運営とも関係し、一つの方法を提示します。
来診する患者は、発熱などの症状のみならず、1分間の呼吸数を測定し、1歳から5歳までは40回以上、それ以上のヒトでは30回以上の際にのみと限定する方法もあります。なお、発熱は重痛度の指標にはなりません。特に乳児や高齢者においては重症であっても高熱を出さない例が多いことが知られています。受付でこれらを確認し、全身状況の視診に加え血中酸素濃度を測り、Sp02が低い場合は即入院とします。これにより、胸部聴診や胸部X線検査を入院後の措置として、最初のトリアージ活動が容易に遂行可能になると考えられます。
(3)治療
流行株により、薬剤耐性株発生頻度との関連も含めた感受性薬剤情報から、複数の抗ウイルス薬の有効な薬剤の選択を行います。その際、抗インフルエンザ薬の併用療法も試みられる可能性が高くなると予想されます。
抗インフルエンザ薬の供給には大きな制限があり、投与優先順を考慮する必要がありますが、患者には発症48時間以内に抗インフルエンザ薬を投与する事が重要です。また、経過中には抗生剤の投与も考慮します。
1)流行ごく初期
患者の症状、疫学的状況から新型インフルエンザが疑われる際には、入院治療とすることが望ましいと考えられます。
2)流行期
新型インフルエンザの症例の予後は流行株の性状により異なりますが、一般には高い致死率を示すことが予想されており、発熱外来でトリアージにより選別された重症例は、入院・治療を行います。
(4)院内感染予防
1)一般的
新型インフルエンザに罹患する可能性は、施設全体で一住にあり、院長、院内感染委員会による施設全体での対応が重要です。例年のインフルエンザと同様に、新型インフルエンザにおいても感染機序としては、飛沫感染、接触感染、空気感染のいずれによるかは不明ですが、患者と近接した状況が重要です。特に、主となる咳とくしゃみが要注意となります。
院内のインフルエンザに罹患した際にリスクが高まるハイリスク患者に対しては、隔離を含む特別な対策が望まれます。特に個室における患者が退院や部屋を移動した後の取り扱いとしては、通常の院内感染における処置を行います。
また新型インフルエンザに罹患した患者には、手術用マスクの着用を義務づけます。N95と手術用マスクが汎用され、有効性を催実にするには、装着前後に手洗いを行い、特にN95ではフィットテストなどを着実に行うことが前提となります。なお、N95マスクを着用する際は、心・肺疾患が無く、呼吸機能が正常であることが前提となります。
2)特に流行期
入院は、緊急を要する患者、新型インフルエンザに罹患した重症者に限定することも、周辺の流行状況と施設の役割を考慮して判断する必要があります。なお、流行期には休日診療体系と同様の状況も考えられます。
流行規模に応じ、発生患者は個室管埋か必要となりますが、病床数の限度から、疾患状況に対応した同一患者を特定の病室やフロアに集中化し(コホーティング、患者層別集団隔離)、特化した専門スタッフによる治療を心がけます。
流行期には、院内感染発生の危険性は高まり、患者の早期発見と治療、外来と入院制限、罹患した医療スタッフの出勤停止が必要となります。お見舞いの制限も必要となります。しかし、患者の精神的な支援を必要とする場合が想定され、その際には、入室前にその該当者がかぜ様症状を呈していないことを確認し、手術用マスクの着用と入室前後の手洗いを推奨させます。患者の病室外での検査は必要最小限のものに限り、感染の機会を減らします。検査を行う場合は、患者への手術用マスクの着用と、出かける前に手の洗浄を行います。
病棟内については、頻回に外気との換気を心がけることも重要です。
例年のインフルエンザ対応からの対策
・患者や医療従事者への例年のインフルェンザワクチン接種
・施設内での流行の早期発見
・患者への抗ウイルス薬の投与と特にハイリスク患者への抗インフルエンザ薬の予防投与
・見舞い患者の制限
・患者の個室や同一部屋への収容
・マスク、手袋、ガウンなどを装備しての患者の看護
(5)医療スタッフヘの対応
予防の基本である流行株に一致した新型インフルエンザ用ワクチンは、製造供給に流行開始から少なくとも半年を要し、供給され次第ワクチン接種を行います。なお、例年のインフルエンザ対策としてのワクチン接種は、12月前には終えておく事を推奨します。新型インフルエンザ感染患者や感染が疑われる患者の診察やケアにあたったスタッフヘの健康状況の監視を行なう必要もあります。
医療従事者に対しては、流行初期には曝露後予防および初期治療として抗インフルエンザ薬を投与します。しかし薬剤の供給困難が予想され、治療用を優先する必要性、感染の機会が院内患者からの感染だけでなく何処ででも感染しうる本疾患の特徴などから、医療スタッフヘの予防用として抗ウイルス薬を用いることは制限されることも予想されます。
一般業務時には常に手術用マスクを着用し、重症患者への対応時にはN95マスクを着用しますまた、手袋着用、手指消毒、ガウン着用が必要となります。
気管内挿管、胸部内規鏡検査、ネブライザー治療、気管内吸引措置等の際には、ゴーグル、フェイスマスク、N95マスク、手袋着用などにより医療行為を行います。
妊娠中、免疫機能が落ちている医療スタッフは新型インフルエンザ患者との措触が低い場所での就業が望まれます。勿論、新型インフルエンザ罹患中の人々の出勤は厳禁です。
新型インフルエンザに罹患し治癒した医療スタッフは、その後の医療行為に人員確保の観点から優先的に活勤してもらうことも必要です。流行中には、院内の集会は禁止し、患者の申し送り活動などは電子媒体や記録によって遂行することとし、更には相互からの感染を避けるために、同僚との間隔を1m以上あける事が推奨されます。
(6)薬局での対応
急速に感染が拡大した状態では多数の患者が病院で処方された抗インフルエンザ薬を求めて薬局に殺到する恐れがあります。薬局においても、医療機関と同様に、薬剤師、その他のスタッフの感染の危険が高いと考えられ、上記の医療スタッフと同様な対応が必要となります。特に、薬局の窓口業務に関係する方には、マスク着用が推奨されます。
薬剤の受け取りに際しても、感染の危険が高いと考えられます。患者ではなく健康な家族や付添人が受け取る方法も考えられます。しかし、患者自身の場合にはマスク着用が望まれます。
最近では、大型ショッピングセンターなどに調剤薬局が併設される例が多く見られますが、このような場所においても、医療機関の薬局と同様の措置が望まれます。いずれにしても、混み合う事による感染の機会を減らすさまざまな対応が重要となります。
(7)抗インフルエンザ薬の政府備蓄の現状
日本政府は、新型インフルエンザに全人口の25%が感染し、最大64万人が死亡、一日あたり1O万1千人の患者が入院するという想定のもと、プレパンデミックワクチンと抗インフルエンザ薬の備蓄を進めています。耐性ウイルス発生対応として、抗インフルエンザ薬のバランスのとれた備蓄が必要となります。
4.新型インフルエンザ対策行動指針
抗インフルエンザ薬に関するガイドライン
国では新型インフルエンザ対策ガイドラインを策定し、そのガイドラインに沿って各都道府県のガイドラインも策定されています。新型インフルエンザが発生した都道府県については、以下のような措置を講ずることが求められています
1.国内で新型インフルエンザの感染例が発生した後(フェーズ4以降)の対応として、新型インフルエンザが発生した都道府県においては、当該都道府県が指定する感染症指定医療機関及び発熱外来を行う医療機関(以下指定医療機関という)においてのみ、患者に対する医療提供を行う。
2.このため、「都道府県は、流通用タミフルについて、当該指定医療機関に集約することとし、指定外の医療機関に対し、流通用タミフルの発注を見合わせるよう要請するとともに、卸売販売業者に対し、指定医療機関の発注のみに対応するように指導する。」となっています。
3.また感染拡天時の治療投与は発症後48時間以内の服用開始が原則となっており、入院が必要な重症患者を優先し、外来患者の投与には以下のような優先順位を設けています。
抗インフルエンザ薬投与優先順位
1.医療従事者及び社会機能維持者の外来患者
2.医学的ハイリスク群の外来患者
3.小児、高齢者の外来患者
4.成人の外来患者
政府や都道府県の対策は現在固められつつあります。しかし、実際に患者と向き合うのは、第一線の医療機関、医療スタッフです規模、患者数、ベッド数、スタッフ数などにより、さまざまな対応かおるかと思います。しかし、パンデミックは必ずやってきます。そのとき医薬品の備蓄は? ライフラインの確保は? どこと連絡を取り、どう対応するべきなのかなどについて、現状を分析し、綿密な対応行動計画を立てることが求められています。平時からの準備が被害を小さくする唯一の方法です。
おわりに
歴史的に見て、新型インフルエンザの大流行がいつ起こってもおかしくない状況にあり、国や都道府県はガイドラインを設け、行動計画を策定しています。
しかし、混乱した中では、行動計画がどの程度実施できるのかは未知数であり、各医療機関は、様々な要因を踏まえマスクや抗インフルエンザ薬等の備蓄も考慮した自己完結型の対策と、それらの繰り返した訓練による改善が重要であると考えられます。
深刻な被害の発生にそなえ、この小冊子を、各医療機関の皆様が行動計画の策定についてお考えいただく際や、平時の啓発活動を行う際の、きっかけにしていただければ幸いです。
※新型インフルエンザに関する情報は Influenza.jp/
※リレンザに関する情報は Relenza.jp/ をご覧ください。



コメント