(関連目次)→産婦人科医の勤労状況 勤務医なんてやってられない!
(投稿:by 僻地の産科医)
産婦人科勤務医・在院時間調査
第1回中間集計結果 報告と解説
社団法人 日本産科婦人科学会
産婦人科医療提供体制検討委員会
委員長 海野信也
http://www.jsog.or.jp/news/pdf/kento_announce_080929.pdf
この調査の目的と概要
1) 産婦人科医の勤務条件が過酷であることは、既に周知の事実となっています。平成20年度診療報酬改定では、ハイリスク分娩管理加算の大幅改定などを通じて、勤務医の勤務環境の改善を行うこととしており、それ以外にも多くの施策が実施されつつあります。今後、それらの施策の有効性を評価し検証するためには、勤務医の勤務実態を客観的に示す指標を必要となると考えられます。しかし、現状ではどのような指標が適切か、明確になっていません。このため、診療科間や施設間の比較、なんらかの施策を実施したことによる効果等を客観的に検証することが難しい状態にあります。
2) 一般には、このような指標としては労働時間がもっとも重要と考えられます。しかし、医師の場合、管理的な業務、研究、研修に当てられた時間や待機時間等、患者さんの診療時間だけが労働時間ではないと考えられること等のために、労働時間の定義や評価に関して多くの議論があり、コンセンサスが得られていません。このため、労働時間そのものを調査しても、データが同一の基準で収集されていることを確認するのが難しく、結果の信頼性について疑問の余地が生じる可能性があります。そこで今回の調査では、客観的に記録し、評価可能と考えられる「在院時間」および「オンコール時間」の実態を、各医師について1ヶ月間調査することにしました。
3) 具体的な調査項目は、各病院の規定された勤務開始・終了時刻、医師の年齢、性別、産婦人科医として経験年数、自発的に提供された開示可能な個人情報、1ヶ月間の病院への出勤時刻と退勤時刻(複数施設で勤務している場合は、非常勤施設での出退勤時刻)、あらかじめ決められているオンコールの開始・終了時刻としました。調査票に記入し、結果をe-mail、FAXまたは郵送で回収する方法をとりました。日本産科婦人科学会卒後研修指導施設750施設の産婦人科責任者に郵送で依頼状を送るとともに、個人参加者を学会ホームページ上で募集しました。
4) このような調査を全国的に実施することは、学会にとって初めての試みです。今回の調査は、今後の勤務条件の適正化を評価する上での基本情報を収集するための方法論を確立することが第一の目的です。そして実際に収集された情報自体が今後の検討の基本情報となることを期待して実施いたしました。
5)調査結果の公表に際しては、個別施設、個人が特定できないように厳重に配慮することを前提として、データの提供を求めました。このため個別施設・個人に関するお問い合わせには一切、対応できませんので、ご了承をお願いいたします。
調査の進行状況
1)調査に協力を申し出てくださった施設・会員は多数に上り、調査結果が続々と送付されてきています。
2)データ入力・一次解析を順次進めていますが、2008年9月8日の時点で、2008年8月18日受領分までの、一般病院勤務医163名、大学病院勤務医31名のデータの入力が終了しています。9月28日までにさらに常勤医262名分のデータを受領しています。順次入力、解析を進めてまいります。データの入力と確認、施設への必要事項の問い合わせ等はこれまでのところ、すべて海野が行っております。今後は、適宜、研究協力者の応援を得ることとしています。
3)今回の第1回中間集計では、一般病院の常勤医のデータをまとめました。大学病院勤務医については、一般病院と勤務形態が大きく異なり、外勤先での勤務時間を含めないと実態をつかみきれないこと、調査票に関する情報提供が不十分であったため、個人データの再確認中であることから、今回の集計からは除きました。
中間集計結果
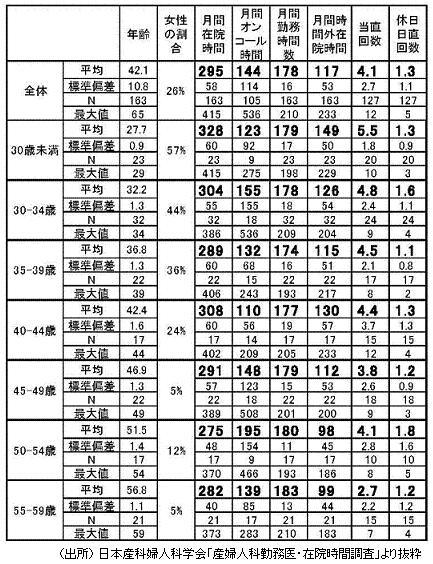
一般病院勤務医163名のデータを集計したところ、以下のようになりました。
「在院時間」
出退勤時刻から在院時間を計算し、積算しました。それには、勤務時間、更衣等の準備時間、休憩時間、宿直時間、時間外の診療時間等がすべて含まれます。
「オンコール時間」
勤務時間外に必要が生じた際に対応する時間帯を各職場であらかじめ定めている場合に、記載を求めました。病院産婦人科は基本的に24時間体制で運営されています。当直体制をとっていない施設では、入院患者さんの急変、分娩の進行、救急の外来患者さんへの対応等の必要が生じた場合に備えて、必要時に呼び出されるオンコール体制をとっているのが普通です。また、当直体制をとっている病院でも、緊急手術等は一人ではできないので、応援の医師を呼び出す必要が生じます。その場合、あらかじめオンコール体制をとる場合と、とらない場合(そういう場合は誰でも呼び出される可能性がある)があります。今回の集計では、当直体制の有無に関わらず、オンコール体制をとっている病院の医師のデータだけをまとめました。このため医師数は全体の60%程度となっています。それ以外の医師でも当直でない晩に、受け持ち患者さんの急変や緊急事態で呼び出されることはもちろんありますが、それはあらかじめ業務として定められたものではないので、この集計には含まれていません。また、今回の中間集計では、オンコールの時に呼び出されたのか、そうでないときの時間外在院なのかは区別していません。勤務産婦人科医数が少ない病院では、当直体制をとると、当然医師当たりの当直回数が多くなり、在院時間はどんどん長くなります。オンコール体制だと、在院時間は短くなりますが、帰宅した後もいつでも呼び出しに対応しなければならないということになりますから、その間は精神的緊張を持続することになります。普通の病院の勤務時間は昼休みの休憩時間を含めて月間180-200時間程度です。勤務時間外が月間500時間以上あります。それを何人の医師で分担するかによってオンコール時間には大きな幅が生じます。たとえば一人医長であれば500時間以上、つまり常時呼び出しに対応するということになります。今回の集計ではオンコール時間月間500時間以上の医師が4名、200時間以上の医師が22名でした。オンコール時間帯でどのぐらい呼び出されているか等の解析は今回の中間解析では行っていません。
「勤務時間」
今回の調査では勤務時間に昼休み等の休憩時間を含めています。
「時間外在院時間」
在院時間と勤務時間の差として求めました。
「当直回数」
これまでの集計では、夜間交代勤務制をとっている病院は1カ所のみでした。当直回数は、あらかじめ定められて夜間に当直した場合のみをカウントしました。重症患者さんの管理等のために臨時で泊まり込んだ場合は含んでいません。
「休日日直回数」
あらかじめ定められて休日の日勤帯の在院した場合をカウントしました。患者さんの状態をチェックする等のために休日に出勤する医師は多いのですが、それは在院時間には含めていますが、日直には含めていません。
今回の中間集計では、病院産婦人科医の在院時間が非常に長いことが示され、いわゆる「過酷な勤務」の実態の一端が数値として示されたと思います。また、その在院時間の長さは、医師の年齢によって差が少ないことがわかりました。20歳代から40歳代後半まで、月間在院時間には有意の差が認められなかったのです。
今後、さらにデータを集積するとともに、勤務実態の施設間差を解析し、産婦人科勤務医の勤務条件改善のための基礎的な検討を行っていく予定です。
産科の半数が「1年前より悪化」 勤務環境めぐり調査
47NEWS 2008年9月30日
http://www.47news.jp/CN/200809/CN2008093001000034.html
日本産科婦人科学会が30日までに実施した332病院の産婦人科を対象とする意識調査によると、ほぼ半数が1年前より勤務状況が悪化したと回答した。「医師不足が改善されていない」「周囲の施設が減り、残った施設の負担が増加している」などの理由が多く挙がったという。調査は7月に実施。対象は医大生の卒後研修を実施している約750病院。産婦人科で責任者を務める医師に回答を求めた。回答率は44%。産婦人科全体の状況について1年前と比べてどう感じるかを問う質問に、「悪くなっている」「少し悪くなっている」とした施設は合わせて47%。「良くなっている」「少し良くなっている」の計18%を大きく上回った。
一方、自分が勤務する施設については38%が「悪くなっている」と回答。30%が「良くなっている」と答えた。良くなっている理由として最も多かったのは「医師数が増加した」の49施設。
産科医の「過酷な勤務実態」が明らかに―月295時間在院
キャリアブレイン 2008年9月30日
http://www.cabrain.net/news/article/newsId/18449.html
産科医が病院にいる時間(在院時間)は月平均295時間で、緊急時の電話対応のための待ち時間(オンコール時間)は同144時間であることが、日本産科婦人科学会(吉村泰典理事長)の調べで明らかになった。同会では、「病院産婦人科医の在院時間が非常に長いことが示され、いわゆる『過酷な勤務』の実態の一端が数値として示された」として、産科医の労働環境の改善を訴えている。
【関連記事】
医師の過重労働に「緊急停止ボタン」を
医師の7割超が仲間の過労死など経験
心身共に限界-疲れ果てる小児科医(前)
医師の過重労働を許さない取り組みを
勤務医の疲弊、患者にも原因
日本産科婦人科学会は9月29日、「産婦人科勤務医・在院時間調査」の第1回中間集計結果を発表した。調査は、同会の「卒後研修指導施設」となっている750病院などを対象に7月から8月にかけて実施。一般病院に勤務する産科の常勤医163人のデータを年齢、性別などに分類した上で、「在院時間」「オンコール時間」「当直回数」などを分析した。
それによると、産科医の平均年齢は42.1歳で、女性が占める割合は26%。一か月平均の在院時間は295時間で、オンコール時間は144時間だった。年齢別に見ると、在院時間が最も長いのは30歳未満(328時間)で、次いで40-44歳(308時間)、45-49歳(291時間)。オンコール時間は、50-54歳(195時間)、30-34歳(155時間)、45-49歳(148時間)などの順だった。
「在院時間」には、休憩時間、宿直時間、時間外の診療時間などがすべて含まれ、このうち時間外の診療時間は月平均117時間で、当直回数は同4.1回。当直回数は、あらかじめ定められた日に当直した場合のみをカウントし、重症患者の対応などのために臨時で泊まり込んだ場合は含んでいない。
同会によると、産科医の数が少ない病院で当直体制を取ると、医師一人当たりの当直回数が多くなり、在院時間が長くなる。また、オンコール体制の場合、帰宅後もいつでも呼び出しに対応しなければならないため、「その間は精神的緊張が持続する」としており、「二十四時間体制」とも言える産科医の過酷な勤務実態があらためて浮き彫りになった。今回の集計では、オンコール時間が月500時間以上の医師が4人、200時間以上の医師が22人いたという。
今回の集計結果について同会では、「病院産婦人科医の在院時間が非常に長いことが示され、いわゆる『過酷な勤務』の実態の一端が数値として示されたと思う。また、その在院時間の長さは、医師の年齢によって差が少ないことが分かった。20歳代から40歳代後半まで、月間在院時間には有意の差が認められなかった」としている。
その上で、「今後、さらにデータを集積するとともに、勤務実態の施設間差を解析し、産婦人科勤務医の勤務条件改善のための基礎的な検討を行っていく予定」としている。
コメント