(関連目次)→多胎妊娠 目次 予定日超過妊娠 目次
(投稿:by 僻地の産科医)
 周産期医学 8月号からです(>▽<)!!
周産期医学 8月号からです(>▽<)!!
特集は 妊娠34週以降の早産(Late Preterm)をめぐって
胎児の死亡率から考えた多胎の分娩時期について分かりやすい論文です。
過期妊娠(単胎)の説得にも分かりやすい資料です!
多胎児とLate Preterm : 最適な分娩時期とは?
―周産期死亡率の観点から―
北海道大学 産婦人科
水上尚典
(周産期医学 vol.38 N0.8 2008-8 p999-1003)
はじめに
産科医の重要な仕事の一つに「最適な分娩時期の提示」があり,日常臨床で産科医は意識せずにこれを行っている。最適な分娩時期を考える場合,「母体の肉体的健康と精神的満足度」ならびに「出生児の健康」の双方について考慮する必要がある.母体の健康と児の福祉は必ずしもその利害が一致しないからである。極端な言い方をすれば,妊娠維持は母体の肉体的健康面からは常に負担であり,妊娠持続遊牧は短いにこしたことはない。しかし,「母体の肉体的健康」維持のためだけに,分娩週数を早く設定すれば,児は未熟性のために死亡あるいは重篤な後遺症を有するようになる可能性があり,後遺症をもった児の養育に「母体の肉体的健康と精神的満足度」は障害されるかもしれない。
このように両者の関係は複雑である。例えば,子宮頸癌が妊娠24週に判明したような場合はその典型例である。母児双方が折り合える「適切な分娩時期」が示されることになる。このように母体健康に問題がある場合,最適な分娩時期について母児の利害が一致するとは限らない。
一方,理学所見や母体血液検査所見からは(母体の健康という観点からは)分娩時期を早める必要はないにもかかわらず,児側からそれを要求される場合がある。たまたま,NSTを行ったところ,胎児機能不全を強く示唆する胎児心拍パターンが得られたような場合である。子宮頸管が未熟であれば母体は帝王切開という外科的侵襲を受けることになる。妊娠高血圧腎症は多くの場合,母児双方から早い分娩時期が要求される。妊娠の維持は母体の肉体的健康面から,また胎児の健康面からも危険が追っている場合が多いからである。
以後,記述する最適分娩時期については児の健康という観点からのみの考察である。
双胎妊娠分娩集数の分布
双胎妊娠の最適分娩週数とLate Pretermを考える場合,双胎妊娠の分娩週数分布を考慮する必要がある。現行の分娩予定日(最終月経開始日より280日後)はヒト平均妊娠持続期間が最終月経から40週間であったことより決定された生物学的経験に基づいたものである。ヒト妊娠の99%は単胎妊娠であり,双胎妊娠は1%弱である。したがって双胎の分娩週数はヒト妊娠の平均分娩適数には反映されにくい。現行の分娩予定日は主に単胎妊娠の平均分娩週数を反映したものであり,早産の定義もそれらに基づいてなされたものである。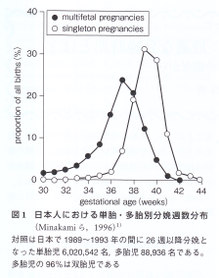 少しデータは古くなるが,MinakamiとSatoは双胎妊娠の適切な分娩時期について検討を加えた。対象は我副司で1989~1993年の5年間に妊娠26週以降生産・死産した多胎妊娠からの児すべてを含んだ88,936名(双胎妊娠からの児96%で品胎妊娠以上からの多胎児4%を含む。したがって,これらの結果は双胎妊娠の数値を代表していると考えられる)である。対照として同時期に我が国で妊娠26週以降生産・死産した単胎妊娠からの児6,020,542名についてもあわせて検討した。分娩週数の分布を図1に示す。単胎妊娠の平均持続期間は39.6週であったのに比し,双胎妊娠のそれは37.0週であった。最頻分娩週数は双胎妊娠37週であったのに比し,単胎妊娠では39週であった。この分娩週数分布の違いは同じヒト妊娠であっても単胎妊娠と双胎妊娠は異なった生物学的特性をもった集団であることを意味しており双胎妊娠の分娩予定出よ37週頃であることを意味している。
少しデータは古くなるが,MinakamiとSatoは双胎妊娠の適切な分娩時期について検討を加えた。対象は我副司で1989~1993年の5年間に妊娠26週以降生産・死産した多胎妊娠からの児すべてを含んだ88,936名(双胎妊娠からの児96%で品胎妊娠以上からの多胎児4%を含む。したがって,これらの結果は双胎妊娠の数値を代表していると考えられる)である。対照として同時期に我が国で妊娠26週以降生産・死産した単胎妊娠からの児6,020,542名についてもあわせて検討した。分娩週数の分布を図1に示す。単胎妊娠の平均持続期間は39.6週であったのに比し,双胎妊娠のそれは37.0週であった。最頻分娩週数は双胎妊娠37週であったのに比し,単胎妊娠では39週であった。この分娩週数分布の違いは同じヒト妊娠であっても単胎妊娠と双胎妊娠は異なった生物学的特性をもった集団であることを意味しており双胎妊娠の分娩予定出よ37週頃であることを意味している。
胎児にとっての最適分娩週数
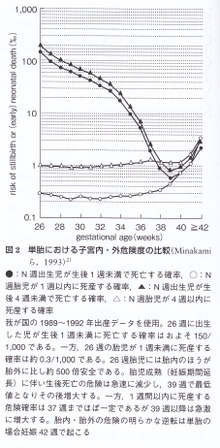
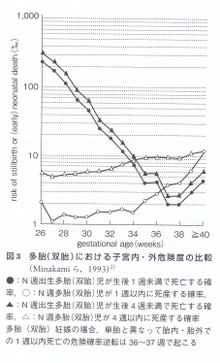
胎児は妊娠週数に依存したある一定の確率で死産の危険に直面している。娩出時期を考える場合,その時期(妊娠週数)では児にとって子宮内のほうが安全かそれとも子宮外のほうが安全かという点が問題となる。この点についてMinakamiら3)は検討した。N週の妊婦が1週以内に死産する確率はおよそ以下の式によって算出される。
N週の死産数÷N週以降の総出産数-(1式)。
また,N週で出生した児が1週以内に死亡する危険(確率)はおよそ以下の式で算出できる。
N週分娩児の早期新生児死亡数÷N週分娩の総出生児数-(2式)。
もし,1式により得られ元値が2式の値より大きければ子宮内にとどまっているほうが危険であることを示唆し,その反対であれば子宮内のほうが児にとって安全であると考えられる。この解析結果について図2(単胎),図3(双胎)に示す。
単胎について1週以内死亡の危険(○対●)についてみると妊娠39週までは子宮内のほうが安全であるが,40週,41週では子宮内・外どちらも同程度の危険で42週になると子宮内のほうが危険となる。一方,双胎では36週までは胎内のほうが安全であるが37週以降は胎外のほうが安全であることがわかる。これらの解析結果は単胎と双胎では適切な分娩時期が異なることを強く示唆しており,双胎では37週頃が適切な分娩時期であることを意味している。 しかし,あくまでもこれは平均であって,33週であってもすでに子宮内のほうが危険である双胎妊娠も存在するし,39週であっても子宮内のほうが安全である妊婦が存在する可能性もある。また,これらデータを解釈する場合,観察研究の結果であることに注意する。すなわち,ランダム化比較試験の結果ではない。双胎の場合は37週になったら誘発分娩をしたほうがいいということには直結しない。
分娩週数と周産期死亡率の関係
分娩週識と周産期死亡率には密接な関連かある。単胎と多胎について分娩週識別・死産率,分娩週数別・早期新生児死亡率についての検討が行われた。母集団は図1と同じであり,およそ双胎妊娠を代表している。それらの結果について図4に示す。
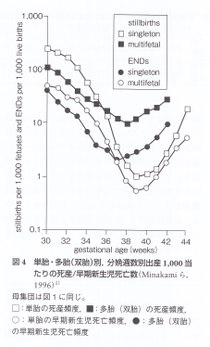 双胎妊娠の出産1,000当たりの死産数は分娩週数が30週の場合約100であったが週数が増加するにつれ漸減し,38週で最低となり,38週以降漸増した。また早期新生児死亡数についても37週まで漸減し,37週以降漸増した。双胎妊娠では結果として37~38週で分娩した児の予後が最もよく,これらの週を超えた児の予後は週数増加につれ悪化することが明らかである。一方,単胎妊娠では死産率,早期新生児死亡率ともに最低を示すのが39週での分娩であった。これらのことは単胎児,双胎児ともにそれらの平均分娩週数を超えると予後が悪くなることを意味している。双胎妊娠では37週を分娩予定日と考え,37週以降は予定目を過ぎた妊娠(ハイリスク妊娠)ととらえることが重要である。
双胎妊娠の出産1,000当たりの死産数は分娩週数が30週の場合約100であったが週数が増加するにつれ漸減し,38週で最低となり,38週以降漸増した。また早期新生児死亡数についても37週まで漸減し,37週以降漸増した。双胎妊娠では結果として37~38週で分娩した児の予後が最もよく,これらの週を超えた児の予後は週数増加につれ悪化することが明らかである。一方,単胎妊娠では死産率,早期新生児死亡率ともに最低を示すのが39週での分娩であった。これらのことは単胎児,双胎児ともにそれらの平均分娩週数を超えると予後が悪くなることを意味している。双胎妊娠では37週を分娩予定日と考え,37週以降は予定目を過ぎた妊娠(ハイリスク妊娠)ととらえることが重要である。
双胎のLate Preterm
平均分娩週数が単胎と双胎では異なっており,双胎のそれは37週であることは前述した。したがって,Late Preterm に関しても単胎と同様の週数をあてはめるには問題かおる。文献に掲載されている表より分娩週数別周産期死亡率を計算した(表)。
単胎と双胎(正確には多胎であるが,これらの数値はほぼ双胎の数値を示している)の分娩週数別周産期死亡率は35週までは単胎に比して双胎で低く,36週で単胎と同等になり,その後は双胎で高い。双胎32週で分娩した児の周産期死亡率は単胎34週で分娩した児の周産期死亡率と同等である(双胎では早期に分娩しても単胎に比し予後がいい)。
Late Pretermでの分娩(分娩日の前倒し)を考える場合,最高の予後が得られる分娩時期と比してどのくらい不利(児の周産期予後に関して)であるかを考える必要がある。すなわち,分娩時期を前倒しすることにより,児がどの程度不利益を被る可能性があるかの試算である。単胎においては周産期死亡率に関して最高の予後は39週分娩(1.5/1,000)であるが,36週分娩(18/1,000)することにより,39週分娩に比して約12倍周産期死亡率が高くなる。 35週分娩(39/1,000),34週分娩(73/1,000)ではおのおの,26倍,49倍高い。一方,双胎においては36週分娩(18/1,000),35週分娩(28/1,000),34週分娩(36/1,000)は,最高の予後が得られる38週分娩(10/1000)に比して,1.8倍,2.8倍,3.6倍と単胎での大きな違いに比して,双胎ではその違いが小さい。
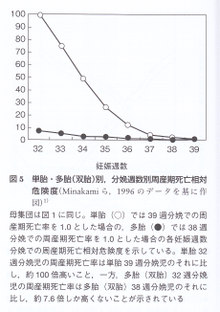 グラフにすると図5のようになる。すなわち,周産期死亡率という観点からLate Pretermの分娩を考える場合,双胎では分娩時期の前倒しによる不利益が単胎に比して極めて小さいことがわかる。言葉を換えると,双胎においては32週以降の妊娠持続週数延長により受ける胎児利益は,周産期死亡率という観点からのみ判断する限り,単胎に比して極めて小さいということになる。
グラフにすると図5のようになる。すなわち,周産期死亡率という観点からLate Pretermの分娩を考える場合,双胎では分娩時期の前倒しによる不利益が単胎に比して極めて小さいことがわかる。言葉を換えると,双胎においては32週以降の妊娠持続週数延長により受ける胎児利益は,周産期死亡率という観点からのみ判断する限り,単胎に比して極めて小さいということになる。
これらのデータは,双胎において胎児健康を危惧する何らかの徴候が認められる場合,単胎に比してより早期(Late Preterm)での分娩が考慮しやすい(考慮してもいい)可能性を示唆している。

コメント