(投稿:by 僻地の産科医)
婦人科悪性腫瘍患者 およびその遺族への 癌告知に関するアンケート調査 名古屋記念病院産婦人科 小畑 直子 石川 尚武 神谷 典男 (産科と婦人科・第74巻・6号 p742-746) 近年わが国では,病気についての「真実」を知り,説明を受けたうえで納得・同意して治療を受ける、という「インフオームド コンセント」が国民の間で浸透してきた.しかしながら癌患者においては、病名を知らせるかどうかに始まり,治療方法や再発・転移した場合の説明など,家族との関係も考慮したうえでいろいろな問題が生じてくる. Ⅰ 対象と方法 Ⅱ 結 果 (1)回収率・患者背景 (2)回答内容 ②ショックからの立ち直りに要した時間はどれくらいか?(図2A・B) ④本人に告知してよかったか? (3)患者・遺族から寄せられた声 ●患者から:病名を知ることで現実を受け止め,治療に前向きになれたが,告知後の精神的ケアが欲しかった/病気に関する情報がインターネットなどで得られる時代なので,はっきり告知するほうがよい/告知するかどうかを家族が判断するのは間遠っている/病患者を特別扱いしないでほしい/など. ●遺族から:患者の病状(進行の程度)・年齢・性格などを考慮して告知すべきかどうかを決めるべき/治療への意欲を失わないような告知の表現方法・内宮を/家族ともども告知後の精神的ケアを希望する/など. Ⅲ 考 察 一般に,婦人科癌は出血などの症状が出やすいことと検診の普及.あるいは放射線治療や化学療法が効きやすいこともあり、他臓器癌に比べて比較的予後良好なゆえ,以前から高率に告知がなされてきた.治療の継続性と副作用などを考慮すると、告知なくしては治療自体が成立し得ないとさえいわれている。 癌を予期して来院するかどうかは,病名の受け止め方に影響を及ぼす.上記のような理由から当院でのアンケートの結果、告知されてよかった,予期していたのでショックは少なかった、1ヵ月以内で立ち直った,という回答が多かったと思われる. 癌告知において、日本では家族の存在が大きい.家族だけ集めて病名や予後を知らせ、本人には真実を伝えない,あるいは真実を本人に伝えないでほしいと家族から頼まれることも多い.水田らは、患者の告知希望が明確な場合に告知しないことは、患者の自己決定権を侵害することになり問題であるとしており,患者から告知希望確認書を得ている、という.当院でもすべての新規入院患者に同様の問診をとり記録しているが、ほとんどの患者は治りにくい病気であっても「告知希望」し,家族は「状況による」などと答えている.告知に対して家族の反対があった場合、患者自身は告知希望する場合が多く,告知をすることで患者が治療などに前向きになれること,患者を中心として今後の方針を決められることなどを家族に説明し告知に対して家族の理解が得られるよう医療者は努力すべきである. 遺族の回答で,告知に否定的な意見が比較的多かったことは,今回のアンケートですでに亡くなった方(その80%は進行期Ⅲ・Ⅳ期であった)の家族のみを対象にしたことが一つの原因と思われるが、告知の表現方法を考え直すよい機会になった.「すべてを伝える必要はなかった」「知らせたくない内容があった」という意見の具体的内容は,再発・転移が見つかった/進行していて治療方法がない/などのよくない知らせを本人に伝えてほしくなかった、というものである.「再発」「転移」という癌特有の言葉を避けたし緩和医療に重きを置いた治療をすすめたりするなど,患者を刺激しないような努力が大切である. 精神的ケアを求める意見が多く寄せられたが,わが国の医療環境の現実として、臨床心理士やカウンセラーが配置されている病院はきわめて少なく,その役割を看護師が果たすことが多い.患者や家族は、「医師には」話しにくい,ということもあるので、看護師らスタッフと協力して患者とその家族を全人的にケアする努力が重要である. 本研究結果は、第42回日本癌治療学会および第80回日産婦愛知地方部会において発表した. 文献 1)笹子三津留:癌の告知.医学のあゆみ160:146- 産科と婦人科2007年6月号から。
産科と婦人科2007年6月号から。
癌の告知は、とても難しいです(>_<)!!!
はじめに
当院では1985年創立以来,積極的に「癌告知」を行い,診療してきた.今回,当院で初期治療を受けた婦人科悪性腫瘍患者で2003年11月現在に生存していた方と,すでに亡くなった患者の家族を対象に「癌告知に関するアンケート調査」を行い,実際の受け入れ状況やそれに基づく告知の是非・あり方を検討したので報告する.
1985年5月~2003年10月までに当院婦人科で悪性腫瘤と診断され、病名を告知されて初期治療を受けた患者のうち、2003年11月現在の生存患者127名と死亡患者の遺族66名および生死不明の患者または家族16名,計209名を対象とした.認知症(痴呆症)や意識状態の不良な患者には告知をしていないため,対象から除外した.
アンケートの質問項目は笹子のアンケートを参考にして著者らが作成した.主な告知内容は、病名・進行度・治療方法とその副作用や障害、転移・再発の有無であり、担当医師が直接本人(多くは家族同席)に伝えた.アンケート用紙は対象者に郵送し,返信または持参にて回収した.このアンケート調査を行うにあたり、回答の内容によって不利益を被らないよう明記し,患者・遺族の精神的負担にならないよう配慮した.
生存患者99名.遺族30名の計129名から回答を得られた.回収率は61.7%であった.回答の不備により3名分(生存者2名と遺族1名)は無効とレ計126名分(生存者97名、遺族29名)を分析した.
対象疾患の部位別内訳は.子宮頚部39名(上皮内府を除く),子宮体部38名、附属器46名,その他3名(腹膜悪性中皮腫・膣悪性黒色腫・外陰癌各1名)であった.
臨床進行期癌では,生存者97名中、Ⅰ期64名(66%)、Ⅱ期17名(18%).Ⅲ期11名(11%),Ⅳ期5名(5%)であった.また、非生存者(遺族)29名では、Ⅰ期5名(17%),Ⅱ期1名(3%),Ⅲ期14名(49%),Ⅳ期9名(31%)であった.
①病名を聞いてどのぐらいショックを感じたか?(図IA・B)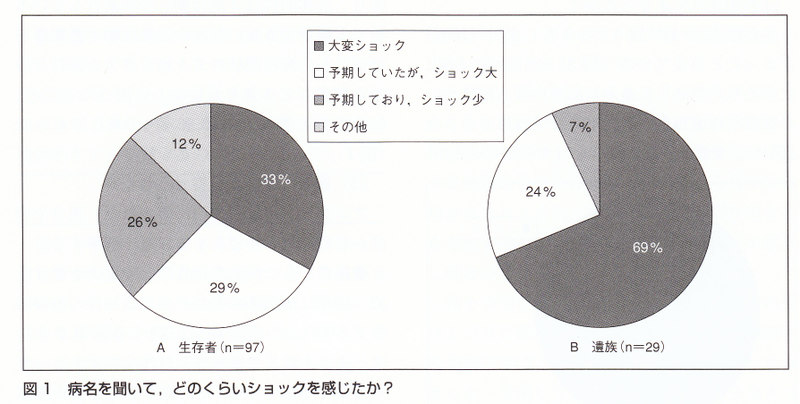
生存者97名中「大変ショックだった」(32名,33%)と,「予期していたがショックは大きかった](28名、29%)とを合わせると62%の方が大きなショックを感じているが、一方で「予期していたのでショックは小さかった」が25名(26%)と約1/4を占めていた.遺族では大きなショックを感じた方は27名(93%)と大半を占め,予期していたのでショックは小さかった方は2名(7%)であった.
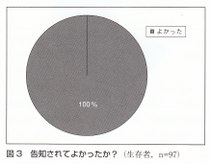
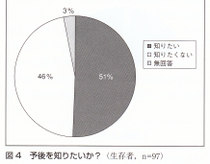
1ヵ月以内と回答した症例は,生存者・ご遺族でそれぞれ67名(69%)・5名(17%)であった.ご遺族の多く(63%)は1ヵ月以上要したと答え,なかには数年経った今も立ち直っていないと回答した方もいた.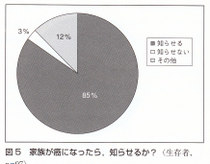 生存患者97名に問うたところ,全員(100%)よかったと答えている(図3)が、予後(あとどのくらい生きられるか)についても知りたいと回答した方は約半数(49名、51%)であった(図4).また,家族が癌になったら知らせるか、という問いには、82名(85%)が知らせると答えている(図5).
生存患者97名に問うたところ,全員(100%)よかったと答えている(図3)が、予後(あとどのくらい生きられるか)についても知りたいと回答した方は約半数(49名、51%)であった(図4).また,家族が癌になったら知らせるか、という問いには、82名(85%)が知らせると答えている(図5).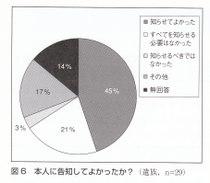
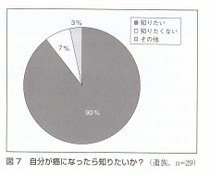
遺族29名に対し,「本人に告知してよかったか」と尋ねたところ,知らせてよかったと回答した遺族は13名(45%)であった一方で,すべてを知らせる必要はなかった(6名,21%)、または知らせるべきではなかった(1名,3%)と告知にやや否定的な回答を寄せた方が全体の約1/4を占めた(図6).実際に本人に聞かせたくない内容があったと笞えた方は11名(38%)であり,具体的には「進行期」や「進行しているので手術ができない」といった医師の表現を挙げていた.逆に遺族の方々に「自分が癌になったら病名などを知りたいか」と問うたところ、知りたいと答えた方は26名(90%)であった(図7).
アンケート用紙の余白に書かれた、患者や遺族からの意見・要望などを以下に列挙する.
癌は「不治の病」であるという認識は徐々に薄まりつつあり、特殊な病気ではなくなってきている.しかし現実には他の病気とは異なって、病名などを知らせることに慎重にならざるを得ない.そして、どこでどのように伝えるか、が問題となる.
婦人科では,子宮頚癌・体癌の場合は細胞診・組織診を外来で施行し外来で結果が明らかとなる.出血などの症状が続いて来院した場合や、癌検診希望で受診した場合、その検査結果をはっきり伝えないことは今の時代では困難であり,逆に患者から「癌ですか」と聞かれることも多い.一方で、卵巣癌は、超音波検査で「疑う」ことは可能だが、特に初期の確定診断は困難である.外来での超音波検査と腫瘤マーカー,ほかの画像所見から癌を「強く」疑って治療の予定を組むことになるため、外来で「癌の疑いがある」と伝えることになる.当院では、開設当初から癌治療に重きを置いていることを院内に明示してきたので、婦人科では「外来で」「本人に」病名を伝えてきた.
一方で.あとどのくらい生きられるかまでは知りたくない.という渋柿的な面も明らかになった.当初のショックは少なくても根底には恐怖感があることの証であろう.
病名を告知されて前向きになれた,という患者の言葉に示されるように、治療を受けてつらい思いをするのは患者自身であり、病名を知らずして闘病意欲を持つのは困難であろう.「癌告知を受けた外科手術患者に対するアンケート調査」でも,回答者の91%が「真実を知らされてよかった」とし,その理由として,闘病意欲の向上・治療法選択への参加・家族の絆の強化を挙げている。進行癌や末期癌の患者にはあえて告知しないという施設が未だ多いようであるが,診断(治療)初期に告知してあれば、医療者と患者との間の信頼関係が築かれ,再発・転移した場合に受け入れられやすくなる,と思われる.
今回の調査を通して癌告知という医療技術の難しさを痛感し,患者を中心として精神的・肉体的に多方面から癌治療を進めることの重要性を学んだ.医療体制としては、心理カウンセラーなどの配置・患者をとりまくスタッフの充実などが重要であろう.医師個人としては、患者の性格などをできる限り早く把握し患者・家族から信頼を得て診療に従事すること,そして、癌告知の問題に今後も積極的に取り組んでいきたいと考えている.
151,1992.
2)葛谷和夫:婦人科癌と告知.産と婦64:819-824,
1997.
3)水田哲明ら:癌告知の希望調査と告知の現状.
診断と治療85:301-307,1997.
4)井上真也ら:癌告知を受けた外科千術患者に対
するアンケート調査.日臨外医会誌58:2807-
2814,1997.
コメント