(関連目次)→産科医療の現実 目次 集約化の問題点 目次
(投稿:by 僻地の産科医)
 産婦人科の実際
産婦人科の実際
2008年06月号(57巻 06号)からo(^-^)o ..。*♡
特集は
前置癒着胎盤:臨床経験に学ぶです。
すさまじい状態ですね。。。。
どうぞ。
周産期医療集約化における母体搬送の問題点
鈴木 真 石黒共人 秋本粟津子 吉川和美 栁沼由紀
杉林里佳 森 忍 古澤嘉明 清水幸子
(産婦人科の実際 vol.57 No.6 2008 p1027-1032)
分娩施設,周産期医療施設の集約化,重点化により近隣施設での母体搬送受け入れが困難となっている。当院は2005年4月より総合周産期母子医療センターの認可を受け,認可前後で担当医療圏外からの搬送が急増していた。これは総合周産期母子医療センターとなったことだけでなく,近隣での受け入れが困難となったためと考えられた。今後集約化が進むことにより施設間距離は拡大し,搬送受け入れ可能施設が遠隔地となるため,自治体を超えた広域の搬送先を決定するコントロールセンターの設置と救急車のみでなく,ドクターヘリをはじめとした医療救急ヘリコプターを活用した母体搬送システムを構築することが必要と考えられる。
はじめに
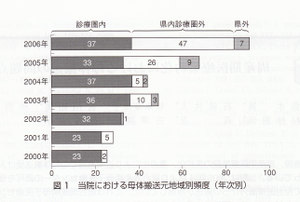 近年の周産期医療施設の閉鎖に伴い,近隣施設でのハイリスク症例の受け入れが困難になっている。当院では2004年までは年間40件程度であった母体搬送致が2006年には88件と増加している。 2004年と2006年の搬送元地域の比較では担当医療圏からはともに37件と変化がみられなかったが,県内医療圏外からは5件から45件へ,県外からは2件から6件へ増加している(図1)。このように遠方からの母体搬送が増加しており,搬送距離が延長し,搬送に時間を要することが多くなっている。今回,母体搬送依頼症例についてその背景を解析し,母体搬送の問題点について検討した。
近年の周産期医療施設の閉鎖に伴い,近隣施設でのハイリスク症例の受け入れが困難になっている。当院では2004年までは年間40件程度であった母体搬送致が2006年には88件と増加している。 2004年と2006年の搬送元地域の比較では担当医療圏からはともに37件と変化がみられなかったが,県内医療圏外からは5件から45件へ,県外からは2件から6件へ増加している(図1)。このように遠方からの母体搬送が増加しており,搬送距離が延長し,搬送に時間を要することが多くなっている。今回,母体搬送依頼症例についてその背景を解析し,母体搬送の問題点について検討した。
Ⅰ.方 法
2005年4月~2007年3月に亀田総合病院周産期母子医療センターに搬送依頼のあった母体搬送241例を対象として,搬送依頼元地域,搬送依頼時妊娠週数,搬送依頼理由,搬送の可否,非搬送例の理由,搬送方法のそれぞれの項目について,搬送依頼地域を担当医療圏(安房,夷隅長生),県内担当医療圏外,県外の三つに分けて検討した。
Ⅱ.結 果
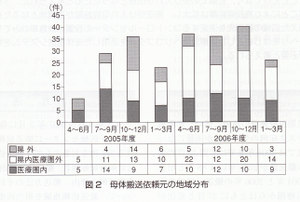 母体搬送依頼数は241件あり,担当医療圏77件,県内医療圏外109件,県外55件であった。4半期ごとの依頼数の推移では最初の3ヵ月は10件と少なかったが,その後は30件前後であった。 2005年7月以降について地域別にみると担当医療圏からは7~14件,県内医療圏外1O~22件,県外2~6件であった(図2)。
母体搬送依頼数は241件あり,担当医療圏77件,県内医療圏外109件,県外55件であった。4半期ごとの依頼数の推移では最初の3ヵ月は10件と少なかったが,その後は30件前後であった。 2005年7月以降について地域別にみると担当医療圏からは7~14件,県内医療圏外1O~22件,県外2~6件であった(図2)。
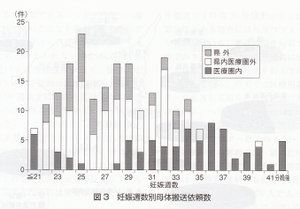 搬送依頼時の妊娠週数の検討では妊娠21週から25週にかけて徐々に増加し,27週で急落し再度妊娠28,29週まで増加し,急落。 32週まで増加し,妊娠33週で急落その後は暫時減少した。 32週までは担当医療圏以外からの依頼の割合が多かった(図3)。依頼内容は切迫早産,前期破水,頸管無力症などの早産に関連したものが最も多く,次いで妊娠高血圧症候群,胎児発育不全であった。多胎は28例であった。
搬送依頼時の妊娠週数の検討では妊娠21週から25週にかけて徐々に増加し,27週で急落し再度妊娠28,29週まで増加し,急落。 32週まで増加し,妊娠33週で急落その後は暫時減少した。 32週までは担当医療圏以外からの依頼の割合が多かった(図3)。依頼内容は切迫早産,前期破水,頸管無力症などの早産に関連したものが最も多く,次いで妊娠高血圧症候群,胎児発育不全であった。多胎は28例であった。
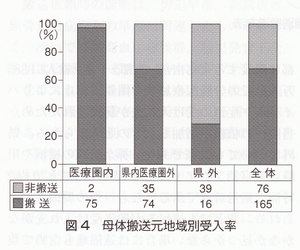 241件の搬送依頼のうち,実際に搬送された症例は165件,69.3%であった。地域別では,担当医療圏では77件中75件,97.4%,県内医療圏外では109例中74例,67.9%,県外では55例中16例,29.1%であった(図4)。
241件の搬送依頼のうち,実際に搬送された症例は165件,69.3%であった。地域別では,担当医療圏では77件中75件,97.4%,県内医療圏外では109例中74例,67.9%,県外では55例中16例,29.1%であった(図4)。
非搬送となった76例についてその理由を検討したところ,最も多かったのはNICU満床であり,77.6%を占めた。そのほか重複依頼で他の施設へいったものが13.2%,依頼中に生まれた例が5.3%であった。
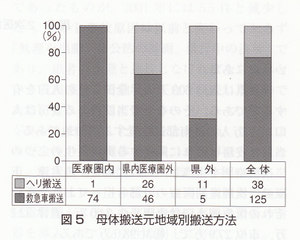 搬送方法の検討では担当医療圏内では75例中74例が救急車搬送であり,1例が帝王切開後の子癇発作のためヘリコプター搬送となった。県内医療圏外では74例中46例(62.2%)が救急車搬送,26例(35.1%)がヘリコプター搬送,2例(2.7%)が自家用車であった。県外では16例中5例(31.3%)が救急車搬送,11例(68.7%)がヘリコプター搬送であった(図5)。
搬送方法の検討では担当医療圏内では75例中74例が救急車搬送であり,1例が帝王切開後の子癇発作のためヘリコプター搬送となった。県内医療圏外では74例中46例(62.2%)が救急車搬送,26例(35.1%)がヘリコプター搬送,2例(2.7%)が自家用車であった。県外では16例中5例(31.3%)が救急車搬送,11例(68.7%)がヘリコプター搬送であった(図5)。
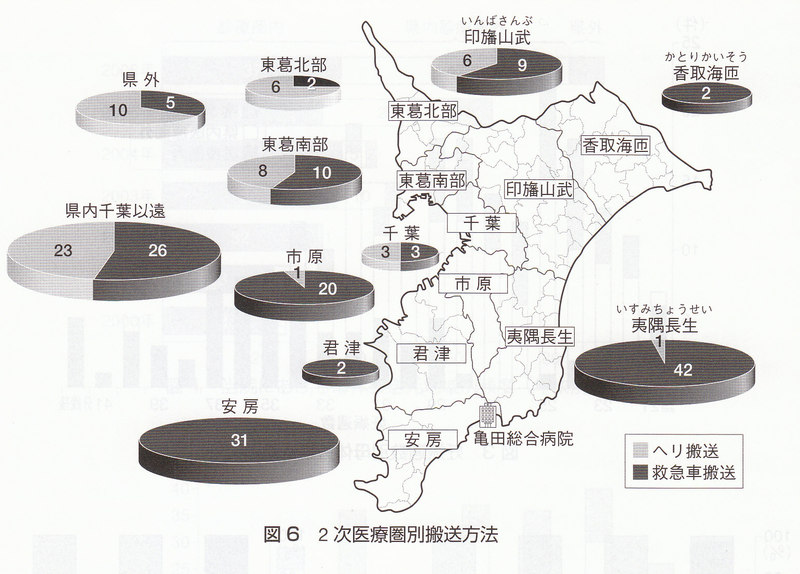
全体では38例(23.0%)がヘリコプター搬送であり,2次医療圈ごとの搬送方法の検討では遠隔地になるほどヘリ搬送の割合が多くなった(図6)。
Ⅲ.考 察
今,医療は変革の時を迎えている。これまで諸先輩医師たちは日本の医療を支えるために自己犠牲を借しまず,24時間365日働いてきた。しかし昨今社会的な問題となっている「医療事故の刑事訴追」「看護師内診問題」「妊婦たらいまわしをはじめとする1次救急の問題」「未受診妊婦」「未収金問題」などは産科,周産期医療のみならず医療全体に問題を投げかけ,医療提供体制を大きく変化させている。産科診療について注目すると「刑事訴追」「看護師内診問題」は一次医療施設である開業分娩施設や少人数でがんばっていた2次病院施設に大きな影響を与え,分娩取扱を中止もしくは休止せざるをえない状況に至っている。この変化は閉鎖,休止した施設の近隣施設ヘハイリスク症例のみならず,ローリスク妊婦の急激な増加を引き起こし,それぞれの施設の診療能力を超える状況になっている。この負担増は人員の補填,施設の拡充なしに起こっており,それぞれの施設は医療員の維持と安全性を保持するために分娩数や紹介受け入れの制限といった方法をとらざるをえななものによると推察できる。つまり当院への搬送依頼が広域であったことを考慮するとそれぞれの施設において受け入れ妊娠週敏の基準を決めているためと考えられる。
例えば,妊娠26週未満を受け入れる施設は少なく,発生数が徐々に増加するので依頼は徐々に増加する。しかし,妊娠26週以上になると受け入れる施設が増加するので受け入れ状況がよくなり依頼数が減少するということである。これが妊娠30週前後でもあると推察される。妊娠33週以降は近隣施設での受け入れが可能となるので依頼数は減少するものと考えられる。これは周産期医療施設ごとの受け入れ状況を周知することも搬送先を決定するためには重要な要素であることが示唆された。
搬送依頼時の診断は,切迫早産,前期破水,頚管無力症などの早産に関連したものが最も多く,次いで妊娠高血圧症候群,胎児発育不全,多胎は28例と一般的なものであった。
受け入れ状況の調査では241件の搬送依頼のうち,実際に搬送された症例は165件,69.3%であった。地域別では,担当医療圈では77件中75件,97.4%,県内医療圏外では109例中74例,67.9%,県外では55例中16例,29.1%と遠方になるほど受け入れ率は低下した。
搬送が受け入れられなかった76例についてその理由を検討したところ,最も多かったのはNICU満床で77.6%を占めた。そのほか重複依頼で他の施設へいったものが13.2%、依頼中に生まれた例が52%であった。このことからも明らかなようにNICUの機能を維持,充実することが今後の課題となっている。当院のNICUはNICU9床とGCU18床と正常新生児を,常勤医2名と小児科,産婦人科の後期研修医がそれぞれ1名の計4名で運営しており,その負担は想像以上のものである。今後,医師および看護師の増員と教育が課題である。全国的には医師数の確保とともに長期重症症例がNICU病床を占拠しており,後方病床,施設の確保が喫緊の謀題となっている。
搬送方法は救急車搬送が基本であるが,救急車搬送で1時間30分以上かかるか,もしくは緊急性がある場合にはヘリコプターによる搬送を考慮している。搬送時間を短縮することも重要であり,小原らは救急車搬送に比してヘリコプター搬送では搬送時間を約1/3に短縮できたと報告している。欧米では医療用救急ヘリコプターが普及しており,母体搬送にも広く使用されている。ヘリコプター搬送について語る場合常に問題となるのは安全性の問題である。アメリカのヘリコプター救急の1972~2002年の30年間のデータの解析では,総飛行時間約300万時間,搬送患者数275万人で,事故は166件,死者は183人(運航者も含む),救護患者10万人当たりの死亡数は0.76人であった。救護患者10万人当たりの事故は1980年には17.4件であったものが,2001年には5.5件と減少した。しかし事故原因は以前と変わっておらず「無理な出勤,非公然の計画,飛行中の決断」であり,患者の状態と運行しなければならないという義務感による独特の圧力を反映したものである。これに対してはクルー・リソース・マネージメントを応用した対策をとり始め,さらにより安全性の高い機体の導入,有視界飛行ではなく,荒天時でも対応できる計器飛行の資格を持ったパイロットの採用,夜間暗視装置や地形回避警報システムなど安全欧を高める最新の計器を導入して,安全性の向上に努めている。日本においては現在では日中の有視界飛行であり,今後運航範囲を広げるにあたり,上記のような対策をしつつ,運航していくことになるであろう。
もう一つ問題となるのは費用の問題である。運航費用はドクターヘリでは年間約2億円となる。しかし地方自治体病院の赤字総額が1兆6,000億,一つの病院では年間数値円であることを考えると決して手の届かない額ではない。米国のヘリコプターと地上救急車の経済性を比較した調査では対象地域面積と出動回数を一致させたと仮定すると1991年現在搬送患者1人当たり,航空システムが2,811ドル,地上システムが4,475ドルとであった。また東大医科学研究所の山口らの報告によると交通外傷ではあるが,同等の外傷重症度を示した患者群のドクターヘリと救急車搬送による入院費の比較においてドクターヘリによる搬送のほうが,入院期間が17日短縮され,入院費用が1,100,000円削減できたと報告している。ヘリ救急は医療全体で考えるべきものであり,救急車救急と有機的に融合し,欧米と同様に周産期医療においてもヘリコプター救急搬送が促進され,合理的かつ適切な運用がなされることを期待したい。
周産期医療の窮地を解決するためには地方と都市で起きていることがまったく別のことであることを認識する必要がある。地方においては集約化が進むことにより,少数のすべての疾患が受け入れ可能な施設ができ,何かあればそこに搬送することになるため,施設間距離は拡大することが予想される。一方,都市部では医療施設は多数あるので,それぞれの医療施設が特徴を持っている。つまり,NICUがない施設であっても病院の機能としてはICUや高度救急救命センターがあり満期の前置胎盤や産褥期の異常出血に適切に対応でき,また合併症妊娠の管理に優れた施設もあり,またNICUは併設しているが,内科合併症や異常出血の対応が困難な施設もある。これらの施設が有機的に連携することで地域としてハイリスク妊娠を適切に管理するシステムを構築していくことが重要と考えられる。それぞれの地域の状況を加味し,自治体ごともしくは複数の自治体による搬送先を決定するコントロールセンターの設置と救急車のみでなく,ドクターヘリをはじめとした医療救急ヘリコプターを活用した母体搬送システムを構築することが必要と考えられる。
このような二次医療機関の設備について県行政が積極的に補助を行い,適切な医療提供ができるようにすることが必要である。また現在問題となっている産科医師不足についても人員確保に対する補助や他県で行われているハイリスク妊娠の分娩,搬送の受け入れに対する奨励金のような制度を作ることが産科診療を円滑に運営するために必要ではないかと考えられる。
Ⅳ.結 論
搬送依頼の66‰搬送例の55%が担当医療圏外,さらに依頼の22.8%,搬送の9.7%が県外からであったことから,医療圈,自治体を超えた広域な母体搬送依頼が行われていることが明らかになった。周産期医療施設の減少によりハイリスク症例の受け入れ施設が減少しており,搬送先決定までに時間と労力を要し,さらに場合によっては遠隔地への搬送が必要になっていることが予想された。この状況下において,各医療機関が密な連絡を取り,搬送先の決定と救急車搬送とヘリコプター搬送を併用した,自治体内もしくは複数の自治体によるコントロールセンターの設置も含めた母体搬送システムの確立が必要であると考えられた。
文 献
1)吉田幸作:クリニカルカンファレンス(1)早産
の取扱を考える 母体搬送の適応.日産婦誌,58(9):N-168,2006.
2)ヘリコプター救急の未来(8)飛行安令の確保.
http://business3.plala.or.jp/hem-net/mirai10.html
3)ヘリコプター救急 救命率向上と医療費削減の
効果
http://business3.plala.or.jp/hem-net/kunimatsu08.html
4)PHIエア・メディカル 米ヘリコプター救急の事業形態.
http://business3.plala.or.jp/hem-net/usa02.pdf
コメント