(関連目次)→過労死目次 産婦人科医の勤労状況
(投稿:by 僻地の産科医)
 今週の読売ウイークリー
今週の読売ウイークリー
発売日・3月3日(月) 2008年3月16日号
http://info.yomiuri.co.jp/mag/yw/
急増「医師の過労死」
患者にシワ寄せで医療過誤も
読売ウイークリー 2008年3月16日号 p18-19
患者を守るはずの医師が病んでいる。研修医から働き盛りの医師まで、突然死や自殺が相次いでいるのだ。その原因の一つは、「宿当直」という過酷な労働環境。なんと36時間以上も眠らずに働いているというのだ。
「もうこれ以上、悲惨な死を招くようなことがないように努力してください」
言葉の最後は涙声になっていた。
昨年11月、「なくそう!医師の過労死シンポジウム(過労死弁護団全国連絡会議主催)が東京で聞かれた。その締めくくりに、過労死で医師の息子を亡くした家族の一人として、老いた父親が発した悲痛な叫びだ。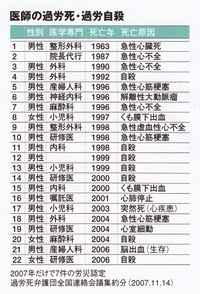 患者の健康を守るはずの医師が、次々と過労で死んでいく。この現象が、ここ数年、にわかに表面化してきた。左の表にもあるように、研修医から働き盛りの医師まで、心不全など突然死や自殺が相次いでいる。過労死弁護団全国連絡会議の集計では、2007年だけで7件が労災認定されている。
患者の健康を守るはずの医師が、次々と過労で死んでいく。この現象が、ここ数年、にわかに表面化してきた。左の表にもあるように、研修医から働き盛りの医師まで、心不全など突然死や自殺が相次いでいる。過労死弁護団全国連絡会議の集計では、2007年だけで7件が労災認定されている。
しかし、これはあくまで氷山の一角にしか過ぎない。労災認定すら申請せず、ひっそりと死んでいった医師は、表面化した数倍に達するのではないかとすら、言われている。
なにが問題なのか?
シンポジウムでは、医師の過重労働がその背景にあると指摘された。
なかでも問題視されたのが、医師の世界にだけ通用している、特殊な勤務形態である「宿当直」だ。典型的なタイムテーブルを示してみよう。
勤務医の場合、朝の8時頃から外来診察が始まる。そして昼食を取る間もなく、外来と入院患者の診察・治療が続く。それが終わるのは、早くて夜8時。患者の病状によっては、10時近くにまで及ぶこともざらにある。そして、休むこともできず、朝の7時頃まで、当直勤務がある。一応、医師は仮眠できるようになっているが、救急患者が来院すれば、叩き起こされ、治療をしなければいけない。あるいは、入院患者が急変すれば、深夜だろうが、早朝だろうが、関係なく、医師は治療に専念する。実質、ほとんど寝る時間はない。そして次の朝になって、また8時から夕方まで外来診療――。
これが多くの研修医の場合は、月の半分近く、中堅の医師でも数回は義務化されているという。
延べの労働時間は、36時間を上回る。36時間以上、眠らずに働いているというわけだ。
聖職者という意識
シンポジウムのパネラーとして出席した「ちばこどもクリニック」の千葉康之院長は、睡眠時間と判断力の低下について次のように発言した。
「人間は24時間以上、睡眠を取らないでいると、酒で酩酊しているのと同じ程度の判断力しかなくなります。つまり、宿当直をした後の医師は、ほとんど判断力を失った状態で、患者を診察・治療しているのです」
記者も以前、小児科の救急医療を取材した際、ベテランの医師が、こんなことを言っていたことを記憶している。
「当直明けで、朝の8時頃になると、ふっと眠気がきて、自分がいったい何をしているのか、わからなくなる瞬間がある。医療過誤が問題になっているけれど、自分もミスを犯してしまうのではないかと、肝を冷やしたことは何度もあります」
医師の過重労働は、医師の命を縮めるばかりでなく、患者も医療過誤を受ける危険性をはらんでいるのだ。
では、どうして医師だけが、このような非人間的ともいえる過重労働を強いられているのだろうか。
過労死弁護団全国連絡会議の代表幹事である松丸正弁護士は、「医師は労働者として認められていない」ことを強調する。
労働者は労働基準法で、原則として週40時間と労働時間が決められている。残業するにしても、労使間で締結した「36協定」と呼ばれる時間外労働枠の範囲内でしか許されず、厚生労働省の告示で原則月45時間以内、年360時間以内となっている。
ところが、勤務医であっても、その基準時間を大幅に上回る時間を働いているのが実情だ。36協定のなかに特別条項を定めて、月150時間、年1160時間としている実例もある。過労死の認定基準は月平均80時間以上の時間外労働が、2~6か月続くとしていることを思えば、勤務医のほとんどが過労死ラインを上回る状態で労働している、信じがたい劣悪な労働条件がまかり通っているのだ。
「医師はいまだに聖職者という意識を強く持っている。また、目の前にいる患者を放っておけない現状もあります。そのため、労働者であるという自覚が起きにくい。それをいいことに、病院側も労働基準法違反の労働時間を平気で強いています。国も、医師不足を理由に見て見ぬふりをしてきた。大幅な36協定違反を認めてきた労働基準監督署の責任も大きい。医師の自覚、病院の労務管理、そして国の医療行政――この三つが根底から変わらないと、医師の過労死はこの先も続き、患者に対する医療過誤も増えていくことが懸念されます」(松丸弁護士)
こうした医師の労働条件をめぐる悪循環は断ち切れないのか。
4割がうつ症状を・・・
ジャーナリストとして、1998年に過労死した研修医のルポ『研修医はなぜ死んだ?・』(日本評論社)の著者である塚田真紀子さんは、一踏ん張れないヤツは医師ではないという精神風土が、まだ医療界には根強い」と指摘する。
「医師は強い人間であるべし、という神話が、過労死を生む土壌になっているのではないでしょうか。過労が原因でうつになっても、自分の病院ではなく、こっそりと他の精神科クリニックを受診する医師が多いことに驚かされます。どうしてそうするのかといえば、精神的に弱い医師とレッテルを張られることを恐れるから。ところが、04年までに筑波大学の前野哲博教授が全国46施設の研修医を対象に調査した結果によると、研修医の実に4割が抑うつ症状に悩んでいることがわかりました。このように実態からかけ離れた神話が残っている限り、医師は死に向かってでも働き続け、患者は判断力の欠けた医師の診察を受けることになる。これは日本の医療界が抱える重大な問題です」
塚田さんが取材した研修医の過労死が国会で取り上げられ、厚生労働省は医師を労働者として認めることを言明した。それによって、徐々に医療界の体質も変わりつつある。以前は
過酷な労働も致し方なし、としてきた医師たちも、さすがに医師の過労死による労災認定が増加している今は、「明日はわが身」(塚田さん)という考えを持ち始めた。病院側も医師の労働条件改善に向けて動き出しているところもある。
大阪厚生年金病院では、04年から最低限度として遊30時間労働の医師を正規職員として扱うようにしたところ、医師不足に悩む産科や小児科でも医師が増えている。
しかし、全国的に見れば医師を取り巻く環境は依然として厳しいままだ。患者が医師に要求する医療の質は年々高まるばかり。そのため、医師不足が恒常化しており、医療費も逼迫して、医師を確保する財源も難しい。
「いい医療を受けたいという患者の気持ちは当然です。医療法でも、国や医師らが『良質かつ適切な医療』を提供するよう定めています。それを阻害するような現状は問題です。また、患者側も、水虫で深夜に受診するなど非常識は改める。そうした患者と医師の関係を築いていくことも大切です」(塚田さん)
先のシンポジウム当日、小児科医だった夫が過労でうつになり、自殺した中原のり子さんら、過労死医師遺族の代表が、舛添要一厚生労働大臣にあてて、2万2314筆の労働環境改善の署名を手渡した。国も医師の勤務改善が不可欠であることを認めている。
健康を守るはずの医師が、一番、不健康な労働環境にある。もはや医者の不養生では済まされない、深刻な事態が病院で今も続いている。
コメント