というわけで医事新報シリーズ続きますo(^-^)o ..。*♡
追跡、緊急医師派遣!ということで、東京日和@元勤務医の日々にもありますとおり、この制度の目玉は短期的であること。
以下の記事をまとめると、
「日赤だって足りないわいっ!自治体病院だって数が多いんだから、なんとかしろ!」
ってことになりますねo(^-^)o そのとおりかも。
でも自治体病院には流動性がないんです。
自分とこで医師抱えこんでうんうんいってる。
貸し出しひとつも、書類の山でなかなかできないんじゃないでしょうか。
ではどうぞ~。
追跡 緊急臨時的医師派遣の実際 日本赤十字社の取り組みから
(日本医事新報 No.4342 (2007年7月14日) p16-19)
厚生労働省は、6月26日、「緊急臨時的医師派遣システム」の第一陣として、5道県6病院への医師派遣を決めた。政府・与党が決定した緊急医師確保対策に基づく同システムは、医師確保の短期的対策として本当に有効なのか。以前からグループ内で同様の医師派遣システムを運用し、厚労省のシステムでも派遣元として医師2人の派遣を行う日本赤十字社の山田史事業局長に聞いた。
厚生労働省の緊急臨時的医師派遣システムは、「医師不足病院」「厚労省」「ドクタープール」の三者で構成され、不足病院から医師派遣を要請された厚労省が、実際の派遣を行うドクタープールと不足病院との間で調整を行う。ドクタープールには日本赤十字社、国立病院機構、済生会などの病院グループからの登録が期待されているほか、退職医師などの活用も想定されている。
同システムの詳細が初めて公に示された6月11日の地域医療支援中央会議の席上で、日赤の山田氏は柳澤伯夫厚労相から医師派遣の協力を要請された。約2週間という短期間のうちに盛岡赤十字病院から岩手県立宮古病院へ循環器科医1人と、日赤医療センターから大田原赤十字病院へ内科後期臨床研修医1人の計2人の派遣医師を「絞り出した」山田氏は、日赤内での医師不足病院の多さや、それらに対する派遣医師確保の困難さに鑑み、厚労省のシステムの実効性について「かなり厳しいのではないか」との思いを強くしている。
日赤内でも76病院で614人の医師が不足
日本赤十字社は東京・広尾の日赤医療センターをはじめ全国に92病院を擁し、救命救急、エイズ、がん診療、周産期母子医療、地域医療支援、へき地医療など各種医療の中核を担っている。しかし、その日赤病院にも医師不足の波は着実に押し寄せている。
 図1は全国の日赤病院の医師不足の状況を示したもの。「医師不足が生じている、または不足感のある病院」は、平成19年4月現在で76病院614人(前年は62病院437人)に上り、内科系(191人)を中心に、産婦人科(62人)、小児科(50人)などが多く、不足の理由は「大学に戻った後、補充困難」(143人)、「他病院に行った後、補充困難」(125人)など、大学医局人事が関わるものが多い。
図1は全国の日赤病院の医師不足の状況を示したもの。「医師不足が生じている、または不足感のある病院」は、平成19年4月現在で76病院614人(前年は62病院437人)に上り、内科系(191人)を中心に、産婦人科(62人)、小児科(50人)などが多く、不足の理由は「大学に戻った後、補充困難」(143人)、「他病院に行った後、補充困難」(125人)など、大学医局人事が関わるものが多い。
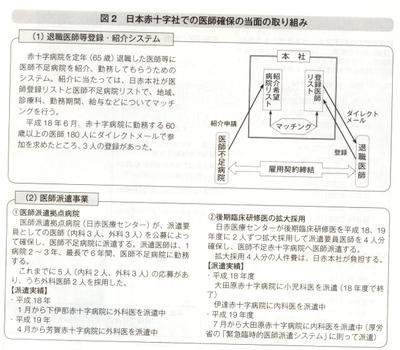
日赤ではこうした状況に対し、13年頃から医師確保対策として短期・中長期的な各種取り組みを行っている。ここではそのうち厚労省の緊急臨時的医師派遣システムと類似する。
(2)医師派遣事業
の二つを紹介する(図2)。
(1)の退職医師等登録・紹介システムは、日赤病院を65歳で定年退職した医師を医師不足病院に紹介するもので、日赤本社が「医師登録リスト」と「医師不足病院リスト」との間で地域、診療科、勤務期間、給与などについてマツチングを行うもの。現在、60歳以上の医師を対象にダイレクトメールを送付し、定年後の派遣について勧誘を行っており、実際の派遣は登録者が定年を迎える数年先となる。
一方、(2)の医師派遣事業は、医師派遣拠点病院(日赤医療センター)が派遣要員として別途採用した医師を派遣するもので、派遣医師は
①公募による採用と、
②後期研修医の拡大採用
の2種類に分けられる。
このうち①は、医師派遣拠点病院が派遣要員の医師(内科3人、外科3人)を公募により常時確保し、不足病院に派遣するもの。派遣期間は1病院で2~3年、最長で6年と長期間に及び、現在は外科医2人を派遣している。派遺医師は1年のうち11カ月聞は派遣兜病院で、1カ月間は日赤医療センターで勤務することでキャリアパスの継続性を確保している。
②は、医師派遣拠点病院が後期研修医を拡大採用するもので、18・19年度に2人ずつ、合計4人を採用して病院全体として派遣医師の確保に努めている。
長期派遣可能な医師等確保の困難さ浮き彫り
これらの取り組みの状況は、派遣医師確保の難しさを浮き彫りにしてもいる。
(1)の退職医師に関しては、17年にダイレクトメールの送付を開始してから登録を希望する医師が現れるまでに1年ほどかかったという。2年が経過した現在も登録は3人に留まっているが、山田氏は「さらに登録医師を増やすために継続していく」考えだ。
(2)①の公募による医師確保も、長期派遣が可能である、派遣先病院でのチーム医療に参加できるといった資質が問われることから、これまでに採用されたのは2人に留まっている。
このほか、各日赤病院では単独または複数で、医師不足病院(日赤外の公立病院を含む)に対し医師派遣を行っており、その一例を示したのが表。17年6月からの10ヵ月間に、16病院から1カ月交代で常勤医を延べ21人派遣している。
派遣医師の延べ人数が多いのは、日常診療への影響を最小限に食い止めたいことから長期派遣を嫌う派遣元病院が多いため。その結果として派遣先病院でも1カ月交代で医師を受け入れることになり、患者に継続した診療を行うことが難しくなっているという。
山田氏はこれら医師派遣の取り組みについて、「赤十字の全病院のうち3分の2が赤字決算(18年度)という経営状況の中、各病院が精一杯の努力で医師不足病院への支援を行っているが、それでも(医師派遣を求める病院の)一部にしか派遣できていない状況」と、日赤内での医師確保対策が必ずしもうまく機能しているわけではないことを認めた上で、厚労省の緊急臨時的医師派遣システムヘの医師派遣について、
「他の日赤病院を差し置いて、外に派遣する説明がつかない」
と協力の難しさを語る。
日赤と同様に、同システムの派遣元としての協力を要請された国立病院機構でも、「機構内の医師不足病院への派遣システムが、開始から半年間で中止された」旨の報道が一部全国紙でなされたばかりであり、こうした医師派遣への過剰な期待は現実的とは言えないだろう。
都道府県や自治体病院で医師確保に理解を
では、医師確保の短期榊対策として何ができるのか山田氏は、医師不足病院を抱える都道府県や、派遣先として主に想定されている自治体病院の更なる理解が必要だと指摘する。
「厚労省のシステムで第一陣が派遣される県には、県立病院を数多く抱えるところもあり、県立病院間で医師を融通し合う連携システムのつくり方をもう少し考えるべきだと思います。また、自治体病院は1000以上もあるのですから、内部でもう少し調整できるのではないでしょうか」
一方で山田氏は、医師確保は短期的対策だけで解決できるものではないことも強調する。
山田氏が委員として出席する地域医療支援中央会議では、医師確保対策に関する都道府県からの支援・協力要請に対し、
① 全国の好事例の紹介など、技術的助言・改善方策の提示
② 関係機関への協力要請
③ 地域医療アドバイザー派遣、
④ 緊急避難的医師派遣の実施
の4点を行うこととしている。
「今回の厚労省の対応は緊急避難的措置がまず動き出してしまいましたが、これらの対策をすべて行うことが大事です。緊急避難的措置を行う前に、まず前段階の部分(①~③)を的確に行うことが必要です」
(関連目次)→緊急医師派遣
コメント