おはようございます..。*♡
今日は楽しいニュースが勢ぞろいです。特に産科関係o(^-^)o!
まず最初のニュースは道産子にも対応♪ 道で産む女性必見。分娩一式セット野外用です。
妊婦にも優しい6kgという仕様。
僻地のご家庭にぜひ(>▽<)!!!
続いて、完全大血管転位症、しかも1.1kgの子の手術成功!これ本当にすごいですね。
医師が足りないとパネルディスカッションもあります、かわいい!
その次が青森県が本当に危機的なのよう(涙)ニュース。産科どんどん閉鎖中。
そして自治体病院の給料あげても、診療報酬だって上がらないんだからもううまくいかないよ!という悲鳴。厚労省に言ってくださいね..。*♡
一方、日本人は欧米に比べて病院がんがん使ってますよん!という調査。裏を返せば今まで病院へのアクセスが良すぎたんです。これからはそういう時代じゃありません。WHOにお褒めを預かった快適さをこれから懐かしがっていただく時代に入っております。(※1参考)
最後は医療クライシス。
かなりまともな事をいっています。このシリーズの結論は、
<なぜ、日本だけが、海外より少ない医師数で医療体制を維持できると言えるのか。国は根拠を示していない。>
だったようです。ぐっじょぶ!次の連載もいい記事であるように、きちんとおこたりなく見守っていく所存です。
簡易分娩セット:産婦人科医官らが考案 災害時に野外でも出産、1人で運べ準備10分
毎日新聞 2007年4月8日 東京朝刊
http://www.mainichi-msn.co.jp/science/medical/news/20070408ddm002040010000c.html
大地震などの被災地で、妊婦を医療機関に搬送できず、電気、ガス、水道が途絶えた状況でも出産を支援できる簡易分娩(ぶんべん)セットを、自衛隊中央病院(東京都世田谷区)の早田英二郎・産婦人科医官らが考案した。セットを使えば、野外でも助産師1人が周囲の人の助けを借りて出産を介助できるという。1人で持ち運べ、離島や山間部で、医師が不在時の緊急対応にも役立ちそうだ。
胎児の心音モニター装置、鉗子(かんし)類、はさみ、消毒剤、ガーゼなど基本的な装備に、手動式吸引セットや点滴セットなど緊急事態に備えた器材を加え、滅菌パックしてリュックサックに詰めた。分娩台代わりのマットや組み立て式ついたても一緒に携帯する。
陸上自衛隊が災害派遣時に使用している救急医療セットを参考に、開発した。女性でも背負えるように重さは約6キロにとどめた。助産師が現場にたどり着けば、約10分で準備を整えられる。ただし、産後数時間以内には、産婦と新生児を医療機関に搬送することが望ましい。
兵庫県産科婦人科学会などの調査によると、阪神大震災(1995年)の被災地では、地震当日に約160人、翌日から2週間で約2060人が生まれた。妊産婦からは、「救援の際に優先扱いされず、困ったり不安を感じた」などの声が多く寄せられたという。
早田医官は「妊婦は命を二つ抱えている。簡易分娩セットが、地域の災害拠点病院や救急車に標準配備されるようになってほしい」と話す。京都市内で14日から開く日本産科婦人科学会学術講演会で発表する。 (P2-392の発表のようです!火曜日ですね!!抄録を要チェック..。*♡)
【追記】
記事に取上げられたご本人のDrよりつぶやきをいただきました(>▽<)!!!
記事内容は大筋は違ってないのですが、もっと大切なことを言って欲しかったなぁ、と感じていらっしゃるそうです。主に災害での分娩などについてのようです。
神戸方面に縁がある方だということをさんざん茶化してしまった後に知りましたので、そのことは申し訳なく思っています!火曜日いける方、ぜひみてあげてください..。*♡
1.1キロの新生児、心臓手術に成功 日赤医療センター
asahi.com 2007年04月07日
http://www.asahi.com/life/update/0407/TKY200704070223.html
体重約1100グラムの男の赤ちゃんの心臓の動脈を正常な位置につけかえる手術に成功したと、日本赤十字社医療センター(東京都渋谷区)が7日、発表した。同センターは「動脈をつけかえる手術の成功例としては、報告されている中では世界で最も体重が少ない」としている。
同センターによると、赤ちゃんは昨年12月26日、早産のため31週で東京都内の病院で生まれた。体重は1146グラムだった。心不全の症状があり同センターに運ばれ、本来は心臓の左心室につながっている大動脈が右心室に、右心室につながっている肺動脈が左心室につながっている「完全大血管転位症」と診断された。
心臓の状態が悪化したため、生後14日目の1月9日、人工心肺を使い、動脈を正常な位置につけかえるスイッチ手術を受けた。手術時の体重は1103グラムだった。
男の子は順調に回復し現在、体重は2400グラム。近く退院する予定という。両親は名古屋市在住で、「里帰り出産」だった。
完全大血管転位症は、2千~4千人に1人の割合で起きる先天性の病気で、手術をしなければ生後1カ月以内に半数が死亡するという。
医療危機パネル討論:医師不足…待遇改善など訴え相次ぐ
毎日新聞 2007年4月7日
http://www.mainichi-msn.co.jp/science/medical/news/20070408k0000m040069000c.html
医師不足が社会問題化している産婦人科や小児科、救急科などの医師のQOL(生活の質)などを考えるパネルディスカッション「日本の医療クライシス」が7日、大阪市内のホテルで開かれた。パネリストを務めた医師からは、厳しい医師不足の現状や過酷な労働環境、待遇改善などを求める訴えが相次いだ。
150人を超える医師らが参加した。基調講演で、大島伸一・国立長寿医療センター総長が「危険性が高く、過剰な労働や低い待遇が、産婦人科や小児科離れ、開業志向に拍車をかけている」と指摘。「医療体制の構造的な問題で、医療需要に応じて医師や医療費などが適正に配分されていない」と批判した。また、「社会からの敬意こそ、医師のQOLを高める」と訴えた。
一方、会場からは「医師不足を解消するためにも、工学部のように入学時点で各科ごとに分けるべきではないか(←その科のこと以外何にもわかんない医者はダメだから、研修システムができたのでは???)」「70歳以上でも医師として働く人の数にカウントされる厚生労働省の統計は怪しい」などの意見が出た。
産科医施設5減/県内・過去1年/青森
東奥日報 2007年4月7日(土)
http://www.toonippo.co.jp/news_too/nto2007/20070407130839.asp
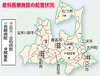 県内の産科医療施設は、この一年間で総合病院が十六施設から十三施設に、民間診療所(開業医)が二十四施設から二十二施設にそれぞれ減少していることが六日、本紙の調べで分かった。医療機関は三市に集中、郡部の産科医不足がより深刻化しているほか、中核病院は人手不足で労働環境が悪化、民間診療所も医師の高齢化、助産師不足などによって厳しい運営を迫られている。
県内の産科医療施設は、この一年間で総合病院が十六施設から十三施設に、民間診療所(開業医)が二十四施設から二十二施設にそれぞれ減少していることが六日、本紙の調べで分かった。医療機関は三市に集中、郡部の産科医不足がより深刻化しているほか、中核病院は人手不足で労働環境が悪化、民間診療所も医師の高齢化、助産師不足などによって厳しい運営を迫られている。
産科配置状況は県の資料を基に、本紙が今年四月現在の状況を各地区の医師会や各医療機関に問い合わせて調べた。
県内四十市町村のうち、産科施設があるのは十市町。青森、弘前、八戸の三市に医療機関が集中しており、上十三、下北、西北地域の医療機関の少なさが目立つ。
弘前市が最も多く、公立では弘大病院、国立病院機構弘前病院、民間では健生病院の三病院が分娩(ぶんべん)を取り扱っている。弘前市立病院は四月から産科を休診。民間診療所は昨年四月の県の調べより一施設減って七施設となった。
青森市は県立中央病院、青森市民病院、あおもり協立病院の三病院。民間診療所は六施設。八戸市は、青森労災病院が昨年四月から一時期、分娩を休止。十月から再開したが、常勤医の転勤によって今年四月から再び休診した。公的病院で分娩を扱うのは八戸市民病院、八戸赤十字病院の二病院に。開業医は二カ所減って四施設。黒石市では、厚生病院が、医師転勤により二月から産科を休止したため、市内に民間の施設がなくなった。五所川原市は開業医が一カ所増えて、民間診療所が二施設になった。上十三地域では、三沢市立病院が唯一、公立病院として出産に対応。民間診療所は十和田市、七戸町に一カ所ずつ。
また、通常分娩を扱う助産院は現在、県内に三カ所あるとされるが、そのうち五所川原市の助産院は本年度内で営業を終了する予定だ。複数の関係者によると、開業医の高齢化が進んでおり、数年後、県内の開業医が何カ所維持されるか見通しは立たないという。
また、助産師が公立病院に偏在する傾向があり、人手不足で経営的に厳しいという。
医療の将来像/岩手
2007年4月8日 読売新聞
http://www.yomiuri.co.jp/e-japan/iwate/news002.htm
公立の大規模病院から今月、常勤医師がまた姿を消した。気仙地域の中核病院である県立大船渡病院では、救急患者への対応が多い循環器科の常勤医が3人から1人に減り、盛岡市立病院の小児科と産婦人科は、常勤医の退職で休診となった。
県内では近年、医師数は増加傾向にあるのに、地域医療を支える公立病院からは医師の流出が進んでいる。都市部で開業医となる例が多く、盛岡市医師会のホームページには、「開業が急増し、既に過密状態」と異例の断り書きが載っている。
この結果、盛岡医療圏では人口10万人当たりの医師数が264人と、全国平均(211人)を上回っている。だが二戸、久慈では114人となるなど、残り8医療圏は全国平均以下。医師の地域偏在が進んでいる。
県は、この医師不足対策と県立病院の赤字解消を目的に、県立病院の再編を進めている。27の病院のうち五つを診療所に縮小。高度な医療を提供する中核病院に医師を集め、医師を診療所に応援派遣し、医療圏間の格差をなくすのが狙いだ。 しかし、大船渡病院の例は、医師の確保が予想以上に困難となっていることを浮き彫りにした。
こうした中、県では今後、国の医療制度改革を反映した新たな医療計画づくりを本格化させる。8日は知事選と県議選の投票日。岩手の医療の将来像を考えながら、一票を大切に行使したい。
看護師確保へ新事業 離職防止や再就業支援 3年計画で看護協会
北海道新聞 2007/04/08
http://www.hokkaido-np.co.jp/news/life/19262.html
全国的な看護師不足の解消を目指し、日本看護協会は本年度から看護師の確保定着推進事業に本格着手する。離職率の引き下げなど数値目標を設定し、離職防止や再就業支援などに取り組む。事業は二○一○年三月までの三年計画。常勤の新卒看護師の離職率を○五年度の9・3%から8%に引き下げ、あっせん組織の都道府県ナースセンターを通じた再就業者を一万六千人から二万人に増やしたい考え。
新卒看護師の離職防止策としては、看護学生が職場選びをする際のポイントをまとめた冊子を配布。看護師を採用する医療機関向けには、看護師の離職防止に成功した事例を紹介した参考書を作る。
再就業支援では、離職した“潜在看護師”を対象とする「看護力再開発講習会」を充実させる。また、国内数カ所の病院や診療所をモデル施設に選び、夜勤の勤務時間を短縮するなど、再就業しやすい勤務形態を探る。
厚生労働省によると、看護師の不足数は○五年で全国が約四万千人、道内は約四千人に上る。
女性産婦人科医
経験10年で半数がお産の現場離れる
2007年4月8日(日)「しんぶん赤旗」 (いえ、あの。。グラフがあるので)
http://www.jcp.or.jp/akahata/aik07/2007-04-08/2007040802_02_0.html
学会調査  十年以上働いている女性産婦人科医のうち、半数はお産の現場を離れていることが、日本産科婦人科学会の調査でわかりました。子どもの数が多い医師ほど、その傾向が強くなっています。
十年以上働いている女性産婦人科医のうち、半数はお産の現場を離れていることが、日本産科婦人科学会の調査でわかりました。子どもの数が多い医師ほど、その傾向が強くなっています。
調査は、全国の大学病院の産婦人科百五施設を対象に、昨年十二月から今年二月に実施したもの。八十七施設から回答がありました。
医師が勤務する病院・診療所がお産を扱う施設か、婦人科診療だけを扱う施設かを経験年数ごとにみると、女性の場合、五年目までは82%がお産を扱う施設でした。しかし、六―十年は61%、十一―十五年では52%に下がりました。最も少ないのは十一年目の45・6%でした。男性は、どの経験年数でも七割以上がお産を扱う施設に勤務しています。(グラフ)
子どもがいない女性医師のうち、お産を取り扱っている人は75%を超えました。一方、子どもが一人いると約50%、二人では約40%、三人以上では約35%と、子どもの数が多いほど、お産を扱わない医師が増えています。
院内保育所の有無とお産の取り扱いの関係をみると、子どもがいる女性医師のうち、院内保育所がある施設の人は六割以上がお産を扱っているのに対し、院内保育所がない施設の場合は五割未満にとどまりました。
同学会は「経験年数十年前後の、臨床医として充実した時期までに、約半数の女性医師が分娩(ぶんべん)の現場を離れていることが、全国的調査によって数値として明確になったのはこれが初めて」だと指摘。女性医師がお産の現場で働き続けられる環境づくりや、現場を離れた医師の復帰をどのようにすすめるか、検討する必要があるとしています。
妊娠中の牛肉摂取が男児の生殖能力に影響
2007年3月27日/HealthDayNews
http://health.nikkei.co.jp/hsn/hl.cfm?i=20070405hk000hk
妊娠中に、牛肉を週に7回以上摂取していた母親から生まれた男性は精子数が少ないとの研究結果が、米医学誌「Human Reproduction」3月28日号に掲載された。原因は明らかにされていないが、牛肉に含まれるホルモンや農薬などの化学物質による影響が疑われている。
しかし、この知見については慎重に検討するべきだと研究グループはコメントしている。米ロチェスター大学のShanna Swan氏は「牛肉を食べてはいけないというわけではない」と述べ、妊娠中は十分な蛋白(たんぱく)質の摂取が重要である点を指摘。別の専門家も、この研究だけでは結論を下すのは難しいとの見解を示している。
今回の研究では、1949~1983年に生まれた男性387人について、精液検体を分析すると同時に、母親の妊娠中の食生活について調べた。その結果、母親の牛肉摂取量と精子濃度が反比例の関係にあることが判明。母親が週7回以上牛肉を食べていた男性は精子濃度が24.3%低かったほか、精子濃度の低い男性の割合が、母親の牛肉摂取量が少なかった男性の3倍であることもわかった。ほかの肉類の摂取と精子濃度との間に相関はみられなかったという。
被験者はいずれもパートナーが妊娠しており、不妊ではないが、母親の牛肉摂取量が多かった男性の18%がWHO(国際保健機関)による分類でsub-fertile(生殖能力が低い)とされた。
米国およびカナダでは、ウシの成長を促進させるために6種類の蛋白同化ホルモンが使用されている。ヨーロッパでは1988年以降ホルモンの使用が禁止されていることから、Swan氏らはヨーロッパの男性を対象に今回と同じ研究を実施することによって、ホルモンとの因果関係の有無を突き止める予定だという。
原文
http://www.healthday.com/Article.asp?AID=603160
「通知が誤解受け残念」 看護師の内診問題で辻次官
07/04/06 共同通信社
日本産婦人科医会が厚生労働省の通知に反し、看護師による内診が可能とする内容のガイドラインを独自に作成した問題で、厚生労働省の辻哲夫(つじ・てつお)事務次官は5日の定例会見で「通知は看護師等による内診を認めるものではない、という認識を明確に持ったものだが、解釈をめぐって残念ながら大変な誤解を受けた」と述べた。
問題の通知は先月30日に医政局長名で都道府県に出された。出産時の看護師等の役割について「自らの判断で分娩(ぶんべん)の進行管理は行うことができず、医師または助産師の指示監督の下、診療または助産の補助を担う」と明記。同医会はこれを受け、子宮口開大の計測などは認められると誤って解釈し、今月2日に内診の手順を示したガイドラインを作成した。
記事は確認できず。m3.comでは確認しました。(↓元検弁護士のつぶやきブログです)
http://www.yabelab.net/blog/2007/04/02-155315.php
m3.com確認できる方はこちらを。
http://community.m3.com/doctor/showNewsArticleDetail.do?boardId=3&boardTopicId=57591&messageListBoardTopicId=57591&newsArticleId=549609&pageFrom=index
医師確保へ苦心の高給 自治体病院2倍の差 政投銀調べ
asahi.com 2007年04月08日
http://www.asahi.com/life/update/0408/TKY200704070244.html
自治体病院に勤める医師の給与は都道府県によって2倍の開きがあることが、日本政策投資銀行の調べでわかった。北海道や東北を中心に医師不足が深刻な地域ほど給与は高い傾向があり、自治体が「高給」で医師をつなぎとめている実態が浮きぼりになった。
自治体病院の平均医師給与と人員
 総務省がまとめた04年度の地方公営企業年鑑をもとに、同銀行が全国1000の自治体病院(都道府県立、市町村立、一部事務組合立)の経営を分析した。
総務省がまとめた04年度の地方公営企業年鑑をもとに、同銀行が全国1000の自治体病院(都道府県立、市町村立、一部事務組合立)の経営を分析した。
常勤医の給与(時間外、期末手当などを含む)の全国平均は、年額換算で1598万円(平均年齢42歳)。都道府県別では北海道の2301万円が最高で、最低は奈良県の1132万円だった。岩手、宮城など東北各県は軒並み高水準なのに対し、西日本は全般的に低く、神奈川や東京、大阪など大都市部も低かった。
格差の背景には医師の偏在問題がある。給与の上位10道県はベッド100床あたりの医師数が平均9.4人。一方、下位10都府県は12.3人で、給与が高い地域は医師が少ない傾向があった。
全国でもっとも給与が高かった病院は、北海道北部の幌延町立病院(6科36床)の4586万円。町内唯一の病院で、ただ1人の常勤医である院長が日中の勤務に加え、平日は毎晩当直についているという。同病院は「町の財政は厳しいが、地域の医療を守るためにはこの待遇もやむをえない」と説明する。
自治体病院の医師は公務員だが、給与は他の職種から独立して条例で定められ、自治体の裁量で基本給や諸手当を引き上げられる。
北海道内の自治体病院の求人活動をサポートしている道地域医療振興財団によると、道内の過疎地ではいまや、求人時に最高3000万円台の年収を提示する病院も珍しくないという。
だが、過疎地の医師不足に歯止めはかからず、給与による医師確保は必ずしも功を奏しているとはいえない。たとえば三重県尾鷲市の市立尾鷲総合病院は、05年に年収5520万円で産婦人科医を雇った。しかし医師は院内に寝泊まりしながら年に数日しか休日がとれず、1年後に退職した。
「高給作戦」は財政面からも限界がある。
政策投資銀の調べでは、自治体の支援なしで黒字を確保した病院は全体の7%(04年度)。自治体の支援総額は約7000億円(1病院あたり7億円)、病院を運営する公営企業の借金残高の総額は、約4兆円に達する。赤字体質の要因は人件費比率の高さ(←違います!厚労省の医療費なにも考えずにガンガン削除する政策のせいです!!)で、自治体からは「もうこれ以上、人件費は増やせない」という悲鳴も上がっている。
医療サービス利用頻度 日本が最高 ~内閣府国際比較調査
医療タイムス 2007年04月06日
http://times-net.info/news/2007/04/post_559.php
内閣府はこのほど、日韓と欧米の5カ国を対象にした高齢者の生活と意識に関する国際比較調査の結果をまとめた。医療サービスの利用頻度が「月に1回くらい」以上の人が、日本は56.8%に上り、調査対象国の中で最も高かった。多くの高齢者が頻回にわたって利用している状況がうかがえた一方で、利用していないの回答も、2000年の前回調査時より4.3ポイント上がっていた。
06年11月の医療費総額の伸び率は-0.5% ~最近の医療費動向
医療ニュース 2007年04月05日
http://times-net.info/news/2007/04/061105.php
厚生労働省のまとめた「最近の医療費の動向」によると、休日数などの影響を補正した2006年11月の医療費総額の伸び率は、前年同期に比べ(以下同)0.5%減少した。制度別医療費の伸び率は、被用者保険本人0.3%減、被用者保険家族1.3%減、国保3.2%減、高齢者1.2%増、公費0.5%増だった。
タミフルはB型への効果低め 15歳以下の子ども
東京新聞 2007年4月7日
http://www.tokyo-np.co.jp/s/article/2007040701000325.html
インフルエンザ治療薬タミフルは、A型ウイルスに対する効果に比べ、B型ウイルスでは15歳以下の子どもで治療効果が劣ることを、けいゆう病院(横浜市)の菅谷憲夫小児科部長らのチームが突き止め、7日までに米医学誌に発表した。
同部長は「B型では今後、患者の年齢によってタミフルの量を通常より増やすなどの工夫が必要になってくるのではないか」と話している。
チームは、2004-05年にインフルエンザでタミフルを服用した15歳以下の子ども計489人を調査。A型ウイルスに感染していた127人はタミフル服用後平均1・3日で平熱に戻ったのに対し、B型の362人は同2・1日と長くかかり、5歳以下に限って比較すると、差はさらに大きかった。
インフルエンザは毎冬、A型とB型のウイルスが混合して流行する。A型だけに効くアマンタジンのような治療薬もあるが、タミフルはA、B両方に有効として承認された。
医療クライシス:医師が足りない/5止 「手術待ち」でがん悪化
毎日新聞 2007年4月8日 東京朝刊
http://www.mainichi-msn.co.jp/science/medical/news/20070408ddm003100050000c.html
◇医学部定員減…海外と違う道
埼玉県立がんセンターで今年1月、70代の男性患者に予定されていた手術が中止となった。リンパ節に転移のある下咽頭(かいんとう)がん患者。手術直前の検査で、転移したがん細胞が頸(けい)動脈に入り込み、切除できないことが判明した。2カ月近く手術を待つ間、抗がん剤で治療はしたものの、症状が進行したためだ。
西嶌渡・同センター頭頸部外科科長は「リンパ節を切除できるかどうかが、患者の予後を左右する。摘出可能と判断されたのに、1カ月以上も手術予定が組めないために手術不能になる例が少なくない。周辺の数カ所の病院が医師不足などで同様の手術をしなくなり、患者が増えている」とため息をつく。
■ ■
毎日新聞の調査では、医師不足などのため、手術待ち期間が延びる病院が増えている。患者は手術を待つ間、不安な日々を過ごす。
埼玉県在住の無職の男性(72)は今年2月、首都圏の大学病院で直腸がんの手術を受けた。手術待ちは約2カ月。男性は「完治の確率は7割と説明されたが、待つ間に3割の方になるのではないかと思った」と振り返る。ただ、入院中に医師や看護師の多忙ぶりに驚き、「精いっぱいやっている」と感じたという。
新潟県立がんセンター新潟病院では、乳がん患者が増え、手術待ちは4カ月に及ぶ場合も。長谷川雅子看護部長は「全国的に患者が増えているうえ、がんセンターという名を頼って患者が集まるのでは」と推測する。
病院には入院を待つ患者から「眠れない」などと訴える電話がかかり、不安を受け止めるのも看護師らの仕事になっている。「がん告知の衝撃は大きく、手術を待つ間に精神的に参ってしまう人もいる」という。
千葉県佐倉市の男性(74)は、大腸がん発見の約1カ月後、千葉大病院で手術を受けた。妻(70)は「少しでも時間がたつと悪化するのでは、と心配だった」と話す。
同病院食道・胃腸外科の鍋谷圭宏講師は「1年前なら、あと1週間待つことになったかもしれない」と説明する。同科は昨春、入院後にしていた術前検査を、できる限り外来で済ますように変更し、入院期間の短縮を図った。ベッドの回転率が上がって手術できる患者が増え、手術待ち期間がやや短くなったという。
ただ、鍋谷講師は「現在の体制は、若手医師の自主的な早朝出勤など、ギリギリの頑張りに支えられている」とも話す。
■ ■
必要な医師数について、国は「人口10万人に対し150人」を目標に掲げ、73年から「1県1医大設置」を推進した。しかし、83年に目標を達成すると、「2025年には医師の1割が過剰」との推計を基に、医学部の定員削減へ転じた。
その結果、93年の医学部入学定員は7725人となり、86年に比べて7・7%減少。それでも97年には「大学医学部の整理、合理化も視野に入れつつ、引き続き、医学部定員の削減に取り組む」と閣議決定した。
ところが、海外は違う道を歩んでいた。日本が「150人」の83年、経済協力開発機構(OECD)諸国の平均医師数は人口10万人あたり200人だった。04年現在、日本は200人だが、OECD平均は310人。医療の高度化や高齢化が進む中、医師の需要が高まるのは当然だからだ。
コメント