(関連目次)→真の医療安全のために 目次 産科医療の現実
(投稿:by 僻地の産科医)
読んでいただくと、卵の取違え防止に、
どれだけ細心のチェックを要するか、
どれだけの人手がかかるかわかっていただけると思います。
到底、たった一人の医師のみでは出来ないことなのです。
わが子を抱きたい
-検証・香川受精卵取り違え事故-
医療現場が抱える課題
日本海新聞 2009年3月6・7日
(上)http://www.nnn.co.jp/tokusyu/wagako/090306.html
(下)http://www.nnn.co.jp/tokusyu/wagako/090307.html
香川県立中央病院で起きた受精卵の取り違え事故は、鳥取県内で不妊治療に取り組む夫婦や医療現場にも大きな衝撃をもたらした。「なぜ?」「医療現場の安全管理はどうなっているのか」-。新たな命の誕生を手伝う生殖医療への信頼が、「別の夫婦の受精卵を片付け忘れた」というあまりに単純な初歩的ミスによって崩れてしまった。医療事故を再び繰り返さないためにも、当事者の声に耳を傾け、医療現場が抱える課題を検証したい。
身体、経済的に重い負担
 二月十九日夜、鳥取市内に住む由佳さん(40)=仮名=は、夫(48)と一緒に見ていたテレビニュースで体外受精卵の取り違え事故を知った。
二月十九日夜、鳥取市内に住む由佳さん(40)=仮名=は、夫(48)と一緒に見ていたテレビニュースで体外受精卵の取り違え事故を知った。
「えっ、そんなことがあるの?」「かわいそう過ぎる」。
大きな驚きで、二人が同時に声を上げたという。由佳さん夫婦は八年前、長女を体外受精で妊娠、出産した。結婚後、六年間の不妊治療を経てやっと授かったわが子のいとおしさを知るだけに「(この夫婦も)妊娠を知ったときは、どんなにうれしかったかと思う。精神的にも肉体的にもつらい治療をがんばってきただろうに。小さくても大事な命。人工中絶を余儀なくされた悲しみはどれほどか」と言葉を失う。
■56人に1人■
カップルの十組に一組が不妊といわれる現代社会。一方で、一九八三年に国内初の体外受精児が誕生して以来、生殖医療技術は日々進歩し、今や新生児の五十六人に一人が体外受精で生まれている。日本産科婦人科学会などによると、二〇〇六年の体外受精児数は約一万九千六百人。もはや珍しいことではなくなった。不妊治療の第一人者、ミオ・ファティリティ・クリニック(米子市)の見尾保幸院長は不妊の要因として、晩婚化や出産を望む女性の高齢化、性のモラル低下による性感染症の増加、男性の精子減少などを挙げ、「体外受精が必要な夫婦は増えている」と指摘する。
体外受精は、女性の卵巣から卵子を体外に取り出して培養液の中で精子と受精させた後、受精卵を子宮に戻す。「卵子を取り出すときや受精卵を子宮に移植するときも入院したが、肉体的にもつらかった。痛い注射にも、これで赤ちゃんができると考えると耐えられた」と前述の由佳さんは振り返る。
■保険適用なし■
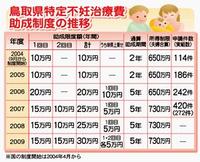
しかも、不妊治療には経済的な負担も大きい。二〇〇四年度からは国の少子化対策の一環として、体外受精や顕微授精といった高度な技術を要する不妊治療費の一部公的助成が始まったが、一回の体外受精に必要な費用は約三十万円で、医療保険は適用されず全額個人負担となる。
鳥取県でも同年九月から制度を導入し、申請者が増加。新年度からはさらに単県での上乗せ額を増やし、一回あたりの治療には十五万円(国五万円・県十万円)が年二回を限度に五年間助成される。しかし、不妊治療が一般的になったといっても「やはり人に言いづらい」と由佳さんは打ち明け、今回の医療事故で不妊治療に対する誤解や偏見が生まれるのではないかと懸念する。
「人間のすることだから、百パーセント完全はないのかもしれない。でも、私たち患者は医師に全幅の信頼を置いて治療に専念している。肉体的な傷は癒えても、精神的なショックはなかなか癒えない。こんなことが許されていいのか」
当事者たちは、医療機関の安全管理態勢を厳しく問う。
共通マニュアルなし
 香川県立中央病院で発覚した受精卵取り違え事故を受け、鳥取県内の不妊治療施設でも緊急に安全管理体制の点検が行われた。事故原因は、受精卵が入った複数の容器を同じ作業台の上に置き忘れたことによる初歩的なミス。作業していたのは一人の医師で、ダブルチェック機能も働いていなかった。
香川県立中央病院で発覚した受精卵取り違え事故を受け、鳥取県内の不妊治療施設でも緊急に安全管理体制の点検が行われた。事故原因は、受精卵が入った複数の容器を同じ作業台の上に置き忘れたことによる初歩的なミス。作業していたのは一人の医師で、ダブルチェック機能も働いていなかった。
。
ダブルチェックなど、事故防止マニュアルを忠実に守りながら作業を進める胚培養士=米子市のミオ・ファティリティ・クリニック
国内でも先進的な不妊治療に取り組む米子市のミオ・ファティリティ・クリニックでは、専従の胚(はい)培養士五人が年間千二百例の体外受精などの作業を実施。独自の事故防止マニュアルを作成し、忠実に実行している。
原則として、一つの作業台に一人の患者の容器しか置かず、一つの工程が終わるまで、一人の胚培養士は一人の患者分しか扱わない。担当も事前に決め、工程の開始時と終了時にはほかの人に確認を取り、チェックリストに記載。パソコンにも記録し、ふたと本体容器には、それぞれ患者ごとに色分けして氏名が記入されている。
■警鐘的事例■
体外受精や顕微授精を行う特定不妊治療費助成事業の実施医療機関として鳥取県から指定されているのは、県立中央病院、鳥取市立病院、タグチIVFレディースクリニック(以上、鳥取市)と鳥大医学部付属病院(米子市)、ミオ・ファティリティ・クリニックの五病院。県子育て支援総室によると、県内ではいずれの病院も複数の医師らが確認するダブルチェックが徹底されており「安全管理に問題はなかった」という。
鳥取県立中央病院の根本良介副院長は「他病院の事故も警鐘的事例として検証し、安全管理に足りないところはないか点検が必要」と気を引き締める。しかし、共通の安全管理マニュアルはなく、各医療機関に任されているのが実情。産科医不足が深刻化する中、公立病院などの限られた人員では体制づくりに限界がある。
事故後、厚労省は再発を防ぐため、ダブルチェックの徹底など事故防止体制の整備を指定要件に明記することを決めた。
■制度に遅れ■
これに対し、ミオ・ファティリティ・クリニックの見尾保幸院長は「学会報告によると、全国で不妊治療を手掛ける施設の三分の二は年間百例以下の採卵しか行っておらず、そういった施設で(体外受精のためだけに)十分な人員を確保することは極めて困難だろう」と指摘。「日本では法的規定も長年改正されず、所轄学会の判断に委ねているのが現状。ヨーロッパやアメリカに比べ生殖医療に関する制度管理は非常に遅れている」と国の対応に不満を漏らす。
この遅れへの対応として、二〇〇三年には同クリニックなど不妊治療を扱う全国の施設が協力し、自主的に「JISART(日本生殖補助医療標準化機関)」を設立。国を挙げて制度管理に取り組むオーストラリアを参考にしながら自主規定を作成し、互いの病院の体制をチェックする活動を行っている。
見尾院長は「国の制度が確立されない中、自分たちで向上させていくしかない」と前を見据えた。
体外受精 安全確保の基準急いで
北海道新聞 2009年3月8日
http://www.hokkaido-np.co.jp/news/editorial/151548.html
コメント