(投稿:by 僻地の産科医)
 メディカル朝日2月号からo(^-^)o ..。*♡
メディカル朝日2月号からo(^-^)o ..。*♡
。
結構、楽しい記事を見つけてしまいました!
。
というか、内科医にとっては、
「はぁ??」かもしれないですけれど、
脳内筋肉と揶揄される産婦人科医にとっては面白いです。
というか、感染症ってこじれると本当に悩ましいのですよね。。。
(Medical ASAHI 2009 February p61-63)
いきなり、「はあ?」という声が聞こえてきそうです。診断をつけよう。医療においては当然すぎる言葉です。
初めに診断ありき。診断なくして治療なし
しかしながら、感染症の分野においては、「診断なき治療」は偏在しているのです。
「熱の患者さん、なんだかよく分からないけれど、炎症マーカーが少し上がっているので、抗菌薬」
どこかで見たことはないでしょうか。さあ、ここには診断はありません。あるのはただ、
「熱」 「炎症マーカー高値」
という二つの現象だけです。
しかし、現象だけでは診断とは呼べません。例えば、熱が出て炎症マーカー高値でも感染症でないこ
とがあります。悪性疾患、膠原病、心筋梗塞、肺塞栓……たくさんの疾患で同じことが起きるのです。また、たとえ感染症であっても抗菌薬を必要としない疾患である可能性もあるのです。
しばしば用いられるCRP(C-reactive protein ; C反応性蛋白)ですが、実は抗菌薬を必要とする疾患とそうでない疾患の峻別には6割ちょっとくらいの感度・特異度しか持っていません。峻別するには不十分だということです。もちろん、感度・特異度60%ということは、「ないよりまし」程度の価値を持っていますから、全く無意味ということはありません。しかし、100円玉をコイントスして「表だったら抗菌薬」と決めつけるのが、感度・特異度50%と考えると、それに毛が生えた程度の効果しかない、ということになってしまいます。
2008年4月に確認した時点でのCRPの保険点数は16点だそうですが、まさにCRPの価値は100円玉をコイントスしたものに毛が生えた程度、つまり160円くらいの価値と言えましょうか? 日本の保険点数は不適切なものが多いですが、ことCRPに関して言うと妥当な評価がされているのかもしれません。
冗談はこれくらいにしますが、CRPrだけ」に依存して物事を決定するのがいかに危険かは容易にご理解いただけると思います。 CRPを活用するのはいっこうにかまいません。しかし、CRPに依存するのは危険です。
また、多くの外来診療のセッテイングでは血液検査が困難なことがあると思いますが(例えば、在宅医療とか診療所)、必ずしも血液検査がなくたって感染症の診断は不可能ではないのです。
では、感染症の“診断"とはなにか?
それは、
①感染臓器はどこか
②どの微生物が原因か
③患者は重症か、軽症か
です。
感染臓器と重症度は患者の話を聞いたり診察をしたりしてある程度当たりをつけ、補足する形で検査をします。
では、原因微生物についてはどうでしょう。
外来診療での迅速な原因徹生物の見つけ方に、グラム染色をぜひお薦めしたいと思います。ええ? そんなことやったことない?
そうですね、まず私のお薦めとしては、「肺炎を疑った時だけ」喀痰のグラム染色をしてみてはいかがでしょうか。他のグラム染色は差し当たって必要ありません。喀痰のグラム染色の効果を十分に堪能してから、尿など他検体に応用されたらよいと思います。
皆さんの外来には1日何人の患者さんがおいでですか? 多くの先生は何十人という患者さんをご覧になっていますよね。そんなに忙しい外来診療で、グラム染色なんてできるわけない?
……できます。
なぜかと言うと、肺炎の患者さんはそんなに多くはないからです。上気道炎、急性気管支炎、その他の感染症には、とりあえずグラム染色は不要だとしておきましょう。感染症以外の患者さん、例えば脂質異常だとかうつ病の患者さんにはグラム染色はもちろん不要です。午前中の外来で肺炎患者が10人、なんてことは呼吸器専門外来でもあまりないでしょう。
それに、冷静になって考えてみれば、我々は他の検査には結構時間をかけているのです。例えばお腹の超音波。ああいう時間は許容できていることを考えれば、午前中1人の患者のためのグラム染色にかける時間くらいは捻出できるはずです。
 喀痰のグラム染色にかかる時間は、掩体を準備する時間を合わせても慣れれば15分くらいでできます。 2008年末時点での保険点数は25点だそうで、CRPよりも稼げます。
喀痰のグラム染色にかかる時間は、掩体を準備する時間を合わせても慣れれば15分くらいでできます。 2008年末時点での保険点数は25点だそうで、CRPよりも稼げます。
CRPよりも役に立ちます。
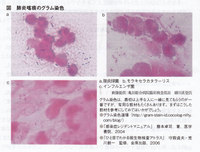
グラム染色は、例えば肺炎球菌で言うと、肺炎球菌尿中抗原と同等かそれ以上の感度を持っており、特異度も十分に高いのです。これで、肺炎球菌、モラキセラ菌、インフルエンザ菌の肺炎は診断できます(図)。肺炎で、良質検体で、そして細菌が全く見えない場合、マイコプラズマ、クラミジア、レジオネラ、その他の肺炎を考えます。
●グラム染色に必要な機材と手順
グラム染色を行うに当たって必要なのは、
・光学顕微鏡と油浸レンズ用のオイル
(特に最終倍率が1000倍で、かつ油浸系レンズがついている光学顕微鏡)
・スライドグラス
・爪楊枝など、喀痰を仲ばすもの
・染色液(日水製薬㈱や武藤化学㈱から出ています)
あとは汚物を捨てるシンクが近くにあればいいでしょう。外来ブースの後ろ側に置いておけば手軽に行うこともできますし、同じ顕微鏡を用いてKOH染色をやったりして白癬診断などにも応用できます。光学顕微鏡は良いものを買っても50万円程度です。他の医療機器に比べれば格安です。感染症はもともとローコスト産業なのです。
表1の手順は、検査室で技師さんがやるのとは少し違いますが、臨床現場ではこれで十分に喀痰の評価ができます。火炎固定も喀痰なら特に必要ありません。
●喀痰標本の評価
グラム染色は、染める前の肉眼的品質評価(表2)が一番大事です。検体として不適な唾痰を染めても意味はないので、M1などは染色せずに捨ててしまいましょう。 P2、3が理想的ですが、慣れると、M2なら脆性痰だけ爪楊枝で拾い上げて染色できるようになります。
表3は顕微鏡的品質評価です。一般にGeckler分類と呼ばれていますが、原著論文ではDavid Gremillion先生(亀田総合病院感染症顧問)のお名前も載っています。日本の医学教育に貢献してくださっているGremillion先生に敬意を表して、日本ではGeckler&Gremillion(あるいはG&G)として広めていきたいと思います。
◇
グラム染色をやり出すと、感染症の原因微生物に対する意識が高まり、抗菌薬の選択にもきちんとした明快な基準ができてきます。感染症に問する高い学習効果も得られます。全く菌の見えないグラム染色を患者さんに見せて、「ほら、ばい菌が全然見えません。あなたは抗菌薬を必要としない感染症の可能性が高いですよ」と視覚的に教えてあげることも可能です(実際にはグラム染色で見えない細菌感染症はありますから、これはちょっとウソが入った説明ですが……)。
ぜひ、あなたの外来でもグラム染色を活用してみてください。
次回も抗菌薬使用の大原則を続けます。




この記事を「結構、楽しい」と感じられるならば、今年度の若手医師セミナー(ファイザー協賛)での青木眞 先生担当の第3~4回あたりがきっとお勧めです。
7月24日(金)感染症診療の原則 Basic 1
8月7日(金) 感染症診療の原則 Basic 2
http://www.rseminar.jp/
投稿情報: お弟子 | 2009年3 月 1日 (日) 12:08