(関連目次)→医療事故安全調査委員会 各学会の反応
(投稿:by 僻地の産科医)
【参考ニュース】
医療事故対策をスウェーデンと比較
キャリアブレイン 2009年1月27日
http://www.cabrain.net/news/article/newsId/20288.html
〜診療行為に関連した死亡に係る死因究明等の在り方に関する検討会〜
「診療行為に関連した死亡の調査分析モデル事業」についてヒアリング
Medical Tribune 2009年1月22日号(VOL.42 NO.4) p.55
http://mtpro.medical-tribune.co.jp/article/view?perpage=1&order=1&page=0&id=M42040551&year=2009
医療安全調査委員会(仮称)の設置に向けて検討を進めている厚生労働省の「診療行為に関連した死亡に係る死因究明等の在り方に関する検討会」(座長=首都大学東京法科大学院・前田雅英教授)は昨年12月1日,第17回検討会を開き,同省の補助事業として日本内科学会が実施している「診療行為に関連した死亡の調査分析モデル事業」について関係者からヒアリングを行った。
モデル事業は10地域で実施
「診療行為に関連した死亡に係る死因究明等の在り方に関する検討会」は昨年12月1日,厚生労働省がいわゆる第三次試案に基づいて同年6月に医療安全調査委員会設置法案(仮称)大綱案を発表したことを踏まえて,「診療行為に関連した死亡の調査分析モデル事業」について,松本博志(札幌医科大学法医学教授),奥村明之進(大阪大学大学院呼吸器外科教授),田浦和歌子(東京地域事務局調整看護師)の3氏を参考人としてヒアリングを行った。
初めに,同検討会の山口徹委員(虎の門病院院長)が同モデル事業の概要を説明した。
同モデル事業は2005年9月から始まり,38学会,679人の医師の協力を得て,札幌,宮城,茨城,東京,新潟,愛知,大阪,兵庫,岡山,福岡の10地域で実施されている。
その目的は,診療行為に関連した死亡について原因を究明することで,
(1)適切な対応策を立てて,それを医療関係者に周知することにより,医療の質と安全性を高めていく
(2)評価結果を遺族と医療機関に提供することで,医療の透明性の確保を図る
−というものである。これは,厚労省の医療安全調査委員会(仮称)設置法案大綱案の理念にかなり共通するものがある。
同モデル事業の対象となるケースは,診療行為に関連した死亡であって,死因究明と再発防止策を中立的な第三者機関において専門的・学際的に検討するのが適当と考えられるものである。医師法第21条に基づいて異状死として警察に届け出る事例は,同事業の対象とならない。
その対象となるケースがあった場合,医療機関側が同モデル事業について遺族に説明し,同意を得たら,同モデル事業の地域事務局に調査を依頼する。同事務局が受け付けたら,以後,同モデル事業として基本的に次のような対応をする。
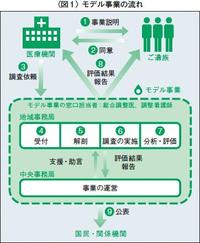 まず,解剖担当医(法医,病理医)が解剖を行う。これには,当該事例と関連する診療科の医師が立ち会う(臨床立会医)。その解剖日から1か月をめどに,解剖結果報告書(案)を作成する。同報告書(案),診療録,画像などをもとにして,第1臨床評価医が評価結果報告書(案)を作成する。同臨床評価医は地域評価委員会に出席し,死因の原因究明,診療行為に関する評価なども行う。また,地域評価委員会には,第1臨床評価医を補佐する第2臨床評価医,より客観的な見地から医学的評価を行う評価医ほか,公平性・公明性を担保するために法律家なども参加している。受け付けから6か月をめどに,解剖結果報告書,評価結果報告書を作成し,遺族と依頼の医療機関に対して説明会を実施する(図1)。
まず,解剖担当医(法医,病理医)が解剖を行う。これには,当該事例と関連する診療科の医師が立ち会う(臨床立会医)。その解剖日から1か月をめどに,解剖結果報告書(案)を作成する。同報告書(案),診療録,画像などをもとにして,第1臨床評価医が評価結果報告書(案)を作成する。同臨床評価医は地域評価委員会に出席し,死因の原因究明,診療行為に関する評価なども行う。また,地域評価委員会には,第1臨床評価医を補佐する第2臨床評価医,より客観的な見地から医学的評価を行う評価医ほか,公平性・公明性を担保するために法律家なども参加している。受け付けから6か月をめどに,解剖結果報告書,評価結果報告書を作成し,遺族と依頼の医療機関に対して説明会を実施する(図1)。
民事裁判に発展したのは1例
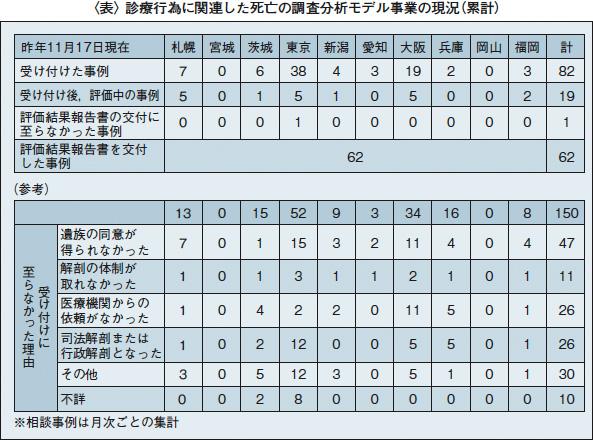
これまでに同モデル事業が受け付けた事例は82例で,うち62例に評価結果報告書を交付している(昨年11月17日現在,表)。
また,同モデル事業で同年11月に実施した調査によると,医療機関から回答のあった37事例のうち,遺族との間で民事裁判になったのが1例,今後民事裁判になる可能性があるのが1例,評価結果説明会以前に示談・和解したのが2例,同説明会以後に示談・和解したのが8例,患者遺族との間で特段のトラブルがなかったのが25例となっている。
これまでの同モデル事業の実績を踏まえて,山口委員は,厚労省の第三次試案に基づく医療安全調査委員会(仮称)の制度を実施する場合の課題として,
(1)解剖に対する啓もう活動
(2)医師法第21条にかかわる事例に対する取り組み
(3)24時間の受け付け体制の構築
(4)遺族だけからの調査依頼への対応
(5)評価を行う医療従事者や専属の医師の確保
(6)評価に要する時間の短縮
(7)再発防止への提言に関して,医療事故情報収集等事業を実施している(財)日本医療機能評価機構との役割分担
−などを挙げた。
会議の日程合わせにひと苦労
続いて,各参考人が,それぞれの地域での同モデル事業の状況などについて報告した。
まず,松本参考人は,札幌地域でのモデル事業において最も苦労することとして,参加医師がそれぞれ本業を持っているので,評価などを行うに当たって全員の日程がなかなか合わないことを挙げた。メールなどを使ったやりとりもしているが,実際に会ってディスカッションしなければならないこともあるという。
また,同モデル事業を実施してよかったと思うことについて「家族(遺族)に報告し,『本当にありがとうございました』と言われたとき」と紹介するとともに,厚労省の「三次試案」を実施する場合について,「調査権も必要と感じている」と述べた。
奥村参考人は,臨床評価医の立場から大阪地域の状況について報告した。それによると,経過の長い事例では,段ボール2箱分のカルテを全部読まなければならない。コアとなる医師は忙しく,同じ時間帯に評価委員会に集めるのは難しい。そのため,報告書を作成する期間の目標である6か月を達成するのは困難で,遺族には不満がある。大阪地域では19例中14例で評価結果報告書の作成が終了,ほとんどの遺族は了解・納得してくれているが,1例は同報告書の受け取りを拒否したという。
また,今後の課題について,同参考人は「評価委員会の人員と質の確保である。また,セクレタリー(秘書)的な仕事をする人が恒常的にいてくれるとよい」と述べるとともに,「当該病院の調査結果や資料も参考にしてよいのではないか」と提案した。
システムエラー研究者の参加を
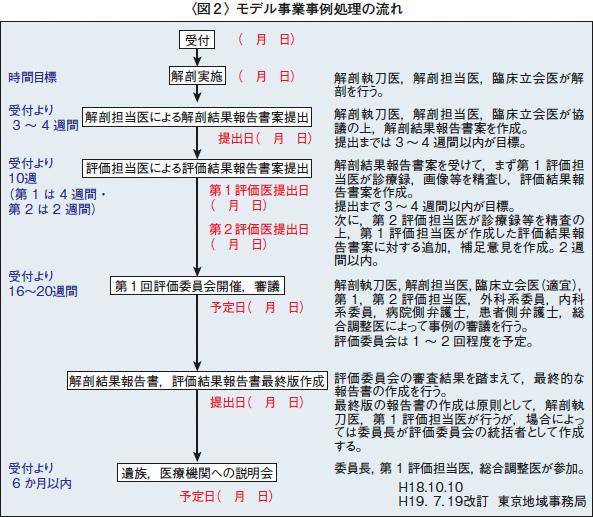
田浦参考人は,調整看護師の役割について「モデル事業全体の流れを把握し,業務の円滑化を図ること」と紹介するとともに,東京地域事務局での流れを詳しく説明した。同事務局では,遺族と医療機関への説明会が終わったら,2週間を期限として,もう一度質問を受け付けている(図2)。
また,同参考人は,第三次試案,医療安全調査委員会(仮称)に関する要望として,「システムエラーを研究している人の参加,PDCAサイクルが回る仕組みを取り入れてもらいたい」と述べた。
コメント