(関連目次)→帝王切開を考える 目次
(投稿:by 僻地の産科医)
 臨床婦人科産科の2008年8月号から!
臨床婦人科産科の2008年8月号から!
特集はエキスパートに学ぶ−漢方療法実践講座
この論文、データとしておススメです!
ただ誤解して欲しくないのは、産科医が帝王切開を勧める場合は、
あらゆるリスクを考えて、天秤にかけて利益の大きい方を
損失の少ない可能性にかけておススメするわけですので、
一般の方は誤解ないようにお願いします(>▽<) ..。*♡
妊婦が要求する帝王切開
武久 徹
(臨婦産・62巻8号・2008年8月 p1116-1119)
医学的または産科的に適応がないのに患者が要求する帝王切開か世界的に少しずつ増加しているようである.米国産婦人科学会(ACOG)から,産科委員会の見解が出たので紹介し 問題点を検討する.
米国における帝王切開(120万人)率は2005年には全生児出産数の30.2%になっている.このなかで,どれくらい「妊婦が要求する帝王切開」が含まれているのかは明らかではないが,全生児出産数の約2.5%と推測されている.
2006年に米国国立衛生研究所(NIH)から,「妊婦が要求する帝王切開]に開する会議報告が出された.報告はこの問題に開する最近発表された1,406研究が検討された.「妊婦が要求する帝王切回と計画的経膣分娩のリスクと利点を比較した研究を検討すると,現時点ではいずれの分娩方法も勧めるだけの理由を提供できない」と結論している.
母体転帰
1.利点
計画的経膣分娩の母体に対する短期的利点は入院日数,感染,および麻酔合併症が減少し母乳哺育開始がより高率になることなどが考えられる.しかし,分娩後3か月および24か月の時点ではほかの分娩方法と差はなかった.
妊婦が要求する帝王切開の母体に対する短期的利点は,分娩後多量出血と輸血,外科的合併症,そして分娩後5年以内の尿失禁が低率になることが考えられる.しかし,腹圧性尿失禁は分娩後2年と5年の時点では,分娩方法による差はないと報告されている(AmJOG 191 :917,2004/NEJM 348: 900,2003).
いずれの分娩方法も分娩後疼痛,下腹痛,産褥うつ病,瘻,直腸肛門機能,性機能,骨盤内臓器脱,その後の死産,そして母体死亡などの母体転帰に利点はないが、血栓塞栓症に関しては異論がある.
2.リスク
妊婦が要求する帝王切開のリスクは次回妊娠での合併症(例:子宮破裂,前置胎盤,癒着胎盤,膀胱と腸損傷,子宮摘出術)がより高率になることが考えられる.
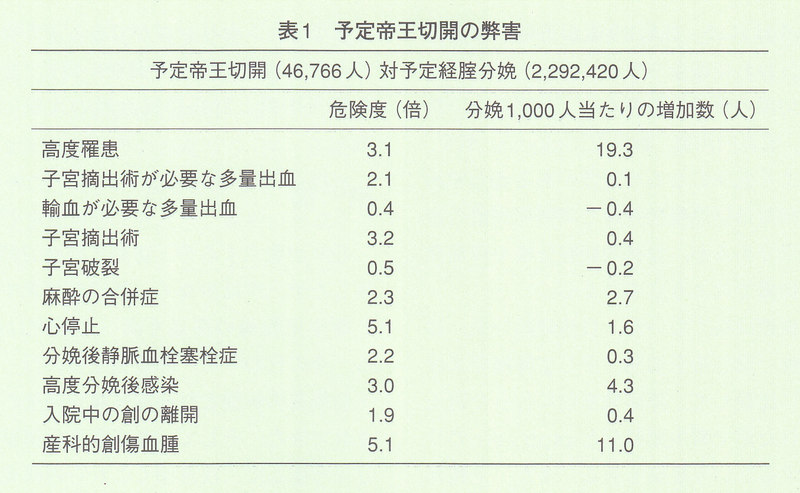
最近のカナダの研究では,未産婦で単胎妊娠に予定帝王切開を行った場合,多くのリスクが増加することが報告されている.分娩後心停止,創傷血腫,子宮摘出術,高度産褥感染.麻酔合併症,静脈血栓塞栓症,子宮摘出術が必要な多量出血などが増加する(表1)(CMAJ 176 : 455, 2007).
これらのリスク因子は,経産回数や予定している将来の出産回数などにも影響を与える.帝王切開を受けた場合,帝王切開創があるために次回妊娠で子宮破裂の危険が増加する.そのために次回の分娩も帝王切開が行われる.2005年の米国の37州での帝王切開後の経膣分娩(VBAC)率は生死出産の7.9%と非常に低い率になっている.
予定帝王切開または計画的経膣分娩でも,第1回目の分娩での分娩周辺期における子宮摘出術のリスクには有意差はないが,次回妊娠で前置胎盤,癒着胎盤を伴った前置胎盤のリスクが増加し2回目の帝王切開後に子宮摘出術のリスクが増加する(表2)(Obstet Gynecol 107 :1226,2006).
筆者が20年ほど前にこのコーナーで紹介した米国南部の施設の大規模調査で,「帝王切開回数が増加すると前置胎盤が増加し,前回帝王切開例で前置胎盤では癒着胎盤が増加するので.挙児希望がない場合は前回帝王切開例で前置胎盤の場合には胎盤を剥離せず,子宮摘出術を考慮する」と米国周産期医学会で提案されたのは,今から考えると貴重な研究だったのであろう.その後に筆者は前回帝王切開例で前置胎盤例に遭遇し,第三次施設にお願いしたが,帝王切開後に胎盤を剥離させた結果,癒着胎盤で多量の出血をきたしたという症例を経験した.
カナダの大規模研究の研究結果は.第1回目の妊娠中に妊婦が要求する帝王切開の利点と欠点を話し合うときに妊婦の予定している妊娠回数を考慮する必要があることを強調している.
新生児転帰
計画的経膣分娩では,呼吸器系合併症や医原性早産がより低率となり,入院日数もより短くなるという利点が考えられるが,妊婦が要求する帝王切開と新生児転帰の関連を調べた研究は限られている.その代わりに陣痛発来前に行った選択的帝王切開後の新生児転帰が検討されてきた.新生児呼吸罹患のリスク(例:一過性多呼吸窮迫症候群,持続する肺高血圧症)は,出産が妊娠39~40週よりも早かった場合の経膣分娩より高率である.
陣痛発来前に行った選択的帝王切開に関する研究では,未熱性に関係する合併症(例:呼吸器系症状,低体温,低血糖,NICU収容)の率が増加することを示している.これらの合併症の可能性があるから,妊婦が要求する帝王切開は,肺成熟が確認されなければ,妊娠39週が正確に確認されるまでは行われてはならない.
予定帝王切開の新生児の利点は,胎児死亡,新生児感染率,頭蓋内出血,新生児asphyxia,脳症,分娩損傷がより低率になる可能性があることである.頭蓋内出血は自然経膣分娩と陣痛発来前の帝王切開で同率であるが.器械的経膣分娩や陣痛発来後の帝王切開ではより高率になる.
あまり信頼度は高くないが,自然経膣分娩,器械的経膣分娩,緊急帝王切開,そして陣痛発来後の帝王切開に比較して,陣痛発来前に行った帝王切開で生まれた児で新生児脳症とasphyxiaのリスクが減少するという証拠もある.また.上腕神経叢損傷は経膣分娩よりも帝王切開を行った場合のほうが有意に低率であり,器械的分娩を行った場合が最も高率である.
帝王切開時の胎児裂傷の率は,陣痛発来前の選択的帝王切開時のほうが臨時の帝王切開時よりも低率である(0.8%対1.4~1.5%).予定分娩方法別の新生児死亡と新生児長期転帰に関するデータは症例数が少なく.研究の質も信頼できるものが不足している.
データの要約
妊婦が要求する帝王切開と計画的経膣分娩を比較した場合.妊婦が要求する帝王切開の利点とリスクに開しては信頼度が中等度の証拠が5つだけ存在する.すなわち,
①母体の多量出血のリスクが減少する
②母体の入院日数が長くなる
③新生児呼吸器系疾患が増加する
④続発する前置胎盤または癒着胎盤がより多くなる
⑤続発する子宮破裂が増加する
である.その他の残りの転帰は信頼度の低い証拠だけである.
その他の因子
妊婦が帝王切開を要求した場合,医療従事者はその妊婦の年齢,肥満度,妊娠週数の正確度,今後の家族計画などを考慮すべきである.妊婦の最大の心配が出産に伴う痛みであれば,分娩前の分娩に開する指導,分娩中の感情的なサポート,そして産科麻酔を提案すべきである.将来はもっと良質なカウンセリングができるような妊婦が要求する帝王切開に関する調査や研究(妊婦が要求する帝王切開と計画経膣分娩の比較)が必要である.
結 論
妊婦が要求する帝王切開と計画的経膣分娩を比較したデータは少なく、妊婦が要求する帝王切開と新生児転帰の関連を調べた研究は限られている.その代わりに陣痛発来前に行った選択的帝王切開後の転帰と計画的経膣分娩後の転帰が比較されてきた.そして,さまざまな複雑な因子も十分に考慮して,注意深くこれらの研究結果を受け取るべきである.
推 奨
①妊婦が要求する帝王切開は,胎児の肺成熟が確認できない限りは,妊娠39週が正確に確認される前に行われるべきではない.
②効果的な分娩時の疼痛管理が提供できない状況では,妊婦が要求する帝王切開に関心を持たせるべきではない.
③帝王切開回数が増えるごとに前置胎盤,癒着胎盤,分挽詩の子宮摘出術のリスクが増加するから,複数の挙児希望を持っている女性に妊婦が要求する帝王切開を勧めるべきではない.
おわりに
医療訴訟を懸念しながら取り扱っていかなければならない産科管理は非常に大きなストレスを産科医に与える.帝王切開自体のリスクは,産科医が帝王切開を行いながら、妊婦の全身管理も行わなければならない施設が数多く存在する日本では,さらに妊婦が要求する帝王切開の問題を複雑にしている.帝王切開イコール、より安全という考えを患者も医師も持ち過ぎるのは危険と考えるのは杞憂なのだろうか.帝王切開が比較的安全な手術であるとは,私は考えられないのである.特に分娩途中からの帝王切開のリスクは非常に大きいと考える.
安易に帝王切開を考えずに真剣に経膣分娩を考えている大多数の妊婦に経膣分娩への道を開いて差し上げる努力をするべきではないか.
骨盤位に対する外回転術の説明,確実に帝王切開率を高くする誘発分娩の回避努力(例:妊娠41週までの分娩終了という戦略の再考)、分娩進行異常の厳格な定義遵守などなど.妊婦が要求する帝正切開か世界的に増加している事実は、帝王切開の決断基準を甘くしても受け入れられるということではない.
参考資料
ACOG Committee opinion. #394,December 2007

この記事、拡大コピーして外来に張りたいです。
でもきっと、読まないよね、これを読んでほしい種類の人たちは…(タメイキ
投稿情報: suzan | 2008年9 月12日 (金) 17:02