(関連目次)→本日のニュース・おすすめブログ..。*♡ 目次
(投稿:by 僻地の産科医)
おはようございますo(^-^)o!!!
何がどうというわけではないけれど、なんだか悲惨な様相を呈してきました。
みなさま、あまりギリギリで頑張らないでください(;;)。
大阪府の救急6病院が撤退 受け入れ不能問題が影響か
朝日新聞 2008年2月7日
http://www.asahi.com/health/news/OSK200802060076.html
救急患者が複数の病院に受け入れを断られた末に死亡するケースが相次いだ大阪府内で、府が指定する「救急告示病院」270施設のうち6カ所が、今年に入って救急部門から撤退していたことがわかった。医師不足から夜間・休日の救急態勢を維持できなくなったのが主な理由。特に府南部で救急病院の減少が目立っており、患者の収容先探しが一層、困難になる恐れもある。
大阪府によると、救急告示病院は府に申請し、府救急医療対策審議会の審査を経て、認定を受ける。高次医療を担う救命救急センターを含む270カ所が昨年まで府内で救急の看板を掲げており、170カ所が1月25日付で3年ごとの更新期限を迎えたが、6病院が更新しなかった。一方で、4病院が新たに告示病院に認定され、減少数は2となった。
救急対応をやめる診療科は、内科が5カ所、小児科が1カ所。このうち3病院は昨年、府に救急の継続を申し出ていたが、急患の受け入れ不能問題が表面化した年末以降、相次いで取り下げたという。
1日に100人を超す患者を受け入れる地域の小児救急の中核的存在だった松原市立松原病院では昨秋以降、小児科医7人中2人が退職。さらに、男性医師が過労で倒れ、3月には研修医1人も辞めるため、態勢を維持できなくなった。病院幹部は「日中の診察は継続する。現状を改善したいが、医師の補充が難しい」。 救急からの撤退が相次ぐ府は、救急告示病院の認定基準緩和に向けた検討を始めている。府医療対策課の担当者は「背景にある医師不足を早期に解消するのは困難。急患を確実に受け入れられる病院を増やす方策を考えたい」と話す。
循環器科常勤医が5月以降不在に 県立千厩病院
岩手日報 2008年2月6日
http://www.iwate-np.co.jp/cgi-bin/topnews.cgi?20080206_11
東磐井地方の地域基幹病院の県立千厩病院(一関市千厩町、伊藤達朗院長、194床)は5日、市千厩支所で地域懇談会を開き、5月までに循環器科の唯一の常勤医と研修医1人が不在となることを明らかにした。循環器科は5月以降、外来患者は応援医師が診療するが、入院患者は受け付けられなくなり、救急診療への影響も必至。同病院では近年、常勤医不在や休診が相次ぎ、地域住民の不安は募るばかりだ。伊藤院長が地域住民ら約130人に説明。循環器科は、1人の常勤医が4月いっぱいで大学に戻るため、5月以降は県立磐井病院、県立胆沢病院、岩手医大からの応援医師が平日外来患者のみ診療する。
研修医は2年の研修を終える。現時点で循環器科医、研修医とも常勤医の補充はないという。5月以降の常勤医体制は11人から9人となり、内訳は外科3人、消化器科3人、泌尿器科2人、研修医1人。
同病院は、人口約5万7000人の東磐井地方が主な医療圏。常勤医は1998年から2001年までのピーク時には18人いたが、脳外科と産婦人科が04年、小児科が05年、整形外科が06年から、眼科は今年1月から不在となり、応援診療の診療科を除く産婦人科と眼科が休診している。1月現在の医師充足率は93・89%。
こうした現状は病院経営にも響き、06年度に初の赤字に陥った。07年度は外来患者が前年度比1万2497人減の9万9677人の見込みで、約1億7600万円の赤字が予想される。
住民からは「医師確保や休診の診療科再開の見通しはないのか」「助産師外来や訪問診療を充実させてほしい」など医療充実を望む声が上がった。伊藤院長は「医師確保の要請は継続していくが厳しい状況。現在いる医師でできる限り対応していきたい」と述べた。
内科の休日診療試行 舞鶴市民病院 9日から
京都新聞 2008年2月6日
http://www.kyoto-np.co.jp/article.php?mid=P2008020600041&genre=A2&area=K60
国の「改革」で〝無医〟地域続出!?
キャリアブレイン 2008年2月6日
http://www.cabrain.net/news/article/newsId/14397.html 地域医療に重要な役割を果たしてきた公立病院の「改革」が進められる中、地方を中心に全国で〝無医地域(医療空白地域)〟が続出する可能性が浮上している。全国に約1,000ある公立病院の3分の2以上が赤字経営に陥っていることに対し、国は「経営効率化」や「(病院の)再編・ネットワーク化」などを図ろうとしているからだ。改革によって、例えば、北海道では大阪府に匹敵する面積を持つ複数以上の地域から病院がなくなることになり、「住民の命綱を守ってほしい」という切実な声が広がっているという。
地域医療に重要な役割を果たしてきた公立病院の「改革」が進められる中、地方を中心に全国で〝無医地域(医療空白地域)〟が続出する可能性が浮上している。全国に約1,000ある公立病院の3分の2以上が赤字経営に陥っていることに対し、国は「経営効率化」や「(病院の)再編・ネットワーク化」などを図ろうとしているからだ。改革によって、例えば、北海道では大阪府に匹敵する面積を持つ複数以上の地域から病院がなくなることになり、「住民の命綱を守ってほしい」という切実な声が広がっているという。
公立病院は、民間の医療機関では取り組みにくい高度・先進・特殊医療や僻地(へきち)医療、救急、精神、リハビリテーション医療など不採算部門といわれる分野を担ってきた。現在、全国に約1,000病院あるが、日本自治体労働組合総連合(自治労連)によると、3分の2以上が赤字経営になっている。このような公立病院の経営構造を〝改革〟するために、政府・総務省は昨年12月、「経営効率化」・「(病院の)再編・ネットワーク化」・「経営形態の見直し」の3つを柱とする「公立病院改革ガイドライン」を発表。2008年度から自治体に実行を求める計画を進めている。
ガイドラインに関連して、自治労連は「医師不足解消・地域医療再生に向けて」という冊子を発行。「再編・ネットワーク化」については、「一つの医療圏で中心となる病院(中核病院)に医師を集約化し医療機能を充実させるとともに、周辺の病院は医療機能を縮小して〝後方支援〟病院・診療所にする狙い」と指摘。「経営形態の見直し」に関しては、「自治体が財政難等のために赤字の病院を支えきれないことから、現在の病院を地方独立法人化することや運営主体を民間の法人に移す民営化などを差す」としている。
ガイドラインをめぐっては国会でも質疑。2月5日の参議院予算委員会では紙智子議員(日本共産党)が北海道を例に公立病院改革問題を取り上げた。
紙議員は、国のガイドラインを先取りする形で北海道が打ち出した「自治体病院等広域化・連携構想案」を提示。現在94ある道内の公立病院のうち、38病院が診療所化され、9病院が規模縮小となる問題を挙げた。また、北海道の地図を指しながら、紙議員は「大阪府に匹敵する(複数以上の)地域から病院がなくなる」と批判。道の案で、診療所化の対象になっている上川町立病院に触れ「町立病院がなくなれば、上川町から(病院がある)旭川市までは列車で1時間20分、車で1時間かけて行かなければならなくなる。病院は住民の命綱で、町長を先頭に『守ってほしい』という声が広がっている」と訴えた。
医療空白地域が生じる問題は、青森県など各地でも起きている。同県の下北半島では不採算路線の廃止から交通事情が悪くなり、〝陸の孤島〟化が進む。半島を管轄する「むつ医療圏」の場合、半島西端に位置する佐井村から、地域の拠点となる「むつ総合病院」までは、バスで1時間半以上かかり、自宅からバス停までのタクシー代を含め、一回の通院に交通費だけで医療費よりも高い1万円超を要する高齢者もいる。国の方針を受けた県の計画では、佐井村と風間浦村が〝無医村〟になる問題が浮上している。
公立病院が財政難や医師確保の困難などで苦しい経営を余儀なくされている要因として、自治労連などは「相次ぐ診療報酬の引き下げや政府の低医療費政策に加え、不採算医療を担っていることに対する国の財政措置の削減が影響している」とし、「地域間の医療格差を助長するのではなく、地域医療のビジョンを住民とともに考えることが不可欠」と強調している。
耳鼻咽喉科、再び休診 医師不在で八重山病院
八重山毎日オンライン 2008年2月7日
http://www.y-mainichi.co.jp/news/10395/
八重山病院の耳鼻咽喉(いんこう)科に勤務する医師1人が先月末で退職し、後任の医師が確保できていないことから、同科は今月から休診している。石垣市内では現在、耳鼻科診療所が2カ所開業しており、近く、3カ所になる見通し。しかし、手術が必要なケースや、八重山病院へ急患で運ばれたあとに耳鼻科の処置が必要と判断されたケースへの対応が困難になることから、同病院では開業医の業務応援を受けて対応することにしている。
八重山病院ではインターネットのホームページ上で医師募集の告知を行っているが、採用に結び付くような問い合わせはない。
八重山病院耳鼻科は、2001年4―5月の約40日間、医師不在で休診し、八重山病院以外の県立病院の応援で週1回の診療を再開したあと、同年7月下旬になってようやくほぼ正常化していた経緯がある。
篠山病院存続問題 医大側が2提案 協定案は白紙に
神戸新聞 2008年2月6日
http://www.kobe-np.co.jp/news/shakai/0000827188.shtml
公立9病院「非効率」 病床稼働7割切る3年間本社調査
読売新聞 2008年2月7日
http://www.yomiuri.co.jp/e-japan/shizuoka/news/20080207-OYT8T00003.htm
県内22公立病院(県立は除く)の病床利用率について、過去3年間に効率面で問題視される70%未満になったのは9病院に上り、うち5病院は2年連続だったことが、読売新聞社の調べで分かった。医師不足による診療科の減少に加え、看護師不足などで病床数を削減する病院が相次いでいるが、一層の効率化努力が求められそうだ。病床利用率は、病院が社会保険事務局に届け出た病床数に対し、実際に入院に対応できる病床数をいう。
公立病院の経営改善策などを検討する総務省の「公立病院改革懇談会」は昨年11月、病床利用率が04~06年度の3年連続で70%未満の病院に対し、病床数削減や、19床以下の診療所への転換などを求める指針案をまとめた。県自治財政室による県内公立22病院に対する調査結果を基に、読売新聞社が集計したところ、県内ではこの基準に該当する病院はなかった。しかし、富士市立中央と袋井市立袋井市民の2病院が05~06年度、共立蒲原総合、島田市立島田市民、浜松市リハビリテーションの3病院が04~05年度と、いずれも2年連続で70%を下回っていた。
県平均の病床利用率は04年度82・6%、05年度73・4%、06年度77・9%だった。県医療室のまとめによると、届け出病床数を昨年末時点で一部使用していないか、病棟を閉鎖した病院は県内17に上る。 入院患者が少ないのに多くの病床を抱えれば無駄な経費がかかる。反面で、病院の規模が小さくなれば患者も減り、医師や看護師がますます集まらないという悪循環に陥る。
2年連続で70%を下回る袋井市民病院は、届け出病床数は400だが、昨年4月からの稼働病床は302にとどまる。6年間で20人以上の医師が減り、患者も減ったため、9病棟のうち2病棟の閉鎖を余儀なくされている。
同病院管理課では「医師が集まらない中で、病床稼働率を上げるには、さらなる病床削減が必要かもしれない。だが、地域医療を支えるには、削減がどこまで許されるのか考えなくてはならない」と話す。県医療室では「地域には様々な事情があり、一律の病床削減は難しい面がある。懇談会の議論に注目したい」としている。
病院側が県に医師確保を要望
新潟日報 2008年2月6日
http://www.niigata-nippo.co.jp/pref/index.asp?cateNo=3&newsNo=108014
県内の医療体制の充実を目指し、県と病院側が課題を話し合う「医療に関する行政との懇談会」(県病院協会主催)が5日、新潟市で開かれた。深刻な勤務医不足を背景に、県に対し医師確保を求める声が相次いだ。同協会は県内のほぼ全病院に当たる136病院で構成。懇談会は年1回開かれ、今回は81病院から約140人が出席した。
医師確保をめぐっては、医学生の希望に応じて卒業後の研修先を決める「臨床研修制度」が2004年度に始まり、首都圏に研修医が集中していることを踏まえた意見が続出。新潟大だけでなく全国の学生を対象としたアプローチの方法について、病院側が県の考え方をただした。
羽入利昭・県医薬国保課長は「地方の努力だけでは解決困難。臨床研修で都市部の病院の定員を見直すよう国に要望している」と説明。「Uターンを促すため、今後、本県出身者が多い秋田大の学生と懇談する予定だ。学生段階から積極的に情報提供したい」と答えた。若手医師に一定期間のへき地勤務を義務付けるべきだとの意見には「引き続き国に要望する」と応じた。
「他県と比べると、県人口に対する新大の医学部定員(100人)が少ない。医学部の新設が急務でないか」との質問もあった。鈴木幸雄・県福祉保健部長は「単に養成する医師の数を増やしても首都圏に流れてしまっては意味がない。新設による定員増も、現実的には国から認められるのは難しい」と話した。医師確保のほかには、看護師不足への対応や救急医療体制の向上などが要望に上がった。
焼津と島田 市立病院が医師相互派遣/静岡
読売新聞 2008年2月6日
http://www.yomiuri.co.jp/e-japan/shizuoka/news/20080206-OYT8T00205.htm
焼津市、浜松医大博士課程合格で学費支給
焼津市立総合病院と島田市立島田市民病院は5日、不足する診療科の医師を相互派遣する取り組みを始めた。県医療室によると、一般病院同士での医師相互派遣は珍しいという。大規模病院でも深刻な医師不足の解決策になるのか注目される。5日から毎週火曜日に島田から焼津に循環器科の医師が、6日から毎週水曜日に焼津から島田に代謝内分泌科の医師がそれぞれ1人ずつ派遣され、外来や入院患者の診療にあたる。
焼津の循環器科の常勤医4人と、島田の糖尿病・代謝内科の常勤医1人がいずれも3月末までに退職することに伴う連携措置。これまでも麻酔科の常勤医がいない焼津に対し、島田が派遣するなどの協力をしていたが、今回はこれを相互協力に広げた。県医療室によると、一般病院から別の病院への医師派遣は県内ではまだ少ないという。現在は、県立総合病院が公立森町病院に内分泌科医を、県立こども病院が袋井市民病院に小児科医を派遣するなどしている。
ただ、病院間の連携は広がりつつある。1月21日には、磐田市立総合病院と公立森町病院が患者受け入れや医師の研修などの連携に向け、県内初の協定を締結している。また、伊東市立伊東市民病院や共立湊病院(南伊豆町)など県内5医療機関を管理運営する地域医療振興協会は、へき地に医師を派遣し合っている。
焼津、島田のある志太・榛原地区では、藤枝市立総合病院で産婦人科の常勤医3人が6月末までに退職する見通しになり、出産ができなくなる恐れが出ている。同病院は「(派遣元の)浜松医大産婦人科に派遣要請を続けるのが第一」としている。現在のところ、同地区内の他病院に医師派遣をすることは正式に求めていないが、今後は検討課題になるとみられる。
一方、焼津市は4月から、浜松医大の大学院博士課程に合格した市立総合病院の医師と、同課程合格者で同病院に就職する医師に、入学金と授業料を全額支給する制度を始める。医師確保策の一環で、県内の公立病院では初の試みだ。
この制度では、市が医師を病院職員のまま大学院に派遣する形をとる。市側には、博士課程を履修させて医師の知識を高め、将来の病院の医療向上につなげることや、研究意欲が旺盛な若手医師を地域医療の担い手として集める目的がある。大学にとっても、大学院生を確保できる。派遣期間は3年間で、最長6年間。支給された入学金と授業料の返還は不要。大学院2年生以上の希望者でも、授業料を支給する。1人当たりの入学金は約28万円、授業料は約53万円で、市は来年度予算案に3人分の約250万円を計上する。
ドクターヘリ、救急車より15分時間を短縮
福島放送 2008年2月6日
http://www.kfb.co.jp/news/index.cgi?n=2008020618
在宅当番医制、10日に開始 妊婦死産受け奈良県
東京新聞 2008年2月6日
http://www.tokyo-np.co.jp/s/article/2008020601000212.html
昨年8月に妊婦の搬送先が決まらず死産した問題を受け、奈良県は6日、開業医が産科の夜間や休日の救急輪番に参加する在宅当番医制を10日から始めると発表した。同県では急に産気づいたり、軽症の出血に見舞われたりした妊婦らを受け入れる1次救急の輪番に空白日があり、大病院に搬送が集中、受け入れが断られたり、遅れたりするケースが少なくない。新制度で病院側の負担を分散し、問題の再発防止を図る。
在宅当番医制は県産婦人科医会の協力で実現。輪番空白日の金曜の夜間と日曜、祝日に開業医が診療所で妊婦の搬送を受ける。委託料は1回の当番につき15万3000-16万4800円。当面の参加は4開業医のみで、輪番病院を含め都市部が多い県北部に受け入れ先が偏っているため、県はさらに参加を呼び掛ける。
後期高齢者医療制度は「団塊うば捨て山」 (5)医療が介護保険に吸収される
JanJan 2008年2月6日
http://www.news.janjan.jp/living/0802/0802050246/1.php
元看護師復職へ第一歩/道東勤医協がセミナー 病院名「不老不死病院」はNG 広大な医療空白生む 「看護不十分で死亡」と提訴 遺族が焼津市へ6150万円賠償請求 インフルエンザ警報発令/福井 「女性なくして成長なし」 目覚め始めた日本企業(1) 子育て6割「自信なし」 サイトメガロウイルス肝炎 【読売のお産特集です(>▽<)!!!】
釧路新聞 2008年2月6日
http://www.news-kushiro.jp/news/20080206/200802065.html
キャリアブレイン 2008年2月6日
http://www.cabrain.net/news/article/newsId/14415.html
しんぶん赤旗 2008年2月6日
http://www.jcp.or.jp/akahata/aik07/2008-02-06/2008020602_02_0.html
読売新聞 2008年2月6日
http://www.yomiuri.co.jp/e-japan/shizuoka/news/20080206-OYT8T00207.htm
焼津市立総合病院(焼津市道原)に入院していた静岡市の50歳代の女性が、気管に挿入した管を詰まらせるなどして死亡したのは、病院の監視や看護が不十分だったためとして、女性の夫が同市を相手取り約6150万円の損害賠償を求める訴訟を静岡地裁に起こした。
訴状によると、女性は2006年2月、脳梗塞(こうそく)に急性心筋梗塞を併発するなどして同病院に入院した。気管に挿管して酸素を吸入していたが、女性のたんには血が混じったり、粘り気があったりし、管が詰まり気味になっていた。病院は管のたんを吸引するなどしていたが、同年4月、看護師が部屋を訪れると、女性は瀕死(ひんし)の状態で、病院は応急処置を試みたが、死亡した。原告側は、女性は体の自由が利かなかったため、呼吸に異変があった場合にナースコールを押すのは不可能だったと主張。遠隔装置などでナースセンターに知らされ、対処できるような監視・看護態勢をとるべきだったとしている。焼津市は「代理人と話し合いながら、今後も誠意をもって対応していく」としている。
読売新聞 2008年2月7日
http://www.yomiuri.co.jp/e-japan/fukui/news/20080206-OYT8T00673.htm
東洋経済オンライン 2008年2月6日
http://www.toyokeizai.net/online/tk/column10/?kiji_no=2
読売新聞 2008年2月6日
http://www.yomiuri.co.jp/e-japan/tochigi/news/20080206-OYT8T00030.htm
MSN産経ニュース 2008年2月6日
http://sankei.jp.msn.com/life/body/080206/bdy0802060800000-n1.htm
妊婦受け入れ、“たらい回し”に医師も悲鳴
飛び込み出産、訴訟リスク・・・疲弊に拍車
2008年2月6日 読売新聞
http://osaka.yomiuri.co.jp/mama/birth/mb20080206kk02.htm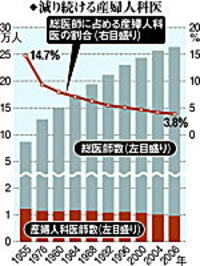 妊婦の受け入れ先が見つからないことを“たらい回し”と表現されることに怒りを持つ産婦人科医は多い。「医師の都合でたらい回ししているのではない。今のお産施設は、受け入れたくても受け入れられない状態に陥っている」と都内の産科医は訴える。
妊婦の受け入れ先が見つからないことを“たらい回し”と表現されることに怒りを持つ産婦人科医は多い。「医師の都合でたらい回ししているのではない。今のお産施設は、受け入れたくても受け入れられない状態に陥っている」と都内の産科医は訴える。
総務省が昨年秋にまとめた調査では、救急搬送されながら病院への受け入れを1回以上断られた妊婦は、2006年1年間で2668人。10回以上断られた例があったのは北海道、宮城、埼玉、千葉、東京、大阪、福岡の7都道府県と、一定地域に集中していた。ただ、これは救急搬送開始後の数字で、救急搬送する前に医師が受け入れ先を探して断られた回数はカウントされていない。
“たらい回し”の原因は、一つではない。
早産などリスクの高い妊婦を受け入れるために必要なNICUは、満床状態がほとんどだ。救急搬送の問題がクローズアップされる中、医師の間では「搬送先探しは産科が一番大変だ」と言われる。医療現場の産婦人科医は年々、減り続けている=グラフ=。中堅、ベテラン医師が過酷な労働を強いられる分娩(ぶんべん)から撤退し、自らの出産・育児で現場を離れる女性医師も増えているからだ。
不測の出産があり得る産科医は24時間態勢。月数回の当直があり、命を直接預かるという重圧もある。
心身共に疲弊している産科医に追い打ちをかけるように、訴訟リスクも高まっている。重大な事故が起きれば、産婦人科は他の科に比べて民事訴訟に訴えられる割合は高い。一昨年には、福島県の県立病院の産科医が帝王切開の手術を巡って刑事訴追された。責任の重さと過重労働からうつ状態に陥った、ある産科医は「忙しいうえに、訴えられる可能性もあるのなら、産科医が現場から離れていくのも理解できる」という。
医療現場の混乱に拍車を掛ける妊婦もいる。妊婦健診をほとんど受けないまま、出産間際になって病院にやって来る未受診妊婦だ。こうした「飛び込み妊婦」は、健康状態や出産予定日が把握できないため、早産や死産などのリスクが高まる。そもそも「飛び込み」で来られても、ベッドは空いていない。都市部などでは、受け入れたとしても、次に救急搬送されてくる妊婦の行き場がなくなり、そして妊婦搬送の迷走が始まるという構図がある。
「我が国の産科医療体制は、地方、都市部を問わず崩壊の危機にある」。
日本産科婦人科学会が先月末までに、都道府県知事への文書でそう現実を訴えた。お産の現場の窮状に、福田首相は1月の施政方針演説で「勤務医の過重な労働環境や産婦人科の医師不足の問題に対応する」と明言するなど、国も重い腰を上げ始めている。
お産崩壊<1> 行き場失う妊婦
受け入れ不能「31回」
2008年2月6日 読売新聞
http://osaka.yomiuri.co.jp/mama/tokusyu/osan/mt20080206kk01.htm
東京都内に住む公務員の大西明実さん(34)は昨年6月、妊娠6か月の時に破水してしまい、31の医療機関から受け入れを断られた。仕事を終えて帰宅しようとした時、出血に気づいた。かかりつけの産科医を受診すると早産の危険があるという。まだ500グラムほどしかない赤ちゃんは、生まれてしまえば命にかかわる。
勘太ちゃんの成長を楽しみにしている大西さん。「あの経験を通じて、お産の現場が大変なことになっていると実感しました」(東京都内で)
赤ちゃんが生まれた時のために、NICU(新生児集中治療室)があり、母体管理も可能な医療機関を、かかりつけ医は探し始めた。午後6時半だった。だが、どこも満床で受け入れてもらえない。大西さんの病室には、医師が必死に電話をかける声が響いてきた。「本当に危険な状況なんです」「何とか受け入れてもらえませんか」
この出産はだめになってしまうのだろうか。大西さんは頭の中が真っ白になった。夜10時近くになって、医師が病室に来て言った。「32か所目で、やっと見つかりました。これから栃木県へ搬送します」。行き先は独協医大病院(壬生(みぶ)町)だと告げられた。
なぜ栃木なんですか。東京には病院がたくさんあるじゃないですか。東京じゃだめなんですか――。色々な思いが噴き出したが、医師は「栃木に行かなかったら、この子の命は助からないかもしれない」と言う。心細くて不安な思いを何とかおさえ込んだ。
3歳の長男と夫を東京に残して、大西さんは栃木まで1時間半の道のりを救急車で運ばれた。かかりつけの医師が同行し、救急車の中で「眠れたら眠って下さいね」と声をかけてくれたが、とても眠れなかった。病院に到着したのは深夜0時過ぎ。内診や一通りの検査を済ませて病室に入った時には、午前3時を回っていた。ベッドに入っても、やはり眠れなかった。翌日、病室で一人、涙が出てきてしまった。長男は大丈夫だろうか、仕事はどうしよう、この入院はいつまで続くのだろう……。看護師が話しかけてきた。「こんな遠くに連れてこられて、泣きたくなっちゃうよね。泣いていいのよ」。声を出して泣いて、ようやく落ち着いた気がした。
独協医大病院には約1か月間入院し、体調が安定してから東京都内の病院へ転院した。勘太ちゃんが1700グラムで生まれたのは8月中旬。成長した勘太ちゃんを胸に抱き、大西さんはつくづく思う。「私の場合は何とかバトンをつなげてもらい、無事出産することが出来た。でも、妊婦の誰もが、いつ行き場を失ってもおかしくないということを、思い知らされました」昨年8月、奈良県橿原市で救急車を呼んだ妊婦が9病院に受け入れを断られ死産した問題で、にわかに注目を集めるようになった妊婦の“たらい回し”。それは決してひとごとではない。特に大都市周辺では、ひとたびお産の異常が見つかれば、何時間も行き場が決まらないことがあるのが今のお産現場の実情だ。
首都圏の大学病院の医師も昨年、同じ事態を経験した。
年末、早産の妊婦の受け入れ要請が隣接地域の病院からあったが、NICUは既に満床状態で、とても受け入れられない。医師は首都圏の病院30か所以上に打診してみたが、どこもいっぱいで断られ、「全滅」だった。結局、早産の妊婦は約300キロ・メートル離れた長野県内の病院に救急車で搬送された。「これが“たらい回し”の実態。各医療機関ががんばって、いろいろなところに無理をお願いして、日々をしのいでいるんです」。医師は訴える。
コメント