(関連記事→) 医療訴訟の現状 目次
妊産婦死亡と医事紛争
同愛記念病院産婦人科 川端正清
(産科と婦人科 vol.71 N0.4 2004-4 p425-430)
要旨
妊産婦死亡統計は毎年発行される「母子保健の主なる統計」から入手できる.しかし,それらの事例が医事紛争になったか否かについては不明である.紛争となった約半数が示談・訴訟となり,訴訟では和解・判決がそれぞれ半分を占める.判決に至った事例は判例として公表されるが,他の事例は入手困難である.したがって,本稿では知り得た紛争例は一部である.その中から事例を分析し,争点を挙げた.紛争で無責・無罪となるための努力は,すなわち,医師個人の能力を含めた安全管理である.本稿が妊産婦死亡,医事紛争の防止に役立てることができれば幸いである.
はじめに
妊産婦死亡は,患者家族にとって計り知れない悲嘆をもたらし,生活の基盤を揺るがす事態である.また,医事紛争ともなると医療側・患者側双方にとってその負担は計り知れない.妊産婦死亡を防ぐことは産婦人科医師にとってもっとも基本的な,重大なことである.
そこで,本稿では妊産婦死亡の集計を紹介し,医事紛争例を分析した.妊産婦死亡の防止,医事紛争に役立てることができれば幸いである.
無責の医療事故と過誤による医療事故
医療事故は医療者側が適切な診療を行ったにもかかわらず発生する事故(無責事故)と,過誤による事故(過誤事故)がある.
 1.無責の医療事故
1.無責の医療事故
妊産婦死亡での無責医寮事故とは,医療レベルに相当した態勢を整備したうえで,通常の管理,監視を行っても予測不能な事態が発生し,適切な輸血や搬送,救命処置を果たしたが,最終的に妊産婦死亡を防げなかった場合をいい,無責と判断される.
医療側に無責の事故であっても患者側の不信感,不満はつのり,紛争となりやすい.裁判では患者側の感情に配慮して,期待権を認定し一部容認することもある.医療側としては無責は無責として主張することは当然であるが,患者側の悲嘆や不信感,不満,将来への不安などの気持ちをよく理解し,よいコミュニケーションを保ち,精神的サポートを含め,誠意を持って接することが肝要である.
 2.過誤による医療事故
2.過誤による医療事故
医療過誤により妊産婦死亡を起こしたと考えられる場合や疑われる場合には,患者側に所轄警察へ異状死の報告をすることを告げ,24時間以内に行う.患者側には事実経過をよく説明し,明らかに過誤がある場合には謝罪をする.この際も,患者側の悲嘆や不信感,不満,将来への不安などの気持ちをよく理解し,誠意を持って接することが肝要である.また,事故の再発防止のために原因を分析し,早急に対策を練ることが重要であり,患者側も再発防止を期待する.
マスコミヘ公表することは必要ないと考えるが,患者側が不満を抱いた時にはマスコミに訴えられ,会見を余儀なくされる.
妊産婦死亡集計
図1に日本産婦人科医会が昭和58年~平成14年(19年間)に収集した産婦人科死亡329件の内訳を示した.分娩,人工妊娠中絶・妊娠中の管理など,314以上が妊産婦死亡である(分娩には帝王切開術も含む).ここにあげたのは妊産婦死亡の一部であり,すべてが訴訟に至った訳ではない.分娩は決して安全なものではなく,リスクが高い現象であることを広く訴えていく必要がある.
妊産婦死亡事例分析(判例タイムズ、判例時報などより)
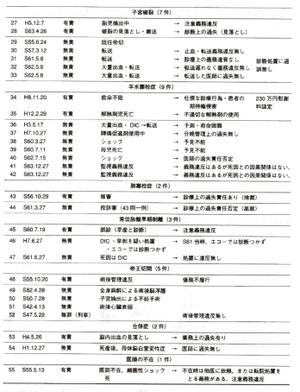
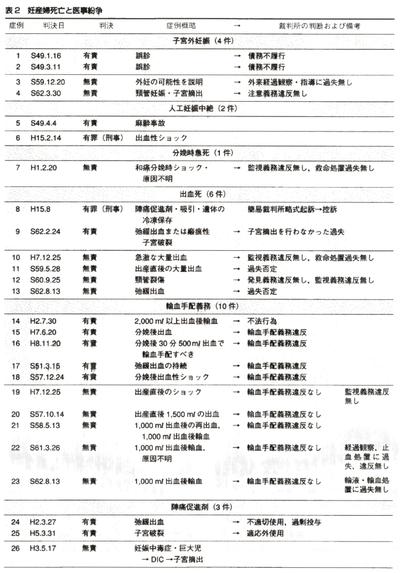
表1,2に判例タイムズ,判例時報などから調べた妊産婦死亡55例を示した.有責20件,有罪2件で,医師敗訴率は40%であった.誌面の都合上,おもなものについて追加解説する.
1.子宮外妊娠 4件
内2件が敗訴(有責)となった.共に誤診後の死亡で,債務不履行を指摘された.勝訴(無責)の1例は子宮外妊娠を否定できず,外来で指導していた.他の無責例は頸管妊娠で適切な処置を行ったと判断された.
2.人工妊娠中絶 2件
麻酔事故と出血性ショック(刑事)によるもので共に敗訴.
3.出血死 6件
医師敗訴率は.33・3%.失血死では監視義務違反,救命処置過失が争点となる,十分な監視を行ったにもかかわらず、死亡した場合は無責となっている.
4.輸血手配義務 10件
医師敗訴率は50・0%.症例14では2000ml以上の出血後輸血が行われたが・輸血開始の遅れを指摘され「不法行為」により敗訴となった.症例16では500ml出血した時点で輸血手配をすべきと厳しい判断がなされている・全体的には,観察(監視)義務を果たし1,000ml出血した時点で輸血が開始されれば無責となるようである.
 5・陣痛促進剤 3件
5・陣痛促進剤 3件
医師敗訴率は66・7%・不適切使用(過剰投与)・適応遵守義務違反で敗訴となっている・陣痛促進剤使用には,適応,使用方法・監視・注意義務(助産師・看護師による監視では異常時の報告義務)が厳しく問われるので,添付文書に従った適正使用とIC(文書が望ましい)が大切である.
6.子宮破裂 7件
医師敗訴率は28・6%・陣痛促進剤の不適切使用がない限り,破裂自体が敗訴の原因となることはない.子宮破裂の診断を早期につけ、処置または転送を行う.早期診断のためには監視を十分に行う.
7.羊水塞栓症
医師敗訴率は22.2%.症例34は患者の期待権から慰謝料のみ容認されたが,実質無責に近い.症例35は解熱剤の不適切使用を指摘され敗訴となっている.したがって,羊水塞栓症に関しては全例無責と判断されている.予見不能と致死率の高さ(約80%)からである.診断のつかない羊水塞栓症が数多くあると思われ,剖検が勧められる.また,母体血清中の亜鉛コプロポルフィリン(Zn-CPI)とSTNの測定が有用である(浜松医大産婦人科が測定依頼に応じてくれる).
8.肺塞栓症 2件
有責,無責各1件あるが,同一症例で,地裁有責,高裁控訴審無責であった.
9.常位胎盤早期剥離 3件
医師敗訴率は33.3%.切迫早産と誤診した事例で有責となっているが,適切な診断をつけ処置を行った場合は無責となっている.
10.その他
医師の不在時に発熱後細薗性ショックとなり死亡した事例で.不在時は他医に依頼,または転院処置をとる義務があるとされ,有責となった.戻るのに30分以上かかる場合,学会出張などで不在となるときは,搬送先や協力医の確保など態勢を整えておく必要がある.
 裁判におげる争点(表3)
裁判におげる争点(表3)
裁判における争点をまとめた.これらは,とくに妊産婦死亡に特異的なもあではない.とくに最近は,説明義務違反とそれに関連して患者の自己決定権(基本的人権)を問う事例が増加している.
コメント