これ、すごいです!!! ぽち
めちゃめちゃ勉強していますね。びっくりしました。大絶賛です!
[週刊東洋経済]医療特集を読む
東京日和@元勤務医の日々 2007.04.24
http://blog.m3.com/TL/20070424/1
Sky Team先生おすすめのこの雑誌。じゃじゃん。
病院売店でも売っていることがあります。(うちではまだ先週号を売ってたけど)
ぜひぜひ、医局に一冊。おうちに一冊。事務さんに一冊!!!ではどうぞ。
明日は【勤務医の逃散 消えた医師の悲鳴を聞く】です..。*♡
(関係ありますが、うちの麻酔は基本的に自科麻酔です。)
【麻酔科】医局崩壊の先駆けとなった診療科
激務に見合わぬ低評価に嫌気 急増するフリーランス医師
(週刊東洋経済 2007.4.28 p52-53)
皆瀬敦医師(50)が麻酔科医として勤務していた宮城県の国立病院を辞めフリーランス医師となったのは、2004年のこと。「勤務医の忙しさは年々ひどくなっている。通常勤務後、夕方に始まった緊急手術が翌日の昼までかかり、1時間ほど仮眠して、午後の手術の麻酔を夕方まで担当することもあった。40代後半になると体力、気力の衰えを自覚するようになった」。
医療費削滅の中、病院の経営陣からは在院日数の短縮を図りつつ病床稼働率を保つため、手術数増加の圧力が強まる。一日中手術室にこもって麻酔に明け暮れるような生活を余儀なくされ、術後管理など患者と接する機会も激減した。追い打ちをかけたのが、ともに手術を担う外科医との信頼関係の破綻だ。「麻酔は外科医でもかけられる」「法律を改正して看護師に麻酔を担当させれぱよい」などといった、心ない言葉も耳に届くようになり、手術室の雰囲気が、ギスギスするようになった。
結局、皆瀬医師を含め同院麻酔科医の6人中5人が一斉退職した。皆瀬医師は身分こそフリーランスとなったが、出身の東北大病院とこの病院で定期的に働き、夜間、休日の緊急手術にも対応。「残業時間は月100時間から半滅して、収入は勤務医時代の2倍になった。院内雑務から緊急対応まですべてやろうとすれぱまた『バーンアウト』しかねないので、当面は今のポジションでやっていこうと考えている」と語る。
激務に見合わぬ低評価 待辺改善の主張通らず
日本麻酔科学会は「手術室の麻酔でも、すべてに麻酔科専門医が関与できてはいない。麻酔科医が不足していることは明らか」と主張する。事実、全国約1万の病院のうち約4000で全身麻酔が行われているが、麻酔科学会員が常勤している病院は2000施設にとどまる。他方、手術する外科医が麻酔も担当する「自科麻酔」は事故責任を厳しく問われる風潮から今後大きく減少するとみられる。麻酔科医不足にさらに拍車がかかり、それが手術待ちの患者の増加につながりかねない。
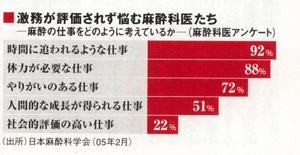 保険診療上、米国などと比較して麻酔の経済的評価は低い。麻酔料は技術料であり、現在の保険診療の下では麻酔料が手術料を上回ることはない。診療報酬のみで評価されると他科の医師に比べて麻酔科医の経済効率は低くなる。高額な麻酔機器の減価償却もかさみ、病院経営者としても人件費の安い若手医師に多くの手術麻酔を行わせがちだ。
保険診療上、米国などと比較して麻酔の経済的評価は低い。麻酔料は技術料であり、現在の保険診療の下では麻酔料が手術料を上回ることはない。診療報酬のみで評価されると他科の医師に比べて麻酔科医の経済効率は低くなる。高額な麻酔機器の減価償却もかさみ、病院経営者としても人件費の安い若手医師に多くの手術麻酔を行わせがちだ。
学会のアンケート調査では、そうした扱いが「時間に追われ体力が必要なのに社会的評価が低い」と、麻酔科医のモチベーション低下につながっていることが明らかとなった。
従来、麻酔科医は手術室内での仕事がメインのため開業できないとされ、不満を抱きつつも勤務医を続けるよりほかなかった。だが徐々に勤務形態の多様化が進み始めた。
熊本市郊外に位置する「くまもと麻酔科クリニック」。一見、普通の診療所のようだが大きな特徴はその診療時間。平日の18時半から21時までと、夜間診療に特化している。
「日中は地域の四つの病院を中心に出張して手術室で麻酔医として働いている。専門医による良質な麻酔を、地域どこでも受けられるようにしたい」と、クリニック院長の東兼充医師(50)は力を込める。
東医師は熊本大学卒業後、医局人事に従って、長らく複数の大病院の勤務医として働いてきた。だが麻酔科部長とて悪化の一途をたどる麻酔科医の待遇改善を主張し、院長や当時の教授と対立。医局を離れ他の病院に移籍したのち、出張麻酔の先駆的存在である福岡の辛島大士医師(麻酔科辛島クリニツク院長)のアドバイスを受け、03年に診療所開設へと踏み切った。保険請求など事務作業を簡略化する電子カルテの普及も追い風となった。
需給ミスマッチが深刻 「公務員」の縛りも重い
「内科や心療内科、皮膚科の患者も診るが、あえて麻酔科を看板に揚げた。普段は黒子の麻酔科の知名度向上を図りたい」と東医師。「麻酔科医は手術中に患者の立場を代弁できる唯一の医師。ただ、当直明けでも休みなく手術室に入る今の勤務医の働き方では、いつ事故が起こってもおかしくない」と現状を懸念する。
目下存在感を増しているのが、民間の医師紹介会社だ。「民間医局」の愛称で業界では広く知られるメディカルプリンシプル社は、麻酔科のみ診療科目別の専門部署を設置し、
専門担当者を3~4人配置している。「登録している麻酔科医は全国で750人。日々稼働している人数は180~200人で、うちフリーランス層活動している先生が40~50人」(経営企画部・松本重平リーダー)と活況を呈している。同じく医師紹介会社のメディカルビジョンの米満裕樹社長によれば、「病院からの求人は常勤医の希望が多いが、求職者がおらず、なかなかマッチングできない」状況だという。
今年3月末日、船橋市立医療センターの麻酔科医7人のうち5人が退職し、船橋メディカル・クリニツクを開業した。院長となった境田康二医師(46)は医療センターの元麻酔科部長。センターでは麻酔科医が手術室にとどまらず、救急や集中治療も担当。同市が行う救急車に医師が同乗する「ドクターカー」の仕事も担っていた。そんな中、船橘市内でも麻酔科医不足が深刻化。近隣の民間病院からも援助要請が相次いだ。だが自治体病院の医師は公務5法でその活動を厳しく制限されており、現行法上それはできない。「10年後、われわれが年をとったらこの地域の酔や救急、集中医療は立ち行かなくなる」との懸念は深まる一方。「それなら今、公務員を辞めて新しいシステムを作るしかない」(境田医師)と7人全員で辞職届を提出した。当面は従来どおり医療センターだけで働くが、「12513人の麻酔科専門医チームを組めたら、市内や他地域へと進出する」(境田医師)。
呪縛から解き放たれたように、一気に進んだ麻酔科医たちの働き方の多様化。ただ勤務医を離れた3人の医師たちも「麻酔科医は術前から術後まで患者を診ることが必要で、勤
務医の存在は重要」と口をそろえる。
当直明け勤務の免除や仕事量と報酬がリンクする「院内開業」契約を認めるなど、勤務医の労働環境改善を図ることは喫緊の課題だ。
コメント