これ、すごいです!!!
めちゃめちゃ勉強していますね。びっくりしました。大絶賛です!
[週刊東洋経済]医療特集を読む
東京日和@元勤務医の日々 2007.04.24
http://blog.m3.com/TL/20070424/1
 Sky Team先生おすすめのこの雑誌。じゃじゃん。
Sky Team先生おすすめのこの雑誌。じゃじゃん。
病院売店でも売っていることがあります。(うちではまだ先週号を売ってたけど)
ぜひぜひ、医局に一冊。おうちに一冊。事務さんに一冊!!!ではどうぞ。
本日は産科です..。*♡
消える産科、縮む小児科 「いのちの医療」の危機
(週刊東洋経済 2007.4.28 p46-49)
【産婦人科】
医師不足と訴訟社会の果て
産科がなくなる・・・「越境分娩」横浜でも
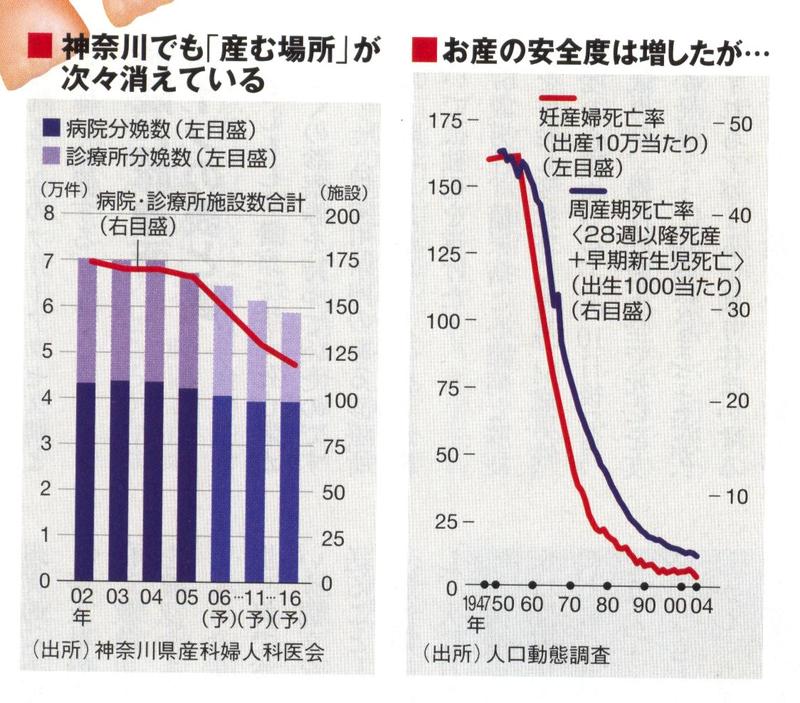
「5年後、県内の分娩施設は今より3割減る」――。
神奈川県産科婦人科医会は1月、衝撃的な予測を発表した。県内の病院・診療所425カ所(うち2002年1月~06年7月の間に1件でも分娩を取り扱った施設は186力所)に、「今後も分娩取り扱いを継続するか否か」をアンケート調査した結果である。
05年時点では78の病院と88の診療所で分娩を取り扱っていたが、5年後には68病院62診療所、10年後の16年には68病院51診療所に減る見通しだ。取り扱い可能な分娩数の推測値は6万7319件から5年後に6万1431件、10年後には5万8907件とほぼ3割減少する(下左表)。
「これでも楽観的な数字」。調査の取りまとめにあたった小関聡医師は言う。診療所の場合、院長の年齢や後継者がいるかいないかで将来見通しがある程度立つ。それに比べ、病
院の場合、医局からの派遣に頼っている。今回の調査では、病院分娩は5年後以降減らないという前提。病院の状況次第では、「3割減」ではすまないことになる。
小泉前首相のお膝元でも“お産難民”が発生
神奈川県では、昨年1年問だけで6病院の産科が分娩を取りやめた。一時期は年間1000件近い赤ちゃんを取り上げていた相模原協同病院を筆頭に、川崎鋼管、保土ヶ谷育成会、西横浜国際、津久井日赤、横須賀の聖ヨゼフ病院――。今年度も川崎社会保険病院が分娩をやめる予定だ。厚木市と大和市の市立病院も今年になって産科医の引き揚げに伴い、分娩数の制限を始めた。
妊婦は分娩施設を求めて地元を飛び出す。たとえば、横賀地区では04年と05年比較で分娩数が520件減った。出生数は3845人から3640人と205人しか減っていない。「里帰り等の要因を除いても、300人が横須賀からあふれている計算になる」(小関医師)。同様に、保土ヶ谷区、戸塚区といった横浜西部地区でも300人の“分娩難民”が発生した計
算だ。
 駆け込む先は鶴見区、緑区といった横浜北部で、南区。中区など横浜南部だ。北部では出生数672人に対し分娩は143件しか減っていない。南部でも出生431人減のところ分娩はわずか13減。横浜南北地区で都合900人の"越境分娩"が行われているのだ。
駆け込む先は鶴見区、緑区といった横浜北部で、南区。中区など横浜南部だ。北部では出生数672人に対し分娩は143件しか減っていない。南部でも出生431人減のところ分娩はわずか13減。横浜南北地区で都合900人の"越境分娩"が行われているのだ。
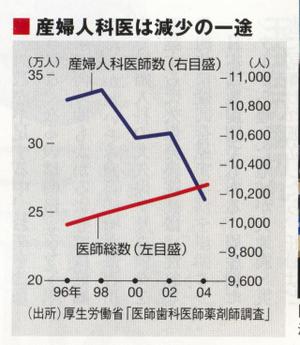
自宅近くで安心して産めない妊婦も大変だが、お産が集中する産科は悲劇だ。「医師の間で産科は割に合わないという認識が蔓延しつつある。“産科離れ”を招いている一因だ」。北里大学医学部の海野信也産婦人科学教授は言う。医総数がわずかながら増えている中、産婦人科医だけはくっきりと下方曲線を描いている。
出産1件ごとに数万円の手当をつける動きもあるが、「もともと他科からすれば気の毒なくらい働いている状況で、少々の手当が出ほどはたらいても他科から産婦人科への転科は起きない」(海野教授)。
安全神請が逆効果?訴えられる産科医たち
訴訟の多さも産婦人科医の心をむしばむ。首都圏のある医師は、吸引分娩時の頭蓋内出血による新生児死亡で民事訴訟を起こされた。「ご両親は解剖しないで葬式を出そうとしたが、ある親戚が”おかしい”と言い始め、提訴された」。
この医師は「私が辞めると地域のお産が困る。前向きに頑張る」というが、疲れは隠せない。埼玉県のある産婦人科医師は、「医療事故紛争解決事例は月に7,8件、多い月は10件程度だが、そのうち3-4割は確実に産科絡みだ」と明かす。
戦後、日本のお産医療は急速に発達した。周産期死亡率(28週以降死産十早期新生児死亡)の低さは世界最高水準に達し、妊産婦死亡率もトップクラスの低さを誇る。お産は安
全で当然だと思うから、医療ミスは激しく糾弾される。安全神話が自分たちの首を絞める皮肉な状況だ。
世界的にこうした傾向はある。訴訟社会アメリカでは医師賠責保険の保険料が年間数千万円に上り、産科医は保険料を払うために働くような構図になっている。「保険料率が高い地域からは産科が撤退し、州単位でお産施設がないケースもある」(海野教授)。
イギリスでも同様の傾向から、非英国籍の産科医が増えている。目本国内の保険料は年聞5万-6万円で収まっているが、補償額は高額化している、.現在、小児脳性マヒヘの補償額は1億数干万円が"デファクトスタンダード”だ。
女医の増加も医師不足の遠因だ。去年は285人、今年は300人の産婦人科医が誕生したが、その7割以上が女性。女子医学生の絶対数が増えているうえ、妊婦や不妊症治
療の患者が若い男性医師を嫌がる姿を見て、男子が産婦人科を敬遠する。
女医は結婚・出産を機に退職するケースが多い。平均25歳で医師になって15年後、40歳になっても分娩現場で医師を続けている確率は、男性8割に対して女性は5割。「今や産婦人科の7割を占める女医の半分が今後辞めていくとすれば、なし崩し的に産婦人科医師数が減少する。このまま行けば産婦人科は壊滅する」。
海野教授は警告する。
集的化も一案だったが内診問題で空転
広域で周産期センターをつくり、お産を集約化する案も持ち上がっている。ただ、合意形成はできていない。
『仮に周産期センターができても、産科医の絶対数が不足する中、お産をこなしきれなくなるのは明白。そもそも、通院に何時間もかかるようでは妊婦さんがかわいそうだ」。埼玉県吉川市で産婦人科の大久保クリニックを開業する大久保典義院長は、性急な集約化に疑問を呈する。
日本は地震国でもある。周産期センターから離れた地域が大地震・災害に見舞われ孤立したら、妊婦はどこで産めばいいのか。「仮に診療所を巻き込んだ集約化となり、"産むのはセンター、開業医は外来だけやってください"という話となったら、ますますお産難民を増加させ、産科格差を助長させるだけだ」(大久保院長)。
埼玉県上尾市でひらしま産婦人科を開業する平嶋昇院長も、同じ意見だ。「日本のお産の47%を診療所が担っている。これは単なる数だけの話ではない。まちの産科診療所がそれぞれ高い技術でお産を手掛けている証しだ。当院も、開院以来20年間で1万1500人の出産を行い、帝王開率は5・5%。逆子も280人経膣分娩した。集約化しては、産科技術の継承ができない」。
前出の海野教授は日本産科婦人科学会の産婦人科医療提供体制検討委員会の委員長でもある。教授自身、昨年までは「病院の集約化」が解決策になると考えていたという。集約化によって病院の人員が豊富になり、医師がある程度余裕を持って伸び伸び働けるようになる。ろくに教育もできない状況も変わり、若い産科医に恵まれた研修環境も提供できる。そうなれば、今よりもっと産婦人科を選ぶ学生も増えるだろう。その間は、産科診療所の分娩数をもう少し増やしてもらい、病院を側面支援してくれれば。
しかし、「看護師内診問題でその筋書きが描けなくなった」(海野教授)。
助産か診療かをめぐり業界内の“から騒ぎ”
産婦人科の置かれている状況をより複雑にしているのが、この内診問題である。内診とは、分娩時に産婦の膣内に指を挿入して、子宮口が何センチ開いているかや子宮口の位置、破水の有無などを調べる行為だ。
つい半世紀前の日本は自然分娩が主体で、助産師やお産経験者の助けを受けて自宅出産するのが一般的だった。当時の産婦人科医は非常にハイリスクなお産のみを取り扱い、産科開業医もほとんどいなかった。それが、核家族化やアパートの普及で、自宅以外で分娩する場所が必要にな
り、開業助産所や開業医が急増していった(下表)。
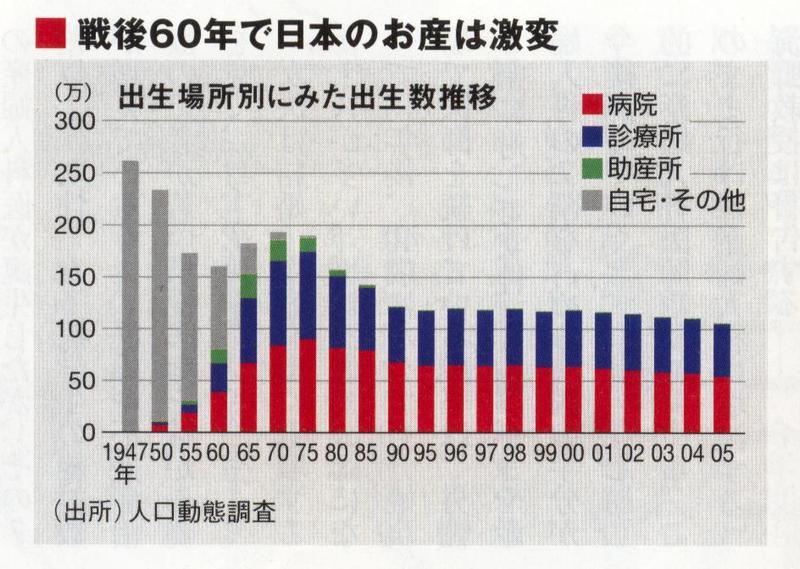
1951年、助産師の養成システムが大きく変わる。正看護師がさらに勉強を積んで取得する資格となり、新制度下で助産師たちは安定した病院に就職先を求めていった。就業助産師数はこの10年間、2万5000人程度といっこうに増えない。開業助産所でのお産は約1%に減少。産科診療所も、助産師をなかなか採用できない。産科医1人が内診を含む経過観察をこなすのは現実的ではない。お産は時間を選ばないからだ。看護師内診はこうした社会の変化から生まれてきた。
前出の平嶋昇・ひらしま産婦人科院長は「助産師募集と何度も広告を打ち、職安にも行って求人求職をチェックしているが、まったく集まらない。ようやく見つかってもお産経験が乏しく、経験豊富な産科看護師のほうがはるかに優秀で、助産師にお産を任せることはできなかった」と打ち明ける。
「産科看護師たちは一瞬たりとも妊婦から離れず、私の指示の下、確かな観察眼を持って妊婦を支え、励まし、分娩監視装置と内診を含む経過観察を行い、逐一報告してくれる。妊婦たちも『あなたは助産師ですか』なんて一言わない。質のいいお産ができれば何ら問題ない」(平嶋院長)。
05年の産婦人科医会調査によると、全国の病医院の約4分の3で助産師が不足し、分娩取り扱い病院の24・4%、診療所の74・5%で看護師の内診が行われている。
ところが02年と04年、厚生労働省から看護課長名で「内診は保健師助産師看護師法(保助看法)で規定する助産であり、助産師と医師以外は行ってはならない」という通知が出される。
昨年には横浜市の堀病院が無資格助産を行っていたとして、堀健一院長らがやはり保助看法違反(助産行の制限)容疑で書類送検された。保助看法は各師の業務を規定したものだが、48年に制定されたままホコリをかぶっていた法律だ。
「医療事故とはまったく無関係な内診問題によって、産科診療所を潰し、助産師の権利拡張を図ろうとするもので、妊婦の命の安全をも脅かすものだ」(平嶋院長)。堀院長らは2月、起訴猶予となった。
通知を通達で“上書き”。玉虫色の幕切れ
「看護師内診を違法とすることは、地域の産婦人科医療供給を崩壊させる」。茨城県古河市で船橘レディスクリニックを開業する船橋宏幸院長ら7人は、看護課長通知の撤回を求めて今年1月、「日本のお産を守る会」を結成。産婦人科医、他科医、助産師、看護師、准看護師など5000人超の賛同署名を得て3月22日、厚生労働省に要望書を提出した。
船橘院長は父親も横浜で産科診療所を経営しており、子どものころから、医師も看護師も助産師も助け合
う姿を見てきた。「通達が出てぎくしゃくしてしまった。看護師の内診を制限するなら、厚生労働省はもっと助産師を養成すべきだった。助産師がいない診療所はお産をやめざるをえない。このままでは20万550万人がお産難民となる」(船橋院長)。
厚生労働省は3月30日付で「看護師は医師又は助産師の指示監督の下で診療や助産補助、産婦の看護を行う」とする医政局長通知を出した。木下勝之・日本医師会常任理事は「医師の指示監督下で診療および助産の補助ができる。ほぼ解決した」と評価。船橘院長も「撤回されたと理解している」と言うが、通達内容は玉虫色で、事態の完全な沈静化にはまだ時間がかかりそうな気配だ。
産婦人科医は高齢化が進む。医師全体で60歳以上が占める割合は21%だが、産婦人科は26%。第2次ベビーブームに赤ちゃんを取り上げた世代は幸いまだ現役だ。彼らが引退しないうちに、産婦人科の構造改革はできるのか。残された時間は少ない。
コメント